- Препараты с содержанием бисфосфонатов
- Действие препаратов с бисфосфонатами и их виды
- Публикации СМИ о бисфосфонатах
- Бисфосфонаты первого поколения
- Бисфосфонаты второго поколения
- Лекция Рефарм о применении бисфосфонатов
- Кремы на основе бисфосфонатных комплексов
- Как используются бисфосфонаты для профилактики остеопороза
- Какие бывают симптомы остеопороза
- Что говорят СМИ о бисфосфонатах
- Какие бывают причины развития остеопороза
- Крем для тела «КСИкрем» Ca-контроль, 70 гр
- В наличии в
- Крем для тела Ca-VITACTIVE для активной жизни, 70 гр
- В наличии в
- Крем для тела «Пепксикрем» Ca-control, 70 гр
- В наличии в
- Как лечить остеопороз
- Бисфосфонаты – «золотой стандарт» в лечении остеопороза
Препараты с содержанием бисфосфонатов

Медикаменты на основе бифосфонатов – это многофункциональные, эффективные лекарственные препараты, переоценить значение которых сегодня очень сложно. Они являются первым средством в лечении заболеваний, связанных с разрушением и ломкостью костей, нормализуют кальциевый обмен, выводят соли из организма и предупреждают их патологическое отложение в тканях, применяются в комплексной терапии онкологических болезней, снимают болевой синдром и воспалительный процесс.
В списке заболеваний, при которых показано применение бисфосфонатных комплексов – остеопороз, множественная миелома, остеохондроз, артрит, гипокальциемия, первичный гиперпаратиреоз, несовершенный остеогенез и др.
Действие препаратов с бисфосфонатами и их виды
Принцип действия препаратов с бисфосфонатами основан на их способности подавлять деятельность клеток, разрушающих костную ткань. В своей структуре бисфосфонаты содержат два фосфоната. Активная молекула вещества – селективно созданный прямой аналог натурального межклеточного компонента костной ткани. Участвуя в метаболизме костной ткани, молекула бисфосфоната соединяется с ионами кальция и внедряется в структуры костей. Накапливаясь в них, вещества формируют прочность костной ткани, предотвращают ломкость костей и снижают риск их переломов.
Сегодня в медицине существует несколько групп бисфосфонатов, каждая из которых доказала свою эффективность в лечении многих заболеваний. Это:
- простые бисфосфонаты (первого поколения);
- аминобисфосфонаты (второго поколения);
- кремы на основе бисфосфонатных комплексов.
Публикации СМИ о бисфосфонатах
Бисфосфонаты первого поколения
Отличие бисфосфонатов первого поколения от других групп состоит в том, в их составе нет азота (безазотные бисфосфонаты). Спектр действия этих веществ несколько уже, чем азотных. Тем не менее, эффективность лечения и профилактики этими препаратами различных заболеваний, связанных с резорбцией костной ткани, очень высока.
К первому поколению бисфосфонатов относятся следующие препараты:
- Тилудронат (Тилудроновая кислота, Скелид). Показан при лечении болезни Педжета, противопоказан при детском остеопорозе;
- Этидронат (Кислота этидроновая, Дидронел, Плеостат, Ксидифон). Наиболее эффективен при гиперкальциемии, некоторых заболеваниях онкологического характера, болезни Педжета. Успешно используется в лечении остеопороза;
- Клодронат (Кислота клодроновая, Бонефос, Синдронат, Клобир). Применяется для лечения остеопороза, гипокальциемии, в профилактических целях для предотвращения образования метастазов в костях при некоторых онкологических заболеваниях.
Бисфосфонаты второго поколения
Аминобисфосфонаты отличаются от предыдущей группы тем, что в своем составе содержат азот (азотные бисфософонаты). Они характеризуются более широким спектром действия и высокой эффективностью. Категория представлена следующими препаратами:
- Ибандронат (Бонвива, Бондронат). Эффективен в профилактике и лечении остеопороза, гипокальциемии при метастазах злокачественных опухолей в кости;
- Алендронат (Стронгос, Фосамакс, Теванат, Фроза). Показан для применения при всех разновидностях остеопороза, гипокальциемии, болезни Педжета;
- Ризедронат (Кислота ризедроновая, Актонель, Ризендрос, Ризартева). Успешно применяется при лечении болезни Педжета и всех видов остеопороза;
- Золедронат (Акласта, Зомета). Отличается избирательным действием на костную ткань. Показан при гипокальциемии, сопровождающей развитие ряда злокачественных опухолей и для снижения риска переломов.
Лекция Рефарм о применении бисфосфонатов
Кремы на основе бисфосфонатных комплексов
Среди препаратов на основе бисфософнатных комплексов необходимо особо выделить кремы и зубные эликсиры с активным компонентом (бисфосфонатом). В отличие от таблеток, пероральных или инъекционных растворов, в форме которых выпускаются вышеперечисленные лекарственные средства, кремы не имеют побочных эффектов. Они могут применяться длительное время, что важно при лечении остеопороза, остеохондроза и прочих болезней опорно-двигательного аппарата. Существенным плюсом препаратов является и их демократичная стоимость. В числе представителей группы можно отметить следующие:
- крем «Аксиния». Показан для нормализации кальциевого обмена, выведения солей и предупреждения их патологического отложения в тканях, для снятия болевого синдрома и воспаления;
- «КСИкрем». Эффективен в комплексном лечении остеохондроза, остеопороза, артритов, препятствует кристаллизации и отложению солей кальция, снимает боль, воспаление и мышечный спазм, регулирует кальциевый обмен;
- крем «Са-витактив». Показан в комплексном лечении остеопороза и остеохондроза. Регулирует обмен кальция на уровне клеток, увеличивает минеральную плотность костной ткани, предупреждает образование нерастворимых солей кальция, купирует болевой синдром и воспалительный процесс;
- зубной эликсир «Ксидент». Создает защитный слой и препятствует разрушению зубов. Укрепляет зубную эмаль, снимает воспаление, удаляет зубной камень, препятствует образованию налета.
Профессор Национального медицинского университета имени А.А. Богомольца Дегтярева Л.В.
Источник
Как используются бисфосфонаты для профилактики остеопороза

Остеопороз — это сложное заболевание, которое сильно ухудшает качество жизни и очень сложно поддается лечению. Болезнь представляет собой истончение и разрушение костных тканей, происходящее по причине нарушения обмена веществ в организме. Кости становятся тонкими и хрупкими, риск перелома возникает от малейшего физического воздействия.
Какие бывают симптомы остеопороза
На ранних стадиях развитие этой болезни определить достаточно сложно. Поначалу она никак себя не проявляет, или же симптомы похожи на общее недомогание. В числе факторов, которые говорят о развитии отеопороза можно отметить следующие:
- боль в мышцах и суставах, которая возникает в области позвоночника, ребер, таза и значительно усиливается при физической активности;
- появление судорог, которые особенно могут активизироваться в ночное время;
- ломкость и выпадение волос;
- ломкость и плохое состояние ногтей;
- пародонтоз;
- частые переломы;
- постоянная усталость, быстрая утомляемость, плохое общее самочувствие;
- снижение костной массы, которое можно определить специальными медицинскими исследованиями.
Что говорят СМИ о бисфосфонатах
Какие бывают причины развития остеопороза
Самую большую группу риска составляют женщины после 45-50 лет в период менопаузы, когда происходит серьезная перестройка организма и нарушаются обменные процессы. Но развитию этой болезни подвержены также мужчины и люди в гораздо более молодом возрасте. Причин, которые становятся факторами риска немало:
- строгие диеты или голодовка;
- усиленные физические нагрузки;
- малоподвижный образ жизни;
- алкоголизм и курение (особенно у мужчин);
- болезни надпочечников, щитовидной железы;
- анорексия, булимия;
- недостаток витаминов;
- рак предстательной железы или молочных желез;
- длительный прием лекарств из группы кортикостероидов;
- ревматоидный артрит.
Лечебно-косметические средства с бисфосфонатами производства компании «Рефарм»
Крем для тела «КСИкрем» Ca-контроль, 70 гр
В наличии в
Цена на нашу продукцию в магазинах партнеров может отличаться
Крем для тела Ca-VITACTIVE для активной жизни, 70 гр
В наличии в
Цена на нашу продукцию в магазинах партнеров может отличаться

Крем для тела «Пепксикрем» Ca-control, 70 гр
В наличии в
Цена на нашу продукцию в магазинах партнеров может отличаться
Как лечить остеопороз
Применением только одного препарата эту болезнь вылечить невозможно. В данном случае речь идет о комплексе средств, нормализующих обмен веществ, замедляющих разрушение костной ткани и способствующих ее восстановлению. К числу наиболее эффективных лекарств, которые помогают бороться с отеопорозом, медики относят средства на основе бисфосфонатов.
По своему действию эти вещества уникальны и аналогов им нет. Они не просто помогают приостановить развитие болезни, но и обладают способностью нормализовать обмен веществ и восстанавливать костную ткань. Наши кости находятся в процессе постоянного обновления, который построен на взаимодействии клеток остеокластов и остеобластов: остеокласты разрушают кость, а остеобласты ее восстанавливают. При развитии остеопороза активность разрушителей возрастает в разы, восстанавливающие клетки перестают справляться со своими задачами. Бисфосфонаты обладают способностью блокировать деятельность остеокластов, и формировать равновесие в этом синтезе. Кроме того, бисфосфонатные комплексы в основе лекарственных средств формируют выраженное обезболивающее действие, препятствуют отложению солей, формируют противоопухолевый эффект.
Источник
Бисфосфонаты – «золотой стандарт» в лечении остеопороза
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
Остеопороз является заболеванием скелета, для которого характерны снижение прочности костной ткани и повышение риска переломов [1]. В России остеопорозом (ОП) больны 14 млн человек, что составляет 10% населения, в то же время у 20 млн диагностирована остеопения (15%) [2]. Популяционные исследования, проведенные сотрудниками НИИ ревматологии РАМН, демонстрируют, что ОП страдают 33,8% женщин и 26,9% мужчин старше 50 лет. Неутешительна статистика по развитию осложнений ОП – переломов (табл. 1) [3,4].
За последние 20 лет расширились знания о молекулярно–биологических, генетических и др. особенностях костного ремоделирования и патогенеза остеопороза. Это позволяет разрабатывать новые антиостеопоретические препараты.
Препараты, применяемые для профилактики и лечения остеопороза, условно разделены на следующие группы:
• обеспечивающие положительный кальциевый баланс (кальций, витамин D, активные метаболиты витамина D, тиазиды);
• преимущественно подавляющие резорбцию костной ткани (эстрогены, кальцитонин, бисфосфонаты);
• преимущественно стимулирующие образование костной ткани (производные фтора, анаболические стероиды, паратиреоидный гормон);
• препараты, улучшающие качество костной ткани (бисфосфонаты, метаболиты витамина D);
• другие (иприфлавон, оссеин–гидроксиапатит) [5].
Однако несмотря на то, что в арсенале практического врача имеются различные по механизму действия, активности, химической структуре и др. показателям препараты, остается проблемой выбор метода антирезорбтивного воздействия, притом что на фоне приема большинства из них отмечено увеличение минеральной плотности костной ткани (МПКТ) костей различной локализации. Однако более важным аспектом воздействия является способность снижать частоту остеопоретических переломов (табл. 2), т.к. остеопороз – мультифакториальное системное заболевание, приводящее к увеличению риска переломов костей скелета.
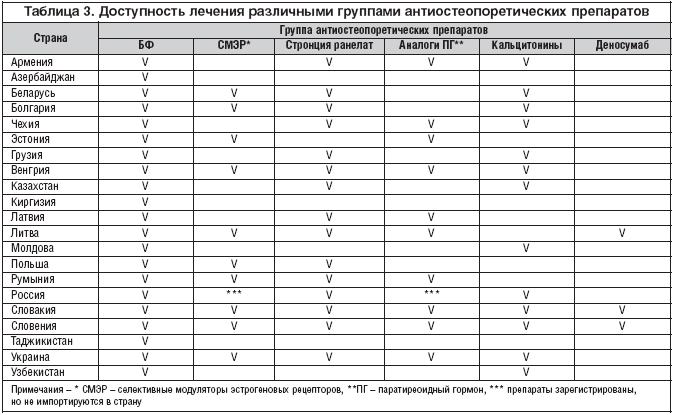
Так, за последние 10–15 лет существенно расширилась группа разрешенных для лечения остеопороза бисфосфонатов (БФ). Препараты группы БФ – средства с наиболее доказанной эффективностью, что подтверждается их включением в качестве средств первой линии в международные и национальные рекомендации и руководства [1,6]. Cуммированные данные «Аудита состояния проблемы остеопороза в странах Восточной Европы и Центральной Азии – 2010» демонстрируют и доказывают доступность применения бисфосфонатов у пациентов с ОП в различных странах (табл. 3) [7].
Таким образом, в настоящее время обобщенно механизм действия БФ можно представить следующим образом:
• прямое действие на остеокласты, что приводит к нарушению их образования, метаболизма и функциональной активности, индукции их апоптоза и, как следствие, к подавлению костной резорбции;
• физико–химическое связывание с гидроксиапатитом на резорбтивной поверхности и т.д.
В России зарегистрированы следующие препараты, применяемые для лечения больных остеопорозом:
• алендронат,
• ибандронат,
• золедроновая кислота,
• ризендронат.
Если рассматривать фармакологические особенности алендроната, следует отметить, что препарат ограниченно всасывается из желудочно–кишечного тракта. При приеме внутрь за 0,5 и 1 ч до завтрака его биодоступность снижается примерно на 40% по сравнению с более ранним приемом – за 2 ч до завтрака. После всасывания наблюдается достаточно быстрое (в течение 30–60 мин.) распределение алендроната в мягкие ткани с последующим перераспределением в костную ткань либо выведение с мочой. Концентрация препарата в плазме крови после приема внутрь терапевтической дозы весьма мала и составляет около 5 нг/мл. Однако его связывание с белками плазмы достигает достаточно высоких значений – 78%. Около 40–60% от поступившей в системную циркуляцию дозы концентрируется в скелете в зависимости от скорости протекающих в ней процессов ремоделирования, остаточная, неперераспределившаяся часть выводится почками. Алендронат не подвергается метаболизму и обнаруживается в моче в неизмененном виде.
Поступивший в костную ткань препарат прочно связывается с гидроксиапатитом, что определяет его длительное, в течение нескольких лет, нахождение в скелете (период полусуществования алендроната, связанного с костью, составляет около 10 лет) [6]. Этому способствует и то, что даже при разрушении костного матрикса в процессе ремоделирования высвобождающийся БФ повторно связывается с неразрушившимися кристаллами гидроксиапатита.
Основными показаниями для назначения алендроната являются профилактика и лечение постменопаузального, сенильного и стероидного ОП, а также болезни Педжета и гиперкальциемии, обусловленной злокачественными новообразованиями.
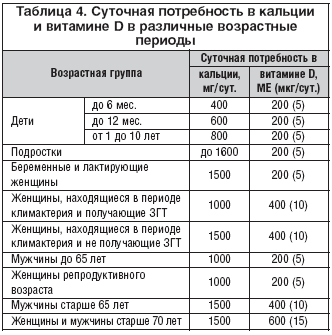
Лечение остеопороза включает применение основного патогенетически обусловленного препарата, а также кальция и витамина D в физиологических дозах (табл. 4).
Таким образом, прием трех различных препаратов снижает комплаентность – приверженность пациентов к лечению [11].
В настоящее время в арсенале врача есть три модификации препаратов группы бисфосфонатов:
• монокомпонентные, содержащие в своем составе только алендронат, но в различных дозировках – 10 и 70 мг, соответственно применяемые 1 раз/сут. или 1 раз/7 дней;
• двухкомпонентные, в состав которых входят алендронат и кальций. Согласно данным клинических исследований, использование алендроната в дозе 10 мг/сут. с одновременным добавлением препаратов кальция вызывает снижение уровня маркеров костной резорбции уже через 3 мес. и повышение уровней маркеров костного формирования к шестому месяцу лечения. Применение препарата способствует статистически достоверному увеличению МПКТ в разных отделах скелета и, что крайне важно, снижению числа не только переломов тел позвонков и шейки бедра, но и внепозвоночных переломов иной локализации [2,3,4,10];
• двухкомпонентные препараты, содержащие бисфосфонаты – алендронат и витамин D или его «предшественников». Такое сочетание также направлено на улучшение качества жизни пациента и повышение эффективности лечения. В состав препаратов входят алендронат и природный витамин D, таблетки содержат 70 мг натриевой соли алендроната и 2800 МЕ колекальциферола или 5600 МЕ колекальциферола. Препарат удобен в применении, так как кратность его приема – 1 раз в неделю.
Основой для создания указанной комбинированной лекарственной формы также явилось широкое распространение дефицита витамина D в популяции, в первую очередь у лиц пожилого возраста, в том числе у пациентов с ОП. В доступной нам литературе опубликованы данные о клиническом исследовании безопасности и эффективности данной комбинации. В таблице 5 систематизированы данные о дизайне исследования.
Полученные результаты исследования [13] продемонстрировали, что у пациентов, получавших комбинированную терапию, отмечено достоверное повышение уровня циркулирующего 25(ОН)D (биологически неактивной прогормональной формы витамина D). Данный показатель традиционно используется в качестве маркера статуса витамина D. Повышение уровня 25(ОН)D по сравнению с группой пациентов, получавших еженедельно монотерапию – 70 мг алендроната, составило 26%, но в соответствии с существующими критериями дефицита витамина D [13] не достигало значений, свидетельствующих о его устранении. При этом не было отмечено снижения суррогатных маркеров костного ремоделирования (к которым относятся N–телопептид молекулы коллагена I типа, костная специфическая щелочная фосфатаза), изменения уровня ПТГ, развития гипокальциемии, гиперкальциурии и других побочных реакций по сравнению с группой пациентов, получающих алендронат (как у мужчин, так и у женщин).
Таким образом, результаты данного короткого клинического исследования свидетельствуют о том, что комбинированное применение алендроната в дозе 70 мг/нед. и колекальциферола 2600 МЕ 1 раз/нед. сопровождается незначительным, но достоверным повышением уровня 25(ОН)D. Однако вышеперечисленные изменения не сопровождаются значимыми изменениями маркеров костного ремоделирования, которые отмечены при монотерапии алендронатом. К сожалению, в опубликованном материале отсутствуют данные о комплаентности.
Основные направления и механизмы действия витамина D следующие:
• усиление всасывания кальция в желудочно–кишечном тракте;
• активизация процессов костного ремоделирования;
• подавление избыточной секреции паратиреоидного гормона;
• угнетение повышенной костной резорбции;
• улучшение нервно–мышечной проводимости, сократимости и релаксации мышц и др.
С учетом как приведенных данных, так и результатов многочисленных экспериментальных и клинических исследований, свидетельствующих о том, что биологически неактивные препараты природного витамина D, во–первых, лишь ограниченно метаболизируются до обладающего биологической активностью 1α25(OH)2D3 (D–гормона) из–за низкой активности почечного фермента 1α–гидроксилазы у лиц пожилого возраста и, во–вторых, в связи со значительным снижением числа рецепторов к D–гормону в тканях у этого контингента не являются оптимальными для ликвидации дефицита витамина D, широко распространенного в популяции пожилых людей [7], на метаболизм витамина D также оказывают влияние лекарственные препараты и химические агенты (табл. 6).
Таким образом, комбинированная лекарственная форма – 70 мг натриевой соли алендроната и 2800 МЕ колекальциферола или 5600 МЕ колекальциферола может лишь в небольшой степени и только у незначительной части пациентов способствовать коррекции дефицита витамина D и остеопороза.
Иные принципы использовались при создании другого комбинированного препарата – Тевабон (TEVA Pharmaceutical Industries, Ltd., Израиль. ЛСР–008970/ 10, 31.08.10). Эта оригинальная разработка представляет собой комбинированную упаковку c набором таблеток, содержащих алендронат натрия моногидрат в дозе 70 мг в таблетке (по 4 или 12 штук в упаковке), и капсулы с альфакальцидолом, 1 мкг в капсуле (в упаковке 28 или 84 капсулы). Дозирование Тевабона происходит по схеме, применяемой при использовании каждого из компонентов: по 1 таблетке алендроната по 70 мг 1 раз/нед. и по 1 капсуле альфакальцидола по 1 мкг/сут. Целесообразно применение препарата в вечерние часы, с целью «развести» время приема с алендронатом. Как видно из состава комбинированной упаковки, действующими веществами ее компонентов являются два лекарственных средства – алендронат и альфакальцидол, обладающие доказанной эффективностью при лечении ОП.
Алендронат по химическому строению относится к группе амино–бисфосфонатов и является одним из наиболее активных и подробно изученных антикатаболических (антирезорбтивных) средств. Также это бисфосфонаты второго поколения. Механизм его действия, как в случае с другими аминобисфосфонатами, заключается в ингибировании фермента фарнезил–пирофосфатсинтетазы и блокировании пренилирования небольших гуанинтрифосфотаз (ГТФаз), таких как Ras, Rac, Rho cdc42 [8,9,10]. Данные эффекты способствуют постоянному накоплению непренелированных ГТФаз в цитоплазме остеокластов, что сопровождается формированием внутриклеточных сигнальных механизмов, приводящим к нарушению функций остеокластов, снижению их жизнеспособности. Таким образом, развивается апоптоз этих клеток и тормозится костная резорбция [8,10].
По данным исследовательской группы университета Барселоны (Испания), алендронат вызывает дозозависимое повышение продукции клетками такого важного регулятора активности, как ОК–RANKL, не изменяя активность щелочной фосфатазы и экспрессию гена другого члена семейства RANK – RANKL–OPG – остеопротеогерина (OPG). Однако это происходит лишь в культуре дифференцирующихся остеобластов (ОБ) и только в присутствии в культуральной среде витамина D [10].
Второй компонент комбинированного препарата Тевабон, альфакальцидол, является представителем группы витамина D. По фармакологической активности препараты витамина D разделяют на 2 группы:
• обладающие умеренной активностью нативные/природные витамины D2 – эргокальциферол и D3 – колекальциферол, а также структурный аналог витамина D3 – дигидротахистерол. Эти компоненты часто используются в составе поливитаминных препаратов для детей и взрослых. В соответствии с содержанием действующих веществ (200–400 МЕ) препараты этой группы относят к микронутриентам, т.е. пищевым добавкам [14,15];
• активный метаболит витамина D3 (1α25(ОН)2D3 (кальцитриол) идентичен природному D–гормону и его синтетический аналог – альфакальцидол (1α(ОН)D) [14,15].
Механизм действия препаратов обеих групп аналогичен воздействию природного витамина D и заключается в связывании активного метаболита со специфическими рецепторами в органах–мишенях (табл. 7) и обусловленными их активацией фармакологическими эффектами (усиление всасывания кальция в кишечнике, повышение минерализации костного матрикса, рост и дифференцировка клеток и др.).
Различия в действии отдельных препаратов носят в основном количественный характер и определяются особенностями их фармакокинетики и метаболизма. Так, препараты нативных витаминов D2 и D3 подвергаются в печени 25–гидроксилированию с последующим превращением в почках в активные метаболиты, оказывающие соответствующие фармакологические эффекты. Таким образом, в соответствии с указанными выше причинами процессы метаболизма данных препаратов, как правило, снижаются у определенной когорты пациентов. Можно выделить следующие группы:
• лица пожилого возраста;
• пациенты с различными типами и формами первичного и вторичного ОП;
• пациенты с заболеваниями ЖКТ, печени, поджелудочной железы и почек (особенно с хронической почечной недостаточностью);
• лица, принимающие некоторые лекарственные препараты (табл. 6).
Кроме того, дозы витаминов D2 и D3 и их аналогов в лекарственных формах (как правило, близкие к физиологическим потребностям в витамине D – 200–800 МЕ в сутки) у детей и молодых взрослых способны в физиологических условиях усиливать абсорбцию кальция в кишечнике. Однако это не позволяет преодолеть его мальабсорбцию у пожилых пациентов при разных формах ОП и не оказывает отчетливого положительного влияния на костную ткань [16,17].
Этих недостатков лишены препараты, содержащие активные метаболиты витамина D3 кальцитриол и альфакальцидол. Они сходны по спектру фармакологических свойств и механизму действия, но различаются по фармакокинетическим параметрам, переносимости и некоторым другим характеристикам [15–18]. После приема внутрь кальцитриол быстро всасывается в тонком кишечнике. Максимальная его концентрация в сыворотке крови достигается через 2–6 ч и существенно снижается уже через 4–8 ч. Период полувыведения составляет 3–6 ч. При повторном приеме равновесные концентрации достигаются в пределах 7 сут. В отличие от природного витамина D3 кальцитриол вызывает уже через 2–6 ч повышение кишечной абсорбции кальция. Это обусловлено особенностями его метаболизма. Уже после приема внутрь в дозах 0,25–0,5 мкг благодаря взаимодействию с внеядерными рецепторами энтероцитов слизистой оболочки кишечника концентрация его повышается. Предполагают, что экзогенный кальцитриол проникает из крови матери в кровоток плода, выделяется с грудным молоком, выводится с желчью и подвергается энтерогепатической циркуляции.
При значительном сходстве в свойствах и механизмах действия между препаратами активных метаболитов витамина D существуют и заметные различия. Особенностью альфакальцидола как пролекарства является то, что он превращается в активную форму, метаболизируясь в печени до 1α25(ОН)2D3, и, в отличие от препаратов нативного витамина D, не нуждается в почечном гидроксилировании, что позволяет использовать его у пациентов с заболеваниями почек, а также у лиц пожилого возраста со сниженной почечной функцией и существенно сниженной активностью фермента 1α–гидроксилазы. Вместе с тем установлено, что действие кальцитриола развивается быстрее и сопровождается более выраженным гиперкальциемическим эффектом, чем альфакальцидола.
Многочисленные исследования, проведенные как в России (наиболее широко применяемым препаратом альфакальцидола является Альфа Д3–Тева), так и за рубежом, доказывают, что последний оказывает лучший эффект на костную ткань. Особенности фармакокинетики и фармакодинамики этих препаратов определяют режим их дозирования и кратность назначения. Так, поскольку период полувыведения кальцитриола относительно короткий, для поддержания стабильной терапевтической концентрации его следует назначать не менее 2–3 раз/сут. Действие альфакальцидола развивается более медленно, однако после однократного введения оно пролонгируется, что определяет назначение дозы 0,25–1 мкг с кратностью приема 1–2 раза/сут.
Кальцитриол и альфакальцидол относятся к числу наиболее хорошо переносимых и безопасных лекарственных средств, применяемых для профилактики и лечения ОП. Данное положение имеет большое практическое значение в связи с тем, что их применение обычно достаточно продолжительно (может длиться несколько лет). Клинические наблюдения свидетельствуют о том, что при индивидуальном подборе доз препаратов витамина D на основе оценки уровня кальция в плазме крови риск развития побочных эффектов минимален. Связано это с присущей этим препаратам большой широтой терапевтического действия.
Однако при применении активных метаболитов витамина D примерно у 1–4% пациентов возможно развитие ряда побочных эффектов, наиболее частыми из которых являются гиперкальциемия и гиперфосфатемия, что связано с одним из основных механизмов их действия – усилением кишечной абсорбции кальция и фосфора. Оба эти эффекта могут проявляться следующими жалобами:
• недомоганием,
• слабостью,
• сонливостью,
• головными болями,
• тошнотой,
• сухостью во рту,
• запором или поносом,
• абдоминалгиями или дискомфортом в эпигастральной области,
• болями в мышцах и суставах,
• кожным зудом,
• сердцебиением и т.д.
Однако при индивидуально подобранной дозе указанные побочные эффекты наблюдаются достаточно редко.
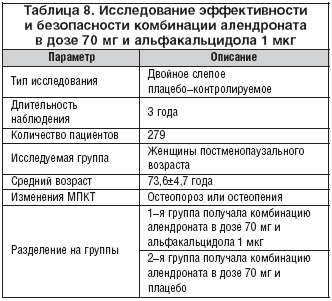
Для оценки эффективности и безопасности комбинации алендроната в дозе 70 мг и альфакальцидола 1 мкг было проведено несколько клинических испытаний. В таблице 8 систематизированы данные о дизайне одного из исследований [19].
Согласно полученным результатам [19] выявлено, что комбинированное лечение сопровождается достоверным повышением МПКТ в поясничных позвонках (на 6,65%) по сравнению с группой 2 (4,17%). Также отмечено повышение плотности как трабекулярных, так и кортикальных отделов костей (кости предплечья), доказано положительное влияние на показатели прочности скелета в целом.
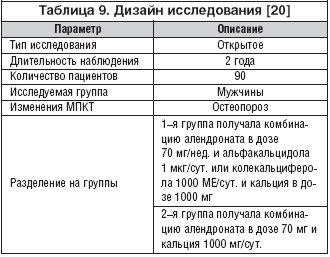
В другом исследовании [20], проведенном Ringe J.D., Farahmand P., Schacht E. и др. (результаты опубликованы в 2007 г.), наглядно продемонстрировано (табл. 9), что комбинация алендроната и альфакальцидола по влиянию на МПКТ в области поясничных позвонков и шейки бедренной кости, а также по снижению числа вертебральных и вневертебральных переломов достоверно превосходит как комбинацию алендроната и природного витамина D, так и сочетание алендроната и кальция в дозе 1000 мг. Также отмечены снижение частоты падений и уменьшение частоты и выраженности болевого синдрома, связанного с переломами позвонков.
Результаты еще одного исследования [21] демонстрируют хорошую приверженность к лечению комбинированной упаковкой Тевабон. В таблице 10 представлен дизайн исследования.
В результате [21] к концу наблюдения были получены следующие результаты:
• способность выполнить тест «подъем со стула» в течение 10 с увеличилась с 26,3% до 42%;
• способность выполнить тест на оценку состояния произвольной мускулатуры «вставай и иди» повысилась с 30,6% до 47,1%, р Литература
Источник