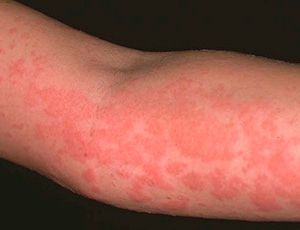
Лекарственная аллергия
Аллергия — это крайне неприятная и опасная реакция иммунной системы, которая возникает в ответ на самые разные вещества. Лекарственная аллергия может доставить немало неприятностей пациентам и врачам. Предугадать развитие патологической реакции на рядовое лекарство практически невозможно, а последствия могут оказаться весьма серьезными для организма. Особенно сложно бороться с аллергией, если лекарство не было назначено врачом.
По статистике, в 9 случаях из 10 эта патология развивается на фоне приема аспирина либо препаратов, содержащих сульфаниламиды. На третьем месте — антибиотики. Несмотря на обширные исследования до сих пор не удается выявить истинную частоту побочной реакции — чаще всего пациенты не обращаются за помощью, а симптомы проходят самостоятельно. В то время как аллергия указана в качестве побочного эффекта в инструкциях практически всех лекарственных препаратов.
Выделяют два принципиально разных типа аллергических реакций:
- Немедленные. Развиваются практически мгновенно после приема лекарства. Обычно ускоренная реакция приводит к развитию осложнений, опасных для жизни — отека Квинке, анафилактического шока.
- Замедленные. Проявляются постепенно, первые признаки видны через несколько дней после приема.
При немедленной реакции симптомы включают в себя высыпания, зуд, отеки. Замедленная характеризуется более широким спектром клинических проявлений, а в результатах лабораторных анализов крови возникают диагностируемые изменения.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Симптомы заболевания
Лекарственная аллергия очень редко переходит в хроническую форму, чаще развиваются острые реакции
- Крапивница, высыпания на коже, зуд. Красные бугорки исчезают при надавливании. Кожные симптомы сохраняются до суток.
- Отек Квинке.
- Приступы бронхиальной астмы.
- Аллергический ринит (насморк).
Если симптомы проходят самостоятельно или на фоне приема антигистаминных препаратов — это не значит, что можно пренебрегать консультацией врача. Особенно если аллергия развилась у ребенка.
Самый опасный симптом, который требует неотложной помощи — это анафилактический шок. Так называется состояние, при котором возникают спазмы мышц, развивается удушье, появляется отек легких и мозга. Чтобы устранить угрозу жизни, требуются противошоковые мероприятия, которые могут проводить только квалифицированные медики.
При появлении первых симптомов лекарственной аллергии рекомендуется следовать такому алгоритму действий:
- Первым делом нужно прекратить употребление лекарственного препарата. Если реакция только начинает развиваться, этого может оказаться достаточно, чтобы предотвратить осложнения. Далее стоит внимательно наблюдать за самочувствием.
- Если появляется хотя бы один из симптомов и сохраняется на протяжении 10 минут, то требуется принять антигистаминный препарат — любой, который окажется под рукой.
- Если симптомы нарастают, либо действия антигистаминного препарата недостаточно для купирования аллергии, нужно немедленно обратиться к врачу.
Диагностика и причины лекарственной аллергии
Диагностика начинается с определения конкретного препарата, провоцирующего развитие аллергии. В некоторых случаях это очевидно, и бывает достаточно сбора анамнеза. Иногда потребуется провести ряд аллергопроб. В любом случае диагностика не занимает много времени.
Чтобы помочь врачу с постановкой диагноза, стоит подготовить ответы на такие вопросы: какие препараты пациент принимал до развития аллергии, были ли ранее подобные эпизоды, какие лекарства пациент принимает давно, а какие — назначены недавно. Важно точно описать симптомы и зафиксировать их длительность.
Причины лекарственной аллергии простые и понятые — развитие патологического ответа на вещество, входящее в состав медикамента.
Лечение лекарственной аллергии
Лечение напрямую зависит от тяжести симптомов, течения основного заболевания и списка провокаторов заболевания. Схема терапии разрабатывается индивидуально для каждого пациента. В первую очередь требуется исключить прием медикаментов-провокаторов. Если неизвестно, какой именно препарат вызывает аллергическую реакцию, то рекомендована временная отмена всех лекарств.
Первая медицинская помощь заключается в промывании желудка (актуально, если лекарство было принято недавно) и приеме сорбентов. Пациент должен находиться под присмотром медиков, чтобы избежать развития осложнений. При наличии типичных аллергических проявлений (высыпания, зуд) назначают стандартные антигистаминные — обычно их подбирают по переносимости и в зависимости от опыта предыдущего приема.
Если симптомы аллергии усиливаются, а прием антигистаминных не оказывает ожидаемого эффекта, назначают внутримышечные инъекции гормональных препаратов. Чаще всего достаточно однократного введения. При необходимости, повторить инъекцию можно через 6-8 часов. Лечение продолжают либо до появления устойчивой положительной динамики, либо до исчезновения основных аллергических симптомов.
В некоторых случаях имеет смысл применять глюкокортикостероиды длительного действия. Если на фоне терапии сохраняется недомогание, назначают внутривенные капельницы с физраствором, начинают применение системных кортикостероидов внутривенно. Дозировку рассчитывают в зависимости от массы тела и тяжести состояния. Глюкокортикостероиды редко применяют перорально — только в случаях, когда требуется длительная терапия (такое случается при развитии ряда редких синдромов).
Описанные выше методики применяются в ситуациях, когда нет выраженной угрозы здоровью. При развитии анафилактического шока требуются специфические противошоковые мероприятия. После оказания экстренной помощи пациента можно транспортировать в больницу. Медицинский контроль требуется в течение минимум недели. Кроме лечения необходимо вести контроль функций сердца, почек и печени.
Неотложные мероприятия и госпитализация требуются пациентам с такими симптомами:
- Отек Квинке, распространившийся на область шеи и лица.
- Бронхиальная обструкция, резкое нарушение дыхания.
- Осложнения со стороны сердца, печени.
Особенно внимательными должны быть пациенты, у которых уже развивались осложнения на фоне аллергической реакции.
Лечение аллергической реакции сложное и предусматривает целый ряд мероприятий. Назначить терапию может только квалифицированный специалист — а лечение должно происходить под контролем.
Источник
Неотложная медицина: аллергия на лекарства
Аллергия составляет от 5 до 10% всех неблагоприятных реакций, возникающих в результате применения лекарственных средств [1]. Распространенность лекарственной аллергии колеблется от 1 до 30% и обусловлена широким повсеместным использованием медикаментов
Аллергия составляет от 5 до 10% всех неблагоприятных реакций, возникающих в результате применения лекарственных средств [1]. Распространенность лекарственной аллергии колеблется от 1 до 30% и обусловлена широким повсеместным использованием медикаментов, синтезом новых лекарств-ксенобиотиков на фоне эпидемии аллергических болезней в XXI в. [2].
Лекарственная аллергия может встречаться в любом возрасте, но чаще у пациентов от 20 до 50 лет и у женщин (65–75% случаев). У пациентов, страдающих какой-либо патологией, лекарственная аллергия возникает чаще, чем у здоровых людей, причем определенную роль играет форма заболевания (например: при гнойничковых заболеваниях кожи нередко наблюдаются реакции на йодиды, бромиды и половые гормоны; при рецидивирующем герпесе — на салицилаты; при заболеваниях системы крови — на барбитураты, препараты мышьяка, соли золота, салицилаты и сульфаниламиды; при инфекционном мононуклеозе — на ампициллин) [3]. Среди лекарственных средств, являющихся причиной аллергической реакции, чаще встречаются антибиотики (особенно пенициллинового ряда) — до 55%, нестероидные противовоспалительные средства (НПВС) — до 25%, сульфаниламиды — до 10%, местные анестетики — до 6%, йод- и бромсодержащие препараты — до 4%, вакцины и сыворотки — до 1,5%, препараты, влияющие преимущественно на тканевые процессы (витамины, ферменты и другие средства, влияющие на метаболизм), — до 8%, другие группы медикаментов — до 18% [4].
Истинная аллергическая реакция — это непереносимость лекарственных средств, обусловленная иммунными реакциями (табл. 1). Псевдоаллергические реакции на медикаменты по клинической картине сходны с истинной аллергией, но развиваются без участия иммунных механизмов (например, рентгеноконтрастные средства, полимиксины, местные анестетики и другие разные лекарственные средства могут напрямую стимулировать высвобождение медиаторов тучными клетками). Нередко на одно лекарственное средство возникают аллергические реакции разных типов (комбинированная сенсибилизация) [5].
Для диагностики лекарственной аллергии важно правильно собрать анамнез. Необходимо выяснить, какие лекарственные средства пациент принимал до появления аллергической реакции. При этом учитывают все лекарства (в том числе и ранее применявшиеся и не вызывавшие нежелательных реакций), а также продолжительность их приема, пути введения. Уточняется время, прошедшее между приемом лекарственного средства и развитием реакции. Выясняется наличие сопутствующих аллергических заболеваний, предшествующих аллергических реакций на лекарства, пищевые продукты и другое. Обращают внимание на отягощенный семейный аллергологический анамнез и сопутствующие заболевания пациента, которые могут иметь значение в формировании истинной или псевдоаллергической реакции на медикаменты.
Среди всех форм лекарственной аллергии особую роль играют острые аллергические заболевания (ОАЗ), так как они характеризуются быстрым непредсказуемым течением, риском развития жизнеугрожающих состояний (летальный исход при анафилактическом шоке колеблется от 1 до 6%) и требуют оказания неотложной терапии. При появлении признаков аллергии больные, как правило, обращаются в скорую медицинскую помощь (СМП). В настоящее время отмечается рост вызовов бригад СМП по поводу ОАЗ [6].
По прогнозу и риску развития жизнеугрожающих состояний ОАЗ подразделяются на легкие (аллергический ринит, аллергический конъюнктивит, локализованная крапивница) и тяжелые (генерализованная крапивница, отек Квинке, анафилактический шок).
Неотложная терапия острых аллергических заболеваний (рис. 1):
- Прекращение дальнейшего поступления в организм больного предполагаемого аллергена:
– наложение жгута выше места инъекции на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1–2 мин);
– прикладывание к месту инъекции льда или грелки с холодной водой на 15 мин;
– обкалывание в 5–6 точках и инфильтрация места укуса или инъекции адреналином 0,1% — 0,3–0,5 мл с 4–5 мл физиологического раствора. - При анафилактическом шоке:
– больного уложить (голова ниже ног), повернуть голову в сторону, выдвинуть нижнюю челюсть, снять съемные зубные протезы;
– адреналин 0,1% — 0,1–0,5 мл внутримышечно; при необходимости повторить инъекции через 5–20 мин;
– обеспечить внутривенный доступ и начать болюсное введение жидкости (физиологический раствор взрослым Ё 1 л, детям — из расчета 20 мл/кг);
– при нестабильной гемодинамике и ухудшении состояния больного: адреналин 0,1% — 1 мл развести в 100 мл физиологического раствора и вводить внутривенно как можно медленнее под контролем ЧСС и уровня АД (систолическое АД необходимо поддерживать на уровне выше 100 мм рт. ст.);
– готовность к интубации и срочная госпитализация в реанимационное отделение. - Симптоматическая терапия:
– коррекция артериальной гипотонии и восполнение объема циркулирующей крови (ОЦК) проводят с помощью переливания солевых и коллоидных растворов;
– применение вазопрессорных аминов (допамин 400 мг на 500 мл 5% глюкозы, норадреналин 0,2–2 мл на 500 мл 5% раствора глюкозы, доза титруется до достижения уровня систолического АД 90 мм рт. ст.) возможно только после восполнения ОЦК;
– при развитии бронхоспазма для его купирования показаны ингаляции β2-агонистов короткого действия (сальбутамола или беродуала) и топические ингаляционные глюкокортикостероиды (предпочтительно через небулайзер);
– при брадикардии возможно введение атропина в дозе 0,3–0,5 мг подкожно (при необходимости введение повторяют каждые 10 мин);
– при наличии цианоза, диспноэ, сухих хрипов показана также кислородотерапия. - Противоаллергическая терапия.
При легких ОАЗ проводится монотерапия антигистаминными средствами (предпочтительно «новыми», т. е. препаратами II и III поколения: акривастин, лоратадин, фексофенадин, цетиризин).
При тяжелых ОАЗ показано применение системных глюкокортикостероидов: - при отеке Квинке препаратом выбора является преднизолон внутривенно (взрослым — 60–150 мг, детям — из расчета 2 мг/кг);
- при генерализованной крапивнице или при сочетании крапивницы с отеком Квинке отмечена высокая эффективность применения бетаметазона (дипроспана) 1–2 мл внутримышечно;
- при рецидивирующем течении целесообразно комбинировать глюкокортикостероиды с «новыми» антигистаминными препаратами [7].
Госпитализации подлежат все больные тяжелыми острыми аллергозами. При легких острых аллергозах вопрос о госпитализации решается индивидуально.
Профилактика развития лекарственной аллергии включает в себя соблюдение следующих правил: - тщательно собирать и анализировать фармакологический анамнез;
- на титульном листе амбулаторной и/или стационарной карты указывать лекарство, вызвавшее аллергическую реакцию, ее вид и дату реакции;
- не назначать лекарственное средство (и комбинированные препараты, его содержащие), которое ранее вызывало истинную аллергическую реакцию;
- не назначать лекарственное средство, относящееся к одной химической группе с лекарством-аллергеном и учитывать возможность развития перекрестной аллергии;
- избегать назначения одновременно многих медикаментов;
- строго соблюдать инструкцию по методике введения лекарственного средства;
- назначать дозы лекарственных средств в соответствии с возрастом, массой тела больного и с учетом сопутствующей патологии;
- не рекомендуется назначение лекарственных средств, обладающих свойствами гистаминолиберации, пациентам, страдающим заболеваниями ЖКТ и гепатобилиарной системы, обмена веществ;
- при необходимости экстренного оперативного вмешательства, экстракции зубов, введении рентгеноконтрастных веществ лицам с лекарственной аллергией в анамнезе и при невозможности уточнения характера имевшихся нежелательных реакций следует проводить премедикацию: за 1 ч до вмешательства внутривенно капельно глюкокортикостероиды (4–8 мг дексаметазона или 30–60 мг преднизолона) на физиологическом растворе и антигистаминные препараты [4].
В настоящей статье анализируются данные многоцентрового рандомизированного исследования больных ОАЗ на догоспитальном этапе (СМП), проведенного в 17 городах России и Казахстана (Владикавказ, Ессентуки, Железногорск, Кимры, Кисловодск, Кокшетау, Курск, Москва, Нефтеюганск, Норильск, Одинцово, Орджоникидзе, Пермь, Пятигорск, Северодвинск, Тверь, Усть-Илимск) и ретроспективного клинического исследования лечения больных ОАЗ в стационарах Москвы и Кокшетау.
Объектом исследования были больные ОАЗ, обратившиеся на СМП (n = 911) и госпитализированные в стационар (n = 293). На догоспитальном этапе лекарственная аллергия отмечалась у 181 (19,9%) пациента, в стационаре — у 95 (32,4%). Характеристика пациентов с лекарственной аллергией, принявших участие в исследовании, представлена в таблице 2.
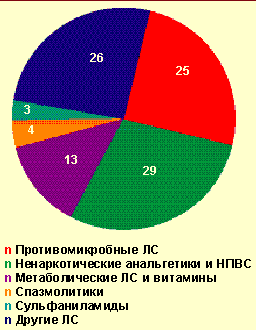 |
| Рисунок 2. Лекарственные средства, вызвавшие легкие острые аллергические заболевания на догоспитальном этапе, % |
По результатам исследования, лекарственная аллергия чаще регистрировалась у женщин (около 2/3 пациентов), что согласуется с данными литературы. Средний возраст пациентов на догоспитальном этапе составил 40,1 лет, а в стационаре (исследовались только тяжелые ОАЗ) — 47,6 лет. Отягощенный аллергологический анамнез имели около 40% всех обследуемых пациентов. У каждого пятого пациента, вызвавшего СМП по поводу ОАЗ, была аллергия на лекарство. Практически у половины больных (51,4%) развились легкие ОАЗ, причем из них чаще всего отмечалась локализованная крапивница (82,8%), а аллергический ринит и/или конъюнктивит встречались редко (17,2%). У остальных пациентов (48,6%) были зарегистрированы тяжелые ОАЗ, среди которых генерализованная крапивница отмечалась в 46,6% случаев, сочетание генерализованной крапивницы с отеком Квинке — 22,7%, изолированный отек Квинке — 25,0%, анафилактический шок — 5,7%. Лекарственные средства, вызвавшие анафилактический шок на догоспитальном этапе (5 случаев): новокаин (местная анестезия в стоматологии), пенициллин (в/м), анальгин (в/м), циннаризин (табл.), сочетанное использование аспирина (табл.), тетрациклиновой мази и мази Вишневского. Наиболее часто легкие ОАЗ (рис. 2) вызывали ненаркотические анальгетики и НПВС — в 29,1% случаев (анальгин, аспирин, парацетамол и др.) и антимикробные препараты — в 24,7% (из них пенициллинового ряда — 34,8%). Обращает на себя внимание тот факт, что спазмолитики (но-шпа, андипал, папаверин) образовали отдельную группу лекарств (4,3%). Основные причины развития тяжелых ОАЗ на догоспитальном этапе были аналогичны (рис. 3): ненаркотические анальгетики и НПВС — 42,1%, антимикробные препараты — в 26,1% (из них пенициллинового ряда — 30,4%), — однако отмечено увеличение роли сульфаниламидов (8,0%) , кроме того, были выделены в отдельную группу ингибиторы АПФ (3,4%).
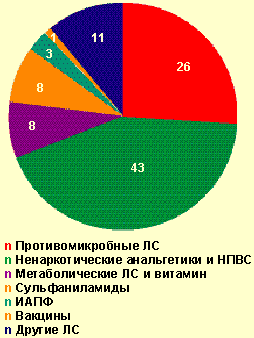 |
| Рисунок 3. Лекарственные средства, вызвавшие тяжелые острые аллергические заболевания на догоспитальном этапе, % |
Из общего числа больных, госпитализированных по поводу тяжелого ОАЗ, лекарственная аллергия встретилась в 32,4% случаев. В стационаре генерализованная крапивница отмечалась в 33,7% случаев, отек Квинке — 34,7%, сочетание генерализованной крапивницы с отеком Квинке — 23,2%, анафилактический шок — 8,4%. Причинами анафилактического шока у госпитализированных больных (8 случаев) были следующие медикаменты: ампициллин (в/м), ципрофлоксацин (цифран, табл.), левамизол (декарис, табл.), стоматологический анестетик (неуточненный), анальгин (табл.), аскорбиновая кислота (табл.), но-шпа (в/м), эуфиллин (в/в). Тяжелая лекарственная аллергия вызывалась ненаркотическими анальгетиками и НПВС в 34,7% случаев (анальгин, аспирин, цитрамон и др.), антимикробными препаратами — в 22,1% (из них пенициллинового ряда — 28,6%) и другими медикаментами (рис. 4). Медиана длительности купирования всех проявлений лекарственной аллергии составила 3 дня [min, max, 25%, 75% — 0,3; 17; 2; 6], однако 6 пациентов (6,3%) были выписаны с остаточными явлениями (бледная сыпь, кожный зуд). Длительность стационарного лечения больных тяжелой лекарственной аллергией составила медиану 7 дней [min, max, 25%, 75% — 1; 29; 4; 9], а пациентов с тяжелыми ОАЗ, вызванными другими причинами, — 6 [1; 19; 4; 9] соответственно. Выявленные различия статистически недостоверны (p > 0,05), но значимы на практике.
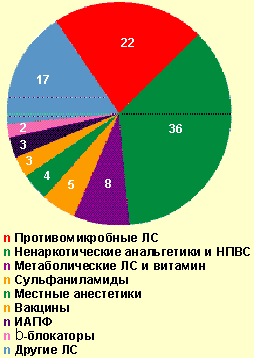 |
| Рисунок 4. Лекарственные средства, вызвавшие тяжелые острые аллергические заболевания в стационаре, % |
Из всего вышесказанного можно сделать вывод, что наиболее часто причиной развития острой лекарственной аллергии становятся самые распространенные фармакологические препараты (ненаркотические анальгетики и НПВС — у каждого третьего больного, антибиотики — у каждого четвертого), причем у половины пациентов развиваются тяжелые острые аллергические заболевания (генерализованная крапивница, отек Квинке, анафилактический шок).
Таким образом, аллергия на лекарства играет существенную роль в структуре причин острых аллергических заболеваний на догоспитальном и госпитальном этапах и представляет собой актуальную медико-социальную проблему.
Литература
- American Academy of Allergy, Asthma and Immunology (AAAAI). The Allergy Report: Science Based Findings on the Diagnosis & Treatment of Allergic Disorders, 1996–2001.
- Клиническая аллергология: Руководство для практических врачей /Под ред. Р. М. Хаитова. — М.: «Медпресс-информ», 2002. – 623 с.
- Васильев Н. В., Волянский Ю. Л., Адо В. А., Коляда Т. И., Мальцев В. И. Многоликая аллергия — М., 2000.
- Клинические рекомендации + фармакологический справочник / Под ред. И.Н. Денисова, Ю.Л. Шевченко. — М.: ГЭОТАР-МЕД, 2004.— 1184 с.
- Лолор-младший Г., Фишер Т., Адельман Д. Клиническая иммунология и аллергология : Пер. с англ. — М.: Практика, 2000. — 806 с.
- Догоспитальная помощь при острых аллергических заболеваниях. Методические рекомендации для врачей скорой медицинской помощи, терапевтов, педиаторов и аллергологов // Неотложная терапия. — 2001. — №2. — С. 17–33.
- Верткин А. Л. Скорая медицинская помощь. — М.:ГЭОТАР-МЕД, 2003. — 368 с.
А. В. Дадыкина, кандидат медицинских наук
А. Л. Верткин, профессор, доктор медицинских наук
К. К. Турлубеков, кандидат медицинских наук
ННПОСМП, МГМСУ, Москва
Источник