Саркоптоз свиней

Возбудитель S. suis — мелкий, незаметный простым глазом клещ, овальной формы, сплющенный в дорзо –вентральном направлении, длиной 0,25-0,50 мм. На спинной поверхности клеща имеются чешуйки и наклоненные назад щетинки. Ноги у клеща короткие, толстые. Самцы меньше самок. У самок на первой и второй, а у самцов также и на четвертой паре ножек имеются воронкообразные присоски на длинных отростках. Конечности, не имеющие присосок, заканчиваются длинной щетинкой. Спереди тела клеща расположен короткий хоботок. Ротовые органы грызущего типа. Трахеи, кровеносная система, глаза- отсутствуют.
Клещи относятся к внутрикожным паразитам. В поверхностных слоях эпидермиса они проделывают ходы, питаясь клетками эпидермиса и тканевым соком. Здесь взрослые самки откладывают по 2 – 8 яиц за кладку, из которых через 3-5 дней вылупляются шестиногие личинки. В течение своей жизни самка откладывает 40-60 яиц, личинки дважды линяют с интервалом 3-5 дней, превращаясь последовательно в восьминогие протонимфу и телеонимфу. Телеонимфы покидают материнские ходы и появляются на поверхности кожи, где самцы после заключительной линьки делают новые большие ходы, из которых выползают на поверхность для копуляции. Самки спариваются на стадии телеонимфы, после чего они перемещаются на новый участок кожи, образуют новые ходы, линяют, превращаясь во взрослую самку, и начинают откладку яиц. Полный цикл развития клеща проходит за 10- 20 суток. Инвазирование здоровых животных происходит при помощи оплодотворенных телеонимф. Продолжительность жизни самок составляет 6 -8 недель. Во внешней среде зудни сохраняются не более 15 дней. Вне организма свиней клещи погибают при минусовой температуре (-5-20°С) и относительной влажности 85-95 % через 1-5 суток. При температуре от 1 до 10°С и при влажности 80-90% остаются жизнеспособными в течении 11 суток. При температуре 50°С клещи погибают через 30-40 минут, при 80°С – моментально после погружения в горячую воду. Личинки вне организма свиньи нестойки, однако телеонимфы длительное время сохраняют свою жизнеспособность в кожных складках.
Эпизоотология. Источником инвазии являются больные саркоптозом свиньи. Особенно опасными являются больные : свиноматки и хряки-производители, у которых саркоптоз обычно протекает без выраженных клинических признаков. Передача возбудителя от инвазированных животных к здоровым, происходит при непосредственном контакте и через предметы ухода, одежду обслуживающего персонала, а также через крыс и мышей, на которых возможно временное паразитирование клещей. Наиболее быстро саркоптоз распространяется среди молодняка в зимнее-осенний период года, а также в летний период при содержании животных в антисанитарных условиях (сырых и темных помещениях, занавоженность, отсутствие достаточного количества подстилочного материала). При выгульном содержании свиней под воздействием солнечных лучей большая часть клещей погибает, и инвазия переходит в латентную форму. Течение заболевания активизируется при неудовлетворительном кормлении животных, тяжелом переболевании другими болезнями.
Патогенез. Клещи внедряются в толщу эпидермиса с помощью хорошо развитого хоботка и проделывают в нем ходы. При этом клещи наносят укусы в местах выхода волос, где эпидермис у свиней наиболее тонкий. В процессе травмирования эпидермиса, воздействия токсических метаболитов и секундарной инфекции в воспалительный процесс вовлекаются как сосочковый, так и более глубокие слои кожи. На пораженном участке кожи появляются мелкие пузырьки, которые лопаются и на их месте образуются корочки серого цвета, мелкие гнойнички. У свиней появляется сильный зуд, в результате животные расчесывают пораженную кожу до крови. При тяжелом течении заболевания развивается диффузная клеточная инфильтрация всех слоев кожи, происходит разрушение волосяных луковиц, потовых и сальных желез. Пораженная кожа утолщается, теряет щетину, становится складчатой. Интенсивное поражение ушных раковин сопровождается некрозом хрящей и отпаданием части или всей пораженной раковины. При обширных поражениях кожи у свиней нарушается кожное дыхание и увеличивается кислородная недостаточность, понижается сопротивляемость организма к другим заболеваниям. В запущенных случаях наступают необратимые органические и функциональные изменения и гибель животного.
Иммунитет при саркоптозе не изучен, однако явно выраженная возрастная устойчивость к этой инвазии, эозинофилия и спонтанный переход болезни в латентную форму косвенно свидетельствуют о наличии иммунологической реакции организма и аллергических сдвигах.
Клинические признаки. Наиболее восприимчивы к саркоптозу молодые свиньи, в возрасте до 1года. В большей степени болеют поросята 2-5 месячного возраста.
Первые симптомы заболевания проявляется через 10-14 дней после заражения. В местах внедрения клещей у свиней возникает зуд, покраснение кожи, повышение температуры тела. Вначале поражается кожа вокруг глаз, на щеках и внутренней поверхности ушных раковин, затем процесс распространяется на спину и другие части тела. У хряков-производителей нередко поражается кожа мошонки. У молодняка часто на внутренней поверхности ушных раковин и нижней поверхности живота образуются множественные очажки красно- коричневого цвета диаметром 0,5 – 2 см, в которых отмечаются значительное скопление клещей. По мере развития инвазионного процесса на пораженных участках кожи можно обнаружить узелки, пустулки, на месте которых после расчесов обнаруживаются чешуйки и корочки. В запущенных случаях кожа утолщается, теряет эластичность, трескается и собирается в толстые складки, щетина выпадает – развивается гиперкератоз. Иногда наблюдается генерализованная форма саркоптоза, при которой поражается вся поверхность тела. У больных поросят пропадает аппетит, они отстают в росте и развитии, становятся малокровными (заморышами), сильно худеют и нередко гибнут. Локальное поражение молодняка сопровождается некрозами кожи и хряща ушных раковин.
При достижении свиньями 6-месячного возраста заболевание переходит в хроническую форму. Зудневые клещи сохраняются на отдельных участках, обычно на голове, шее, спине. На этих участках отмечаются также хронический дерматит, гиперкератоз и зуд. У взрослых животных саркоптозные поражения кожи можно обнаружить только при тщательном осмотре.
Диагноз на саркоптоз ставят на основании характерных клинических признаков заболевания, эпизоотологических данных и обнаружения возбудителя.
Для подтверждения диагноза у больных свиней берут глубокий соскоб кожи с примесью сукровицы из пораженных участков и подвергают микроскопическому исследованию под малым увеличением микроскопа.
Дифференциальный диагноз. При постановке диагноза на саркоптоз необходимо исключить другие кожные заболевания свиней, как: стафилококкоз, экзему, сифункулятоз (вшивость), лептоспироз и дерматомикозы, стригущий лишай.
Лечение. Больных и подозреваемых в заражении животных опрыскивают или купают в 2% -ном растворе хлорофоса, 1,5% эмульсии трихлорметафоса-3, 2%-ной эмульсии препарата СК-9. Для лечения применяют также ТАП-85 и активированный креолин в виде 1%-ной эмульсии. При обработке животных необходимо тщательно орошать внутреннюю поверхность ушных раковин. При наличии у пораженных свиней гиперкератозов пораженные участки местно предварительно обработывают 3%-ным линиментом хлорофоса или 2%-ным линиментом трихлорметафоса -3 на рыбьем жире, растительном масле или кондиционном солярном масле. Повторно больных животных обрабатывают через 7-10 дней.
Перед началом лечения больных саркоптозом свиней предварительно подготавливают к лечению путем размягчения и удаления корочек теплой мыльной водой с добавлением креолина.
Для лечения саркоптоза применяют неостомазан, бутокс, 0,5%-ный раствор эмульсии циодрина, дикрезила, 0,045% -ную минерально-масляную эмульсию ГХЦГ, 4-5 %-ную водную суспензию коллоидной серы.
Неплохой терапевтический эффект ветспециалисты получают от внутримышечного применения ивермека. Больным свиньям при лечении применяют новомек 1% подкожно в дозе 300мкг/кг массы тела (1,5 мл на 50 кг веса) дважды с интервалом в 8-10 дней.
Убой обработанных животных на мясо разрешается через 10 дней после последней обработки раствором хлорофоса, эмульсией трихлорметафоса -3 – через 45 дней и эмульсиями ТАП -85 и активированного креолина через 2 месяца.
Профилактика заболевания свиней саркоптозом строится в строгом выполнение общих ветеринарно-санитарных и зоогигиенических требований, систематическом клиническом осмотре всего поголовья,недопущении контакта больных саркоптозом свиней со здоровыми. Всех вновь поступивших в хозяйство свиней в течение 30 дней карантинируют и с профилактической целью обрабатывают акарицидами. При выявлении первых случаев саркоптоза производят двухкратную с интервалом 7-10 дней обработку всех контактировавших между собой животных растворами или эмульсиями акарицидов. Помещения, выгулы и предметы ухода дезакаринизируют теми же препаратами.
Вывоз свинопоголовья из оздоровленного от саркоптоза хозяйства для комплектования других хозяйств разрешается через 3 месяца после выздоровления последнего заболевшего животного, а также получения отрицательных результатов при исследовании в ветлаборатории соскобов, взятых от этих свиней.
Источник
Как избавиться от блох, вшей и клещей у свиней?
Блохи, вши, клещи наносят значительный ущерб сельскому хозяйству. Они снижают качество жизни животных, становятся переносчиками опасных инфекций. При совместном содержании свиней быстро распространяются на всех особей. Чем раньше приступить к избавлению от паразитов в свинарнике, тем меньший вред они нанесут поголовью.
Признаки появления блох, вшей и клещей у свиней
Чаще других свиней поражают чесоточные клещи и вши. В зоне повышенного риска свиноматки, от которых паразиты распространяются на поросят, а также особи на откорме.
Заметить признаки появления паразитов не сложно. Основные из них:
покраснения на теле. Особенно заметно изменение цвета кожи на рыле, спине, животе. При чесотке краснота образует специфический рисунок в виде множества пересекающихся полосок;
зуд из-за которого животное непрерывно трется о предметы;
Если свинью не лечить, кожа утолщается, темнеет, на ней формируются плотные корочки, гнойнички.
На слюну кровососущих у некоторых особей развивается аллергия, подкожные клещи вызывают постоянный зуд. В результате меняется поведение животного. Оно становится раздражительным агрессивным. Может набрасываться на людей, отказываться от еды, воды, страдать от нарушений сна.
Насекомые в большом количестве, питаясь кровью «хозяина», способны спровоцировать развитие анемии (особенно у поросят). Из-за расчесов возникает вторичная инфекция.
Блох, вшей легко заметить на светлой щетине. Также признаком поражения выступают многочисленные черные точечки на коже. Владельцы часто принимают их за грязь. На самом деле это продукты жизнедеятельности паразитов. Ушной клещ оставляет в раковинах черно-коричневый маслянистый налет.
Пути заражения
Эктопаразиты чаще всего передаются при непосредственном контакте. Однако, могут попасть на тело свиньи во время выпаса в местах, где ранее гуляли зараженные особи (прыжок взрослой блохи достигает 50 см), а также при транспортировке.
Яйца паразитов, занесенные в свинарник на обуви владельцев, сохраняют жизнеспособность на подстилках, корытцах, в корме. Их переносчиками выступают птицы, грызуны.
Чем вывести блох, вшей и клещей у свиней
Обнаружив насекомых, нужно незамедлительно приступить к их уничтожению, чтобы избежать массового поражения поголовья.
Внимание: вши, блохи, клещи переносят опасные инфекции, включая свиной грипп.
Зараженных особей желательно изолировать от здоровых. При совместном содержании это нецелесообразно. Лечить придется все стадо.
Терапию проводят несколькими способами:
пероральным (препарат добавляют в корм).
Периодичность процедур, дозировку лекарства назначает ветеринарный врач. Современные средства чаще применяют однократно в профилактических целях, двукратно (с обозначенным в инструкции интервалом) при диагностированном поражении.
Параллельно необходимо провести дезинфекцию свинарника с хлорсодержащими препаратами (например, гексахлораном). Обрабатывать надо не только пол, но также стены, корыта, поилки. Подстилку собрать, сжечь. Стадо на время манипуляций придется переместить в другое помещение, запустить обратно через несколько часов.
Чем обрабатывать
Наружную обработку поголовья проводят с помощью мерной кружки. Свиней поливают растворами на основе:
бензолгексахлорида и других.
Такие омывания действенны в качестве профилактики. Для лечения лучше использовать специальные препараты промышленного производства. Они безопасны, просты в использовании. Хорошо зарекомендовали себя средства от компании Апиценна:
Неомектин — раствор для внутримышечного введения;
Эпримек — препарат для наружных обработок. Разрешен при лечении свиноматок.
Источник
Современные подходы к лечению чесотки
Опубликовано в журнале:
РУССКИЙ МЕДИЦИНСКИЙ ЖУРНАЛ »» ТОМ 11, № 17, 2003
К.м.н. B.C. Новоселов, Е.Е. Румянцева
ММА имени И.М. Сеченова
Чесотка является самым распространенным паразитарным заболеванием кожи. Однако в России высокие цифры официальной статистики по заболеваемости населения чесоткой не отражают реального состояния проблемы, поскольку при обращении больных к специалистам общелечебной сети, частнопрактикующим врачам, а также при самолечении, имеются случаи недоучета пациентов, страдающих этим недугом. Диагностические ошибки (как следствие недостаточного уровня лабораторной диагностики), нежелание в ряде случаев проводить противоэпидемические мероприятия в очагах чесотки, приводят к тому, что врачи прибегают к разного рода ухищрениям — ставят диагноз «аллергический дерматит», «крапивница», «укусы насекомых», а лечение проводят противочесоточными препаратами [1].
Росту заболеваемости чесоткой способствуют такие привычные социальные явления наших дней, как миграция населения, множество беженцев, несоблюдение личной гигиены определенной частью населения, раннее начало половой жизни и другие. Социальные факторы усугубляют такие особенности чесотки, как контагиоз-ность инкубационного периода и более частая встречаемость атипичных форм заболевания [2].
Этиология
Чесотка (или, исходя из видового названия возбудителя, scabies) вызывается чесоточным клещом Sarcoptes scabiei. В ветеринарии подобные заболевания называются саркоптозом — по родовому названию возбудителя. По аналогии, патологический процесс, возникающий у человека при попадании чесоточных клещей от животных, называется псевдосаркоптозом.
Чесоточный зудень относится к постоянным (облигат-ным) паразитам, характерной чертой которых является передача только от человека к человеку. Тип паразитизма определяет особенности клиники и эпидемиологии заболевания, тактики диагностики и лечения. Большую часть жизни клещи проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои [1,3].
Жизненный цикл клеща представлен двумя периодами: репродуктивным и метаморфическим. Репродуктивный цикл клеща следующий: яйцо, имеющее овальную форму, откладывается самкой в чесоточном ходе, в котором затем вылупляются личинки. Чесоточный ход может сохраняться до 1,5 месяцев и служить источником заражения. Метаморфический период определяется появлением личинки, которая через ход проникает в кожные покровы и после линьки превращается в протонимфу, затем в телеонимфу, которая, в свою очередь, становится взрослой особью в папулах, везикулах, на кожных покровах.
Эпидемиология
Инвазионными стадиями развития чесоточного клеща являются только молодые самки и личинки. Именно в этих стадиях клещ может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. При этом длительность его жизни при комнатной температуре 22°С и 35% влажности составляет около 4 дней. При температуре 60°С клещи погибают в течение 1 ч, а при кипячении и температуре ниже 0°С — практически сразу. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S.scabiei вне хозяина. Пары сернистого ангидрида убивают чесоточного клеща за 2-3 мин. Следует также отметить, что яйца клещей более устойчивы к различным акарицидным средствам [2,4].
Заражение чесоткой в 95% происходит при передаче клеща от больного человека здоровому (причем в половине случаев — при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Достаточная редкость непрямого пути заражения объясняется довольно слабой жизнестойкостью клеща во внешней среде, чаще возбудитель передается при общем пользовании постельными принадлежностями, мочалками, игрушками, письменными принадлежностя ми. Заражение может также произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима [5].
Клиника
Инкубационный период при чесотке в случае заражения самками практически отсутствует, так как внедрившаяся самка обычно практически сразу начинает прогрызать ход и откладывать яйца, при заражении личинками он составляет около 2 недель, что соответствует времени метаморфоза клещей [5].
Зуд, усиливающийся в вечернее время, является первым и основным субъективным симптомом болезни, а также фактором, подавляющим численность популяции и поддерживающим ее на определенном уровне без летального исхода. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания. Она зависит от численности паразита и индивидуальных особенностей организма. К последним относятся: состояние нервной системы (степень раздражения нервных окончаний паразитом при движении) и сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода).
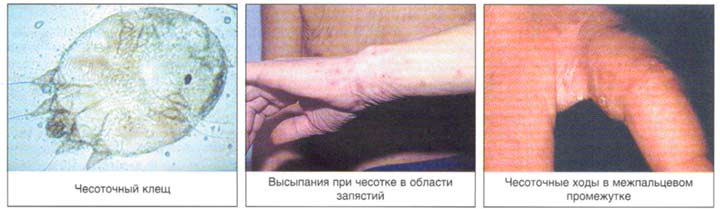
Распределение чесоточных ходов по кожному покрову не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Участки кожи (кисти, запястья и стопы), где располагаются чесоточные ходы, имеют пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса. Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками [5,6].
Следует отметить, что высыпания у грудных детей часто захватывают такие участки кожного покрова, которые исключительно редко поражаются у взрослых: лицо и голова, подошвы и ладони. Причем иногда явления чесотки на лице и голове «замаскированы» картиной острой мокнущей экземы, торпидной к терапии. У детей первых месяцев жизни чесотка вначале нередко может производить впечатление детской крапивницы, так как на коже спины, ягодиц и лица имеется большое количество расчесанных и покрытых кровянистыми корочками волдырей. У детей чесотка может осложняться тяжелой пиодермией и сепсисом, вплоть до смерти больного [1]. У школьников осложнения пиогенного характера часто маскируют чесотку под клиническую картину детской почесухи, острой экземы или пиодермии [1].
Диагностика
Диагностическим клиническим критерием постановки диагноза является наличие чесоточных ходов, папул, везикул. Наиболее типичные поражения в виде ходов, серозных корок, папул, везикул появляются в области кистей, локтевых суставов, животе, ягодицах, молочных железах, бедрах. Также встречаются стертые формы чесотки, которые приводят к ошибочной диагностике и часто расцениваются, как аллергодерматоз.
Клиническая картина чесотки представляет собой не только вышеописанные высыпания — возможно появление эрозий, гемморагических корок, экскориаций, эритема-тозно-инфильтративных пятен. При осложнении кожных изменений вторичной инфекцией возникают импетигиноз-ные элементы, пустулы, гнойные корки. Осложнением заболевания является образование постскабиозной лимфо-плазии, как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку [6].
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс-диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из противочесоточных препаратов (табл. 1) [2,3,6,7,10].
Таблица 1.
Критерии диагностики чесотки
Клинические критерии диагностики чесотки
Эпидемиологические критерии диагностики чесотки
Наличие типичных чесоточных ходов и их реактивных вариантов, изолированных везикул, фолликулярных папул, зудящих лентикулярных папул
Наличие зудящего дерматоза среди членов инвазионноконтактного коллектива (общежитие, детсий сад, интернат, детский дом, казарма и т.п.)
Типичная локализация высыпаний: чесоточные ходы на кистях, запястьях, стопах, локтях; фолликулярные папулы -на переднебоковой поверхности тела; невоспалительные везикулы — на кистях и стопах в непосредственной близости от ходов; лентикулярные папулы — половые органы мужчин. ягодицы, аксилярная область, молочные железы у женщин
Наличие характерных для чесотки симптомов: Арди, Горчакова, Базена, Михаэлиса, Сезари
Последовательное появление новых больных в очаге
Преобладание стафилококкового импетиго на кистях, запястьях,
стопах: эктим -· на голенях и ягодицах; остиофолликулитов и фурункулов на гуловище и ягодицах. Отсутствие эффекта от лечения антигисгаминными. десенсибилизирующими средствами внутрь. противовоспалительными, в том числе кортикостероидными мазями, наружно
Реализация непрямого пути заражения только при наличии нескольких больных в очаге или высоком паразитарном индексе у одного больного
Лабораторные критерии: обнаружение возбудителя чесотки одним из доступных методов
Лечебные критерии диагностики: исчезновение зуда после первой обработки и разрешение высыпаний к концу недели терапии exjuvantibus
Лечение
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В любом случае перед началом терапии целесообразно принять горячий душ, пользуясь мочалкой и мылом, с целью механического удаления с поверхности кожи клещей, секрета сальных желез, а также для разрыхления поверхностного слоя эпидермиса, что, в свою очередь, облегчает проникновение противоскабиозных препаратов. Однако водные процедуры противопоказаны при наличии явлений вторичной пиодермии.
Бензилбензоат, эмульсия (20% — для взрослых, 10% -для детей). Для ее приготовления в 780 мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии — хозяйственного мыла или шампуня) и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней с момента приготовления. Больной или медработник, проводящий втирания, перед началом лечения моет руки теплой водой с мылом. Эмульсию перед употреблением тщательно взбалтывают, а затем втирают руками во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Ежедневно проводят два последовательных втирания в течение 10 мин с 10-минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. После каждого мытья руки дополнительно обрабатывают. На третий день больной должен вымыться и вновь поменять белье [8].
Таблица 2.
Эффективность основных противочесоточных средств
* — в зависимости от процентного содержания действующего начала
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу волосистой части головы и лица, но так, чтобы он не попал в глаза, что вызывает сильное жжение (для этого можно после процедуры надеть ребенку варежки).
При распространенных или осложненных формах заболевания, когда в процессе лечения врач отмечает появление свежих высыпаний на коже, а больной жалуется на продолжающийся зуд в вечернее и ночное время, рекомендуется удлинить курс лечения до трех дней или назначить повторный двухдневный курс через три дня после окончания первого.
Бензилбензоат, входящий в состав водно-мыльной суспензии, обладает не только антипаразитарным действием, хорошо проникает в кожу, но и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения, что особенно важно при неблагоприятной эпидемической обстановке. Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу [2,8].
Обработка по методу Демьяновича, которую проводят двумя растворами: №1 (60% раствор тиосульфата натрия) и №2 (6% раствор хлористоводородной кислоты), ранее часто применялась в дерматологической практике. Данный метод рекомендуется при нераспространенной чесотке, в других случаях его лучше комбинировать с последующим трехдневным втиранием серной мази. Метод основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Среди недостатков можно отметить: трудоемкость, низкую эффективность при применении в амбулаторных условиях, а также часто возникающие медикаментозные дерматиты [2].
Мази, содержащие серу или деготь (мазь Виль-кинсона, 20-30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд (лучше на ночь). Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово-бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератоли-тическим действием, что обеспечивает лучший доступ препарата к возбудителю. При осложнении пиодермией следует в первую очередь купировать эти явления с помощью антибиотиков, сульфаниламидов или дезинфицирующих мазей. В случае резко выраженной экземати-зации назначают антигистаминные препараты и корти-костероиды местно. Среди недостатков данного способа лечения выделяют: длительность применения, неприятный запах, загрязнение белья, частое развитие осложнений. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой [9].
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0-20,0 г порошка втирают в кожу 2-3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1-2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12-24 часа для полного излечения. Линдан обладает высокой эффективностью и низкой себестоимостью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом, так как он может вызвать обострение заболеваний. Токсичность линдана связана с его способностью проникать через гематоэнцефалический барьер и накапливаться во всех жировых тканях, преимущественно в белом веществе мозга, сохраняясь там в течение 2 недель, что может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении. Описаны также случаи апластиче-ской анемии после лечения данным препаратом [8].
В последнее время, в связи с длительным его применением, появились случаи так называемой лин-дан-устойчивой чесотки, когда даже многократная обработка этим препаратом в течение продолжительного времени не приводит к выздоровлению.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья 2 раза в день с суточным интервалом или 4 раза с интервалом 12 часов в течение 2 суток. Препарат характеризуется низким уровнем ска-бицидной активности и, следовательно, необходимостью ежедневных обработок в течение нескольких (до пяти) дней. В литературе описаны как тяжелые побочные эффекты, так и случаи резистентности клещей к препарату.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89-98%. Препарат оставляют на 8-12 часов (на ночь), после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время (18-19 часов) на кожные покровы пациента от шейной области до подошв (сначала на кожу туловища, затем конечностей). В первую очередь обрабатывают зараженного, а потом и других членов семьи. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы. Через 12 часов после экспозиции препарата необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10-12 дней после первичной обработки. Эффективность данного средства составляет 80-91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8-10 дней.
Перед применением препарата необходимо вылечить проявления вторичного инфицирования (импетиго) или экзематизации. При лечении детей и новорожденных во время распыления препарата необходимо закрыть им рот и нос салфеткой, а в случае смены пеленок — обработать заново всю зону ягодиц.
Ивермектин является ветеринарным препаратом, относится к группе полусинтетических макроциклических лактонов, получаемых из почвенного актиномицета Streptomyces avermictilis. Механизм действия основан на усилении тормозных ГАМК-ергических процессов в нервной системе паразитов, что приводит к их обездвиживанию и гибели. Как противогельминтный препарат, применяется при некоторых филяриатозах и стронгилоидозе. Кроме того, используется для лечения чесотки. Детям до 5 лет прием препарата противопоказан. Ивермектин в настоящее время в России не зарегистрирован [7,0].
Успех лечения чесотки зависит не только от rpaмот-ного применения скабицидных средств у больного и окружающих его лиц, но и от проведения санитарной обработки вещей, одежды и помещений.
Для обработки помещения, а также белья и одежды, не подлежащих кипячению, применяется высокоэффективное средство, которое представляет собой сочетание эсдепалетрина и бутоксида пиперонила в аэрозольной упаковке. Входящий в состав препарата эсдепалетрин -пиретроид, воздействует непосредственно на нервную систему насекомого. При соединении с липидным основанием мембран нервных клеток насекомых нарушается кати-онная проводимость. Действие пиретроидов усиливается бутоксидом пиперонила. Средство высокоэффективно при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, кипятят, тщательно проглаживают или проветривают на воздухе в течение 5 дней, а на морозе в течение 1 дня.
Контроль излеченности проводится через 3 дня после окончания лечения, а затем каждые 10 дней в течение 1,5 мес [9].
Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет правильное применение препарата. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6-8 часов сна достаточно для гибели активных стадий чесоточного клеща. На местах с более нежной кожей следует ограничивать интенсивность втирания, а во избежание возникновения дерматита проводить их по направлению роста пушковых волос.
Для предупреждения лекарственного дерматита и фиксации зуда (по механизму условного рефлекса) рекомендуется с первых дней противочесоточного лечения назначать гипосенсибилизирующие и антигистаминные средства.
Литература
1. Иванов О.Л. Кожные и венерические болезни: Справочник,- М.: Медицина, 1997, с. 237-240.
2. Корсунская И.М., Тамразова 0.6. Современные подходы к печению чесотки. II Consilium meclicum. -2003. -т.5. -N 3. -с. 148-149.
3. Кубанова А.А., Соколова ТВ., Ланге А.Б. Чесотка. Методические рекомендации для врачей. М., 1992.
4. Скрипкин Ю.К. Кожные и венерические болезни, руководство. М., Медицина, 1995, с. 456 — 483.
5. Скрипкин Ю.К., Федоров СМ., Селисский Г.Д. IIВестт., дерматол., 1997, с. 22 — 25.
6. Павлов С.Т. Кожные и венерические бопезни, справочник. Медицина, 1969, с. 142-153.
7. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Чесотка. М.: Медицина, 1989.
8. Соколова Т.В. Чесотка и крысиный клещевой дерматит. Новое в этиологии, эпиде миологии, клинике, диагностике и лечении //Дисс. д-ра мед. наук в форме науч. до клада. М., 1992.
9. Соколова Т.В. Чесотка. Новое в этиологии, эпидемиологии, клинике, диагностике, ле чении и профилактике (лекция). //Рос. журн. кожи, и вен. болезней, №1, 2001, с. 27-39.
10. Фицпатрик Т., Джонсон Р., Вулф М., Сюрмонд Д. Дерматология. Атлас-справоч ник. М.: Практика, 1999, с. 850-856.
Источник