- Буллезная эритема многоформная
- Содержание
- Определение и общие сведения [ править ]
- Этиология и патогенез [ править ]
- Клинические проявления [ править ]
- Буллезная эритема многоформная: Диагностика [ править ]
- Дифференциальный диагноз [ править ]
- Буллезная эритема многоформная: Лечение [ править ]
- Профилактика [ править ]
- Прочее [ править ]
- Буллезная многоформная эритема
- Содержание
- Этиология
- Клинико-морфологические проявления
- Простая или папулезная форма
- Везикуло-буллезная форма
- Буллезная форма
- Гистопатология
- Многоформная экссудативная эритема (МЭЭ) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы многоформной экссудативной эритемы
- Кожные проявления
- Высыпания на слизистых оболочках
- Патогенез многоформной экссудативной эритемы
- Классификация и стадии развития многоформной экссудативной эритемы
- Осложнения многоформной экссудативной эритемы
- Диагностика многоформной экссудативной эритемы
- Лечение многоформной экссудативной эритемы
- Лечение герпес-ассоциированной МЭЭ
- Прогноз. Профилактика
Буллезная эритема многоформная
Рубрика МКБ-10: L51.1
Содержание
Определение и общие сведения [ править ]
Буллезная эритема многоформная (Hebra, 1866)
Этиология и патогенез [ править ]
Заболевание невыясненной этиологии. Чаще других провоцирующим фактором является герпетическая инфекция (ВПГ-1 И ВПГ-2), реже — разные лекарственные препараты (сульфаниламиды, пенициллин, цефалоспорины, тетрациклин, нестероидные противовоспалительные средства и многие другие), а также злокачественные опухоли.
Внутриклеточный отек, спонгиоз в эпидермисе, отек сосочкового слоя. Вокруг сосудов — инфильтрат из лимфоцитов и сегментоядерных нейтрофилов с незначительным количеством эозинофилов. Величина инфильтрата зависит от тяжести дерматоза. При везикулобуллезной форме пузыри образуются подэпидермально из-за отторжения эпидермиса. В старых элементах пузыри могут обнаруживаться внутри эпидермиса.
Клинические проявления [ править ]
Острое начало, нередко на фоне респираторной инфекции или после нее, с интоксикацией и лихорадкой до 39-40°. Возможно возникновение высыпаний через 2-3 недели после приема лекарственного препарата, на который за это время в организме были выработаны антитела. Различают классическую и везикулобуллезную форму.
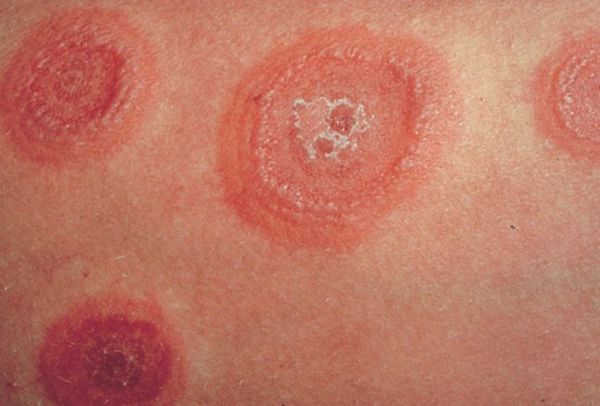
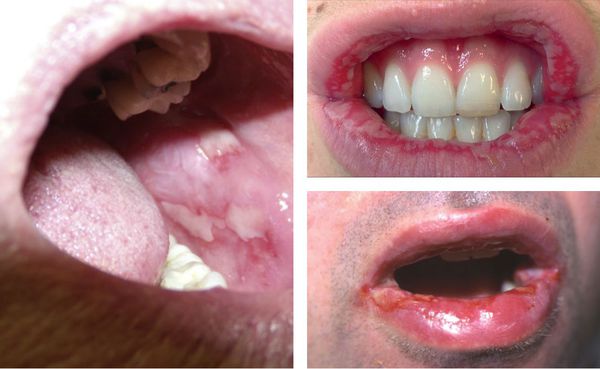
Классическая форма проявляется эритематозными, эритематозно-отечными пятнами красного или багрово-синюшного цвета диаметром 0,5-1,5 см на разгибательных поверхностях конечностей, лице, половых органах. Элементы несколько возвышаются над уровнем кожи, склонны к периферическому росту. В центре пятна развиваются пузыри с серозным или геморрагическим содержимым, при этом центр элемента приобретает цианотичный оттенок, а периферия остается яркой, приподнятой в виде валика, что создает самый характерный признак этого заболевания («мишень», «бычий глаз», «радужная оболочка», «кокарда»). Тонкая покрышка пузырей легко разрывается, элементы сливаются друг с другом, образуя обширные болезненные эрозированные поверхности, окруженные обрывками пузырей. На слизистой оболочке после вскрытия пузырей остаются болезненные эрозии, покрытые беловатым налетом. Поражения глаз в виде конъюнктивита, иридоциклита, кератита, помутнения роговицы встречаются у 20-25% больных. Течение болезни циклическое, часты рецидивы.
Везикулобуллезная форма отличается наличием пузырей (булл) или везикул в центре отечных пятен, частотой поражения слизистых оболочек, тяжестью течения. Болезненные высыпания затрудняют прием пищи.
Буллезная эритема многоформная: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Дифференциальную диагностику проводят с буллезной токсидермией (большое клиническое сходство, за исключением элементов в виде кокард), афтозным стоматитом (нет признаком интоксикации, лихорадки, высыпаний на коже), вульгарной пузърчаткой (отсутствие тяжелого общего состояния с лихорадкой и артралгиями, элементов в виде кокард), герпетиформнъм дерматитом Дюринга (сгруппированные высыпания, зуд и жжение). Патоморфологические исследования не оказывают существенной помощи в дифференциальной диагностике. Отличить буллезную форму многоформной экссудативной эритемы от герпетиформного дерматита Дюринга или буллезного пемфигоида невозможно, так как механизм образования пузырей при этих дерматозах одинаков. Только наличие большого количества эозинофилов внутри пузыря или под ним свидетельствует, скорее, в пользу герпетиформного дерматита Дюринга или буллезного пемфигоида, чем в пользу многоформной экссудативной эритемы.
Буллезная эритема многоформная: Лечение [ править ]
При легком течении дерматоза ограничиваются местными аппликациями кортикостероидных кремов или мазей. В тяжелых случаях назначают кортикостероидные гормоны внутрь (преднизолон 40-60 мг в сутки) с последующим медленным снижением в течение 2-4 недель. При наличии вторичной микробной инфекции показаны антибиотики широкого спектра, при герпетической инфекции — ацикловир по 200 мг 3 раза в сутки. Слизистую оболочку полости рта очищают полосканием дезинфицирующими растворами.
Профилактика [ править ]
Прочее [ править ]
(Stevens, Johnson, 1922)
Определение и общие сведения
Синдром Стивенса-Джонсона представляет собой ограниченную форму токсического эпидермального некролиза, характеризующийся разрушением и отделением эпителия кожи и слизистых оболочек с участием менее 10% площади поверхности тела.
Этиология и патогенез
Синдром Стивенса-Джонсона может быть вызван аллергической реакцией на лекарства и, реже, инфекциями или являться осложнением трансплантации костного мозга. В 25-30% случаев причина остается не ясной.
Начало заболевания внезапное, развитие процесса быстрое. На фоне высокой лихорадки, недомогания, артралгии на коже появляются эритематозно-отечные пятна диаметром 1-3 см и более, на которых в течение нескольких часов формируются вялые плоские пузыри, способные при слиянии достигать 10-15 см и больше. Симптом Никольского резко положительный. Образующиеся после вскрытия пузырей эрозии сливаются в сплошное или почти сплошное кровоточащее болезненное поражение. Часть эрозий покрывается серовато-белым налетом. На губах, языке, мягком и твердом нёбе, задней стенке зева, дужках, иногда в гортани также появляются пузыри, очень быстро превращающиеся в эрозии с обрывками эпителия на периферии. Вследствие тяжелого поражения рта и губ пациенты не могут разговаривать, принимать пищу, даже жидкую. Процесс отягощается тяжелым поражением глаз. Развиваются конъюнктивит и кератит. В процесс вовлекаются мочеполовые органы, верхние дыхательные пути, а также желудочно-кишечный тракт и почки. Летальность достигает 20%, а по некоторым данным, и больше.
Дифференциальную диагностику проводят с вульгарной пузырчаткой (торпидное течение, отсутствие общих явлений тяжелой интоксикации, симптом Никольского положительный, обнаруживаются акантолитические клетки), болезнью Бехчета (тяжелая форма афтозного стоматита с высыпаниями на коже акнеиформных, а не пузырных элементов), синдромом Лайелла (большое клиническое сходство, при котором решающим критерием является положительный симптом Никольского при синдроме Лайелла).
Как при многоформной экссудативной эритеме, так и при синдроме Стивенса-Джонсона отменяют препараты, которые могли вызвать болезнь. При исключении инфекционной и медикаментозных причин в случае многоформной экссудативной эритемы следует подозревать наличие опухоли. При легкой форме эритемы наружная терапия ограничивается антисептиками (фукорцин, бриллиантовый зеленый, повязки с хлоргексидином) и кортикостероидными мазями. При тяжелой форме эритемы и синдроме Стивенса-Джонсона показаны кортикостероиды перорально или внутривенно в дозе 60-100 мг в сутки с последующим снижением в соответствии с динамикой клинической картины. При наличии или подозрении на герпетическую инфекцию назначают ацикловир по 600 мг в сутки в 3 приема, при вторичной бактериальной инфекции антибиотики широкого спектра (цефотаксим по 2 г 2-3 раза в день). При поражении слизистой оболочки полости рта рекомендуется полоскание растворами, содержащими антисептики и местные анестетики. При поражении глаз показано лечение у офтальмолога. Корки на красной кайме губ снимают мазями с антибиотиками (тетрациклиновая, эритромициновая). После удаления корок рекомендуется применение кортикостероидных мазей, также содержащих бактерицидные вещества.
Реэпителизация происходит быстро, за 2-3 недели.
Источник
Буллезная многоформная эритема
Многоформная эритема — клиническая и гистопатологическая реакция, вызванная различными факторами.
Содержание
Этиология
Описаны различные факторы, приводившие к раз¬витию заболевания. Есть наблюдения многоформ¬ной эритемы, возникавшей и постоянно рецидивировавшей после пребывания на солнце. Частыми причинами считают герпестическую и микоплазменную инфекции и их ассоциации, медикаментозную гиперчувствительность. Особенно часто причиной возникновения многоформной экссудативной эритемы яв¬ляются сульфаниламиды и контрацептивные средства, фосфомицин, жаропонижающие, пирогенные препараты. Имеются наблюдения тяжелых форм много¬формной эритемы в виде синдрома Стивенса—Джонсона после прививок против туляремии, холеры.
В зависимости от преобладания этиопатогенетического фактора выделяют
- инфекционно-токсическую и
- инфекционно-аллергическую формы экссудативной эритемы.
Инфекционно-аллергические формы наблюдаются у подавляющего большинства больных (до 93 %) и классифицируются некоторыми авторами как идиопатические. B зависимости от провоцирующего фактора и выраженности клинической симптоматики выделяют:
- «малую» форму (тип Hebra), вызываемую вирусной или микоплазменной инфекцией,
- «боль¬шую» форму (синдром Стивенса—Джонсона), где причиной яв¬ляются, как правило, медикаменты.
Kожные изме¬нения заключаются в основном в первичном повреждении сосудов с выходом плазмы и клеточных элементов и возможным повреж¬дением функции макрофагов. Наиболее существенными характеристиками высыпа¬ний при многоформной экссудативной эритеме являются симмет¬ричность, тенденция к кольцевидности и образование пузырей. Схожими клиническими симптомами могут обладать лекарственные дерматиты, системная красная волчанка, пемфигоид, токсические эритемы, болезнь Кавасаки и скарлатина.
Клинико-морфологические проявления
По тяжести клинических проявлений принято выделять три формы:
- простую или папулезную,
- везикуло-буллезную и
- тяжелую буллезную.
Простая или папулезная форма
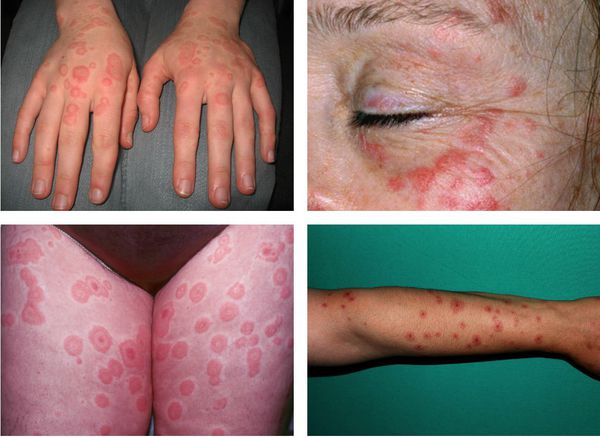
Характеризуется высыпанием темно-красных плоских папул, которые могут оставаться небольших размеров или путем периферического роста увеличиваться до нескольких сантиметров в диаметре. Периферическая зона очага остается красной, а в центре появляется цианотичный оттенок, придавая поражениям кольцевидный характер. Обычно поражается тыл кистей, ладони, предплечья, голени, локти и колени, несколько реже — шея и туловище. Нередко избирательно поражаются только кисти. Изредка на слизистой оболочке полости рта возникают пузыри, которые быстро вскрываются, образуя кровоточащие эрозии, покрывающиеся кровянистыми и гряз¬новатыми корками. Губы отекают, на них возникают глубокие трещины, эрозии. Вследствие сопровождающей эти явления болезненности прием пищи становится весьма затруднительным. При многоформной эритеме в начальном периоде часто наблюдается изоморфная реакция, что, возможно, объясняется фиксацией антигенов, антител или иммунных комплексов в участках травмированной кожи с последующим развитием в этих местах типичных высыпаний.
Везикуло-буллезная форма
Занимает промежуточное положе¬ние между папулезной и тяжелой буллезной формой. Очаги пред¬ставлены эритематозными бляшками часто с пузырем в центре и кольцом пузырьков по периферии. Очень часто вовлечены в процесс слизистые оболочки. Локализация поражения идентична простой форме, однако количество высыпаний значительно меньше.
Буллезная форма
При тяжелой буллезной форме начало обычно острое. Поражаются различные органы и ткани: кожа, глаза, слизистые оболочки по¬лости рта, гениталий, ануса; развиваются бронхиты, пневмонии. На слизистой оболочке полости рта появляются обширные пузыри с последующим формированием кровоточащих эрозий, которые в свою очередь покрываются массивными геморрагиче¬скими корками. Характерно поражение глаз в виде тяжелого ката¬рального или гнойного конъюнктивита, на фоне которого иногда могут появляться везикулы. Нередко развиваются изъязвление роговицы, увеиты и панофтальмиты, приводящие к потере зрения. Поражение слизистых оболочек гениталий у мужчин приводит к нарушению мочеиспускания с возможным вовлечением в процесс мочевого пузыря. Кожные поражения в виде пятнисто-папулезных высыпаний или пузырей, реже — пустул, значительных по разме¬рам и количеству. Период высыпаний колеблется от двух до четы¬рех недель. Кожный синдром сопровождается обычно общими явлениями — лихорадкой, пневмонией, нефритом, диареей, поли¬артритом и др. Иногда присоединяются паронихии и отит. При всех формах многоформной экссудативной эритемы име¬ется склонность к рецидивам.
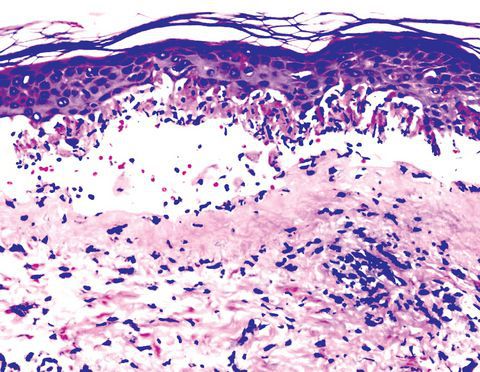
Гистопатология
Наибольшие изменения наблюдаются в верхней части дермы и в глубоких слоях эпидермиса. Вначале развиваются отек и расширение сосудов с лимфогистиоцитарной инфильтрацией вокруг сосудов и в области базальной мембраны. Позже наблюдается экстравазация эритроцитов. Самые характер¬ные изменения — вакуольная дегенерация в глубоких слоях эпидермиса и некроз эпидермальных клеток. Иногда некроз захва¬тывает весь эпидермис с формированием субэпидермальных пузы¬рей. Акантолиз не наблюдается. Гистологические изменения при многоформной эритеме отличаются от таковых при пемфигоиде и других буллезных дерматозах. Гистопатологическая струк¬тура очагов поражения слизистых оболочек идентична изменениям в коже, с большей, однако, выраженностью дегенеративных про¬цессов в эпителии.
Источник
Многоформная экссудативная эритема (МЭЭ) — симптомы и лечение
Что такое многоформная экссудативная эритема (МЭЭ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фоминых С.Ю., дерматолога со стажем в 22 года.
Определение болезни. Причины заболевания
Многоформная экссудативная эритема (МЭЭ) — это острое аллергическое заболевание, при котором на коже и слизистых оболочках появляются различные по виду высыпания — пятнистые, папулёзные и пузырные.
МЭЭ обычно болеют люди молодого и среднего возраста. У пациентов мужского пола это заболевание встречается несколько чаще, чем у женщин.
Известны две основные разновидности МЭЭ:
- инфекционно-аллергическая (идиопатическая или истинная) — составляет около 80 % всех случаев МЭЭ и является следствием аллергической реакции на хронический очаг инфекции в организме;
- токсико-аллергическая — развивается, как правило, на фоне применения некоторых лекарственных средств, таких как амидопирин, барбитураты, сульфаниламиды и тетрациклины [7] .
Для инфекционно-аллергической МЭЭ характерна весенне-осенняя сезонность. Одного очага хронической инфекции недостаточно, чтобы данное заболевание развилось или обострилось. Для этого необходимо определённое сочетание триггерных, т. е. провоцирующих факторов, например:
- иммунодефицит (обратимый, преходящий, циклический);
- переохлаждение;
- ультрафиолетовое облучение;
- некоторые консерванты в составе пищевых продуктов (бензоаты, формальдегид и т. д.);
- психоэмоциональный стресс;
- патология пищеварительного тракта (хронический гастрит, дисбактериоз);
- аутоиммунные заболевания и онкопатология;
- ОРВИ, ангина и другие заболевания.
Не исключается и наличие наследственной предрасположенности к ММЭ.
Причиной инфекционно-аллергической МЭЭ, которая приводит к развитию болезни, чаще всего является герпесвирус человека, вирус Эпштейна — Барр, цитомегаловирус, а также возбудители вирусных гепатитов, микобактерии, микоплазменная, стрептококковая и грибковые инфекции, паразиты. Наиболее распространённый вид инфекционно-аллергической МЭЭ — герпес-ассоциированная МЭЭ [4] [12] [13] .
Считается, что герпесвирусная инфекция [1] [2] [5] становится причиной подавляющего большинства случаев МЭЭ. Чаще всего обнаруживается связь с вирусом простого герпеса первого типа [8] [10] [11] , реже — второго.
В пользу инфекционно-аллергической формы МЭЭ свидетельствует наличие продромального периода (предшествующего болезни), склонности к сезонности высыпаний и хроническое рецидивирующее течение.
Эксперты ВОЗ отмечают, что рост заболеваемости простым герпесом в настоящий момент заставляет рассматривать его в числе первоочередных проблем, наряду с ВИЧ-инфекцией и гриппом.
Симптомы многоформной экссудативной эритемы
Для инфекционно-аллергической МЭЭ, включая герпес-ассоциированную [13] , характерно острое начало заболевания. Оно может проявляться повышением температуры, общей слабостью, ломотой в теле, головной болью, болезненными ощущениями в горле и другими симптомами.
Нередко за несколько дней до обострения МЭЭ у пациентов активируется герпетическая инфекция — проявляется герпес на губах или возникает рецидив генитального герпеса [8] .
Высыпания, характерные для МЭЭ, обычно начинают появляться через 1-2 дня после начала продромальных явлений. При этом общие симптомы обычно идут на спад.
Локализация сыпи весьма разнообразна. Она может появиться как на коже, так и на слизистых оболочках.
Кожные проявления
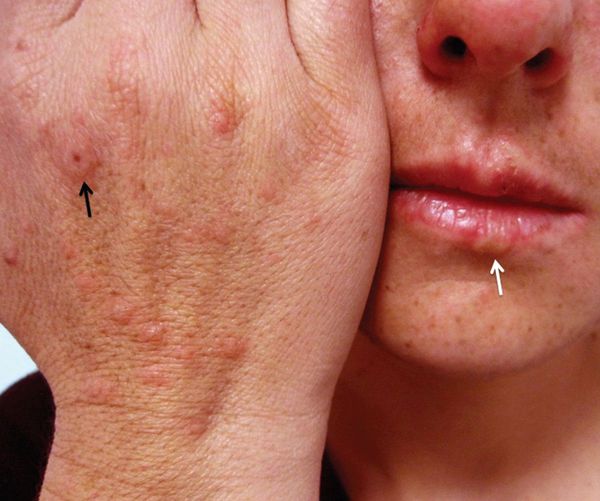
На коже обычно отмечаются чётко очерченные округлые красно-розовые пятна и плоские отёчные папулы, которые увеличиваются в размерах от 2-3 мм до 3 см в диаметре. При инфекционно-аллергической форме пятна обычно несколько мельче и не склонны к слиянию. Они могут доставлять зуд и жжение.
Преимущественная локализация высыпаний — на разгибательной стороне рук и ног, тыльной стороне стоп и кистей, на лице и в области гениталий. В основном они располагаются на теле симметрично, часто группами в виде дуг, гирлянд.
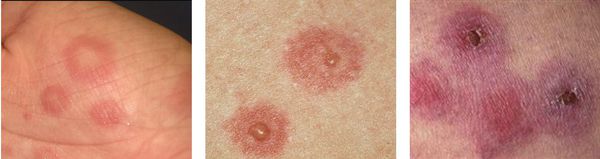
По мере роста папулы её центр начинает западать и менять окраску на более синюшную, по периферии остаётся красно-розовый ободок — таким образом элементы сыпи приобретают характерный вид «мишени» (иногда их сравнивают с «бычьим глазом» или «кокардой») [4] .
После в их центре образуются пузыри — везикулы и буллёзные элементы. Они содержат серозный или кровянистый экссудат. Лопаясь, пузыри формируют желтоватые или коричнево-бурые корочки, эрозированные поверхности.
В итоге на теле пациента одновременно присутствуют элементы разной степени развития — пятна, папулы и пузыри, переходящие в корочки и эрозии. Именно поэтому эритема именуется многоформной.
С интервалами в несколько дней могут образовываться новые группы высыпаний. Это может затянуть процесс. Но обычно окончательный регресс наступает приблизительно в течение двух недель.
Частота обострений может варьировать от 1-2 до 5-12 раз в год. В редких тяжёлых случаях одно обострение может переходить в другое, практически без светлого промежутка. За это время предыдущие высыпания полностью не разрешаются.
Высыпания на слизистых оболочках
Могут появляться единичные элементы на слизистой полости рта, который не причиняют особого беспокойства. В более тяжёлых случаях поражения бывают настолько обширными и болезненными. Они затрудняют речь и приём даже однородной и жидкой пищи [12] [13] .
Образующиеся пузыри лопаются довольно быстро, поэтому пациент не успевает их заметить — обычно обнаруживаются уже эрозии, на которых иногда можно увидеть плёнчатые фибринозные налёты светлого или бурого оттенка.
В области красной каймы губ могут возникнуть весьма болезненные, растрескивающиеся кровянистые корки, которые не позволяют больному полноценно открывать рот.
Реже высыпания обнаруживаются на слизистых глаз и половых органов. В осложнённых случаях возможно присоединение вторичной инфекции, образование рубцов и синехий (спаек).
Патогенез многоформной экссудативной эритемы
На современном этапе любая разновидность мультиформной экссудативной эритемы рассматривается как сдвиг адаптации защитных механизмов в сторону гиперчувствительности [4] .
МЭЭ — это смешанная аллергическая реакция, в которой просматриваются особенности, характерные для гиперчувствительности как немедленного, так и замедленного типа. Зачастую у пациента явно прослеживается так называемая общая атопическая предрасположенность — исходно у него могут отмечаться, к примеру, признаки пищевой аллергии, атопический ринит, бронхиальная астма и дерматит.
При герпес-ассоциированной МЭЭ у пациентов резко повышается уровень иммуноглобулинов класса Е (IgE) и снижается продукция иммуноглобулинов класса А (IgA), которые обеспечивают «первую линию» защиты кожи и слизистых оболочек. Также отмечается понижение выработки альфа- и гамма-интерферона и образование циркулирующих иммунных комплексов с вирусом простого герпеса.
Вирус повреждает генетический аппарат не только клеток эпидермиса, но и иммунокомпетентных клеток, изменяет состояние их рецепторов, выработку специфических ферментов и провоспалительных цитокинов. В то же время может наблюдаться Т-клеточный и нейтрофильный иммунодефицит, повышение количества В-лимфоцитов. Всё это нарушает связь между различными звеньями иммунитета, искажает нормальный иммунный ответ, заставляет организм проявлять агрессию к собственным тканям, в данном случае — к клеткам эпидермиса и эндотелия сосудов кожи.
Всё вышеперечисленное приводит к образованию лимфоцитарного инфильтрата вокруг кровеносных сосудов кожи, иногда с признаками геморрагии. В базальном слое эпидермиса развивается внутри- и внеклеточный отёк. Сам слой расслаивается, в нём возникают некротические изменения с образованием толстостенных булл.
Степень тяжести патологических проявлений при герпес-ассоциированной МЭЭ во многом зависит от выраженности имеющихся иммунных сдвигов, которые, в свою очередь, могут являться причиной наличия хронического инфекционного очага в организме.
Классификация и стадии развития многоформной экссудативной эритемы
В зависимости от степени выраженности симптомов [3] [12] выделяют две формы МЭЭ:
- малая — поражений слизистых нет или они очень слабо выражены, почти нет общих симптомов;
- большая — протекает с тяжёлым поражением слизистых оболочек, ярко выраженными общими симптомами.
По первичным элементам сыпи, преобладающим в клинической картине МЭЭ, различают пять форм заболевания:
- эритематозная — ограниченное покраснение кожи;
- папулёзная — появление красноватых плотных узелков;
- эритематозно-папулёзная — образование папул с ярко-красными краями и потемневшим центом;
- везикуло-буллёзная — формирование эритематозных бляшек с пузырьком в центре;
- буллёзная — превращение пузырьков в эрозии, которые покрываются корочками.
Воспалительный процесс в зависимости от гистопатологической картины поражения кожи разделяют на три типа [3] :
- эпидермальное воспаление — нарушается наружный слой кожи;
- дермальное воспаление — изменяется толстый слой кожи под эпидермисом;
- смешанное (эпидермо-дермальное) воспаление.
По степени тяжести МЭЭ может быть лёгкой, средней, среднетяжёлой и тяжёлой. В качестве критериев тяжести рассматривают количество и размер буллёзных элементов, наличие поражений слизистых оболочек полости рта и гениталий, температуру тела. Отдельно выделяют часто рецидивирующую форму.
Общепринятой классификации герпес-ассоциированной МЭЭ в настоящее время не существует. В её развитии, как и в развитии МЭЭ, различают два периода:
- продромальный — период активации вирусного процесса;
- буллёзный — период разгара заболевания.
Осложнения многоформной экссудативной эритемы
Осложнения чаще всего развиваются при тяжёлых формах заболевания, а также у людей, организм которых по различным причинам ослаблен [12] [13] .
При обширных поражениях слизистой полости рта резкая болезненность высыпаний затрудняет нормальный гигиенический уход. Когда во рту изначально присутствовали очаги инфекции, возможно развитие такого осложнения, как фузоспирохетоз. Это стоматологическое заболевание характеризуется образованием толстого желтоватого дурно пахнущего налёта на слизистой полости рта, языке и зубах.
Затруднённый приём пищи при генерализованном поражении слизистой полости рта может приводить к истощению пациента.
При локализации высыпаний на слизистой носа возможно развитие ринита с носовыми кровотечениями.
Эрозии на слизистой половых органов могут заживать с образованием синехий (спаек, сращений).
В 22% случаев через эрозивные дефекты покровов проникает вторичная бактериальная инфекция. Это чревато гнойно-септическими осложнениями, образованием более глубоких поражений, на месте которых в редких случаях могут образовываться рубцы.
Поражение слизистой оболочки глаз может осложняться конъюнктивитом и кератитом (кератоконъюнктивитом) [3] .
К числу редких и наиболее серьёзных осложнений можно также отнести постгерпетическую невралгию, пневмонию, почечную недостаточность.
Диагностика многоформной экссудативной эритемы
Для постановки диагноза «МЭЭ» в типичном случае врачу-дерматологу достаточно характерной клинической картины и данных опроса пациента. Имеют значение сведения о хронических очагах инфекции, недавних рецидивах герпетических высыпаний и провоцирующих факторах.
Лабораторные анализы (например, общий анализ крови) в нетяжёлых случаях могут не показать никаких отклонений. При тяжёлых формах отмечается повышение СОЭ и умеренный лейкоцитоз — небольшое повышение уровня лимфоцитов в крови.
Для уточнения диагноза нужно исключить другие, схожие по симптоматике заболевания — пузырчатку, узловатую эритему, системную красную волчанку, вторичный сифилис и другие. С этой целью выполняют цитологическое исследование мазков-отпечатков, взятых с поверхности высыпаний, а также изучение клеток поражённой ткани под микроскопом.
Наличие герпетической инфекции в организме при необходимости можно подтвердить несколькими способами:
- ПЦР-диагностика на инфекции, передающиеся половым путём;
- серологическое обследование на наличие антител к вирусу простого герпеса;
- оценка иммунного статуса.
Дифференциальную диагностику герпес-ассоциированной МЭЭ необходимо проводить с узловатой и кольцевидной эритемой Дарье, токсидермиями, вторичным сифилисом, системной красной волчанкой, герпетическим стоматитом, болезнью Кавасаки, уртикарным васкулитом, красным плоским лишаем (эрозивной формой).
Лечение многоформной экссудативной эритемы
Основные задачи лечения:
- уменьшить тяжесть общих проявлений и количество высыпаний во время обострений;
- сократить длительность рецидивов;
- предотвратить осложнения;
- в межрецидивный период повысить сопротивляемость организма, сократить частоту рецидивов.
При любой форме МЭЭ используют десенсибилизирующую терапию и антигистаминные (противоаллергические) препараты.
При поражении слизистых оболочек рта и половых органов назначаются орошения и полоскания составами, успокаивающими воспаление и подавляющими инфекцию — «Ротокан», настой ромашки и т. п.
Ускорить очищение эрозий от налётов и некротических тканей помогают местные ферментные препараты. Также применяются кератопластические средства и препараты, способствующие регенерации и ускорению эпителизации повреждений.
Показаниями для госпитализации может послужить тяжёлое течение заболевания, а также неэффективность амбулаторного лечения. В нетяжёлых случаях вполне допустимо лечение в домашних условиях, без особых ограничений.
Изоляции больного не требуется, так как он не представляет опасности для здоровья окружающих. Пациенту рекомендуется гипоаллергенная диета, химически и термически щадящая, гомогенная пища (особенно при высыпаниях на слизистой рта), пить достаточное количество воды.
Лечение герпес-ассоциированной МЭЭ
Тактика лечения при герпес-ассоциированной МЭЭ зависит от степени выраженности тех или иных симптомов, стадии развития процесса, частоты и тяжести обострений [3] [4] . Например, если рецидивы возникают часто, высыпания обильны и им характерны некротические изменения, то нередко применяются глюкокортикоиды [14] .
Когда в возникновении заболевания очевидна роль герпесвируса, показан приём синтетических ациклических нуклеозидов — ацикловир, валацикловир [14] , фамцикловир.
В случае торпидного (вялого) течения герпес-ассоциированной МЭЭ рекомендовано профилактическое, противорецидивное и превентивное (предупреждающее) лечение. Для этого длительными курсами применяют препараты, содержащие ацикловир.
Применение антибиотиков в лечении герпес-ассоциированной МЭЭ оправдано лишь при наличии признаков вторичной бактериальной инфекции — нарастание интоксикации и появление гнойного отделяемого.
Чтобы предупредить присоединение вторичной инфекции, эрозированные участки и пузыри обрабатывают растворами антисептиков, например, фукорцином, фурацилином или хлоргексидином.
Прогноз. Профилактика
В большинстве случаев МЭЭ прогноз для жизни и здоровья благоприятный, за исключением редких особо тяжёлых форм болезни у людей с пониженной резистентностью организма.
Рубцы при заживлении повреждений не образуются, за редким исключением. Иногда на месте бывших элементов сыпи изменяется окрас кожи.
Рецидивировать МЭЭ может приблизительно в 30 % случаев. Особое внимание следует уделять тяжёлым поражениям слизистой оболочки и бактериальной суперинфекции [15] .
В качестве первичной профилактики рекомендуется минимизировать риск заражения герпетической инфекцией:
- соблюдать нормы личной гигиены;
- избегать случайных половых связей;
- практиковать защищённый секс.
Чтобы сохранить сопротивляемость организма инфекциям в норме, нужно рационально питаться, соблюдать оптимальный режим труда и отдыха, полноценно спать, регулярно закаляться, отказаться от вредных пристрастий.
Меры неспецифической вторичной профилактики формируются с учётом возможных триггерных факторов. Целесообразно обратить внимание на следующие моменты:
- регулярное прохождение профилактических осмотров и своевременная санация (очищение) хронических очагов инфекции, при ассоциации с герпесвирусной инфекцией — противовирусная терапия;
- защита от избыточного облучения солнечным светом и ультрафиолетового облучения;
- уменьшение вероятности переохлаждения;
- исключение стрессовых воздействий и т. п.
Для предупреждения рецидивов герпес-ассоциированной МЭЭ применяется герпетическая поливакцина, которая вводится по особой схеме. Её эффективность достигает более 70 %: она в 2-4 раза уменьшает частоту рецидивов.
Сокращению числа рецидивов также способствует длительный превентивный приём синтетических ациклических нуклеозидов, препаратов интерферона [6] , его индукторов и целого ряда неспецифических иммуномодуляторов [9] .
Источник