- Болезнь Меньера
- Cиндром Меньера
- 1. Общие сведения
- 2. Причины
- 3. Симптомы и диагностика
- 4. Лечение
- Болезнь Меньера
- Анатомия внутреннего уха
- С чем связано появление симптомов болезни Меньера
- Причины развития болезни Меньера
- Симптомы
- Диагностика
- Какие еще заболевания могут напоминать болезнь Меньера
- Консервативное лечение
- Хирургическое лечение
Болезнь Меньера
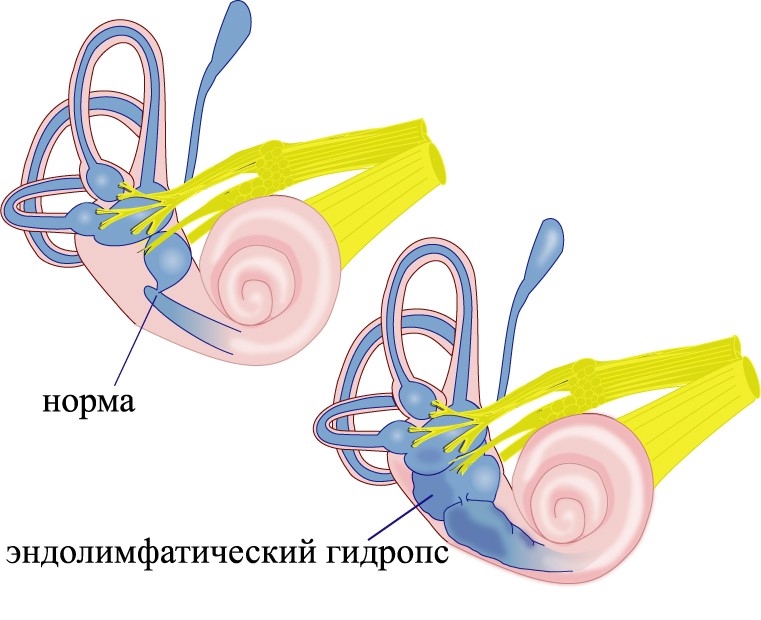
Болезнь Меньера (БМ) представляет собой негнойное заболевание внутреннего уха, характеризующееся увеличением объема эндолимфы и повышением внутрилабиринтного давления (эндолимфатический гидропс), в результате чего возникают повторяющиеся приступы выраженного головокружения, глухоты (чаще односторонней), шума в ушах, а также вегетативных расстройств (тошноты, рвоты, изменения частоты сердечных сокращений и артериального давления и пр.).
Этиология и патогенез
Несмотря на многолетнее изучение данной проблемы, этиология заболевания остается до конца не ясной. Существуют различные теории развития БМ. Согласно анатомической теории, заболевание может быть связано с патологией строения височной кости, в частности c пониженной пневматизацией клеток сосцевидного отростка и гипоплазией вестибулярного канала, при этом эндолимфатический мешок малых размеров расположен аномально позади лабиринта.
- Генетическая гипотеза основывается на том, что известны случаи наследственной передачи болезни Меньера, причем результаты последних исследований свидетельствуют об аутосомно–доминантном типе наследования данной патологии с пенетрантностью мутации около 60%.
- Иммунологическая теория подтверждается повышением активности NK-клеток, обнаружением иммунных комплексов в эндолимфатическом мешке у пациентов с БМ, а также эффективностью иммуносупрессивной терапии (кортикостероиды и циклофосфамид) у ряда пациентов.
- В пользу сосудистой теории свидетельствует частое сочетание БМ с мигренью, что было описано еще самим П. Меньером.
- Существует также аллергическая теория, опирающаяся на то, что частота аллергических реакций у больных БМ выше, чем в среднем в популяции. Согласно метаболической теории, при БМ в эндолимфатическом пространстве происходит задержка калия, что индуцирует калиевую интоксикацию волосковых клеток и вестибулярного нейроэпителия, в результате чего развиваются тугоухость и головокружение.
- Наиболее признанной является теория эндолимфатического гидропса, согласно которой у пациентов с БМ наблюдается увеличение объема эндолимфы и повышение внутрилабиринтного давления
Расширенный мембранозный лабиринт при болезни Меньера (эндолимфатический гидропс)
Необходимо, однако, отметить, что не у всех пациентов с БМ выявляется эндолимфатический гидропс, в то же самое время, эта аномалия обнаруживается при аутопсии у 6% людей, не страдавших каким-либо вестибулярными расстройствами.
Клиническая картина
БМ страдают преимущественно представители европеоидной расы независимо от пола. Средний возраст больных колеблется от 20 до 50 лет, но болезнь может встречаться и у детей (около 3% случаев). Несколько чаще заболевание встречается у лиц интеллектуального труда и у жителей крупных городов.
При классическом течении БМ выделяют три стадии заболевания:
- I – преобладающим симптомом является головокружение, нередко сопровождающееся тошнотой, рвотой и вегетативными расстройствами. Обычно приступу головокружения предшествует чувство давления в ухе или соответствующей половине головы, длящееся от 20 минут до нескольких часов. При этом в межприступный период слух остается нормальным.
- II – формирование сенсоневральной тугоухости с преимущественным снижением звуковосприятия на низких частотах. Приступы головокружения достигают максимальной выраженности с последующей тенденцией к уменьшению тяжести проявлений.
- III – прогрессивное снижение слуха с развитием двусторонней глухоты. Эпизоды головокружения уменьшаются, а затем и полностью исчезают.
Кроме того, у пациентов с БМ отмечается характерный звон в ушах – тиннит, который чаще всего бывает низкочастотным и, вследствие этого, пациентом тяжело отличить его от звуков окружающей среды. Тиннит может усиливаться перед или во время приступа головокружения, а также часто продолжается некоторое время после него. Со временем выраженность звона в ушах может усиливаться. Самым тягостным для пациентов симптомом БМ, значительно снижающим качество их жизни, является головокружение: выраженное, сопровождающееся спонтанным нистагмом, координаторными расстройствами, стойкими вегетативными проявлениями (гиперсаливация, гипергидроз, лабильность артериального давления, тошнота, рвота). Продолжительность приступа варьируется от нескольких минут до дней. Установлено, что развитию приступа способствуют:
- употребление алкоголя и курение;
- обильная пища;
- переутомление;
- инфекции;
- резкие запахи;
- шум;
- интенсивное сморкание;
- физиотерапевтические электропроцедуры;
- напряженная фиксация взора (часто чтение в транспорте);
- нарушение функции кишечника.
В начальный период заболевания такие приступы могут случаться с частотой более 30 раз в год, но в последующем их частота уменьшается или же они прекращаются вовсе. Выраженность головокружения также может быть различной: от легкого дискомфорта, до тяжелого вертиго, во время которого больные принимают вынужденное положение на боку, соответствующему больному уху. Нарушение походки сохраняется в течение нескольких дней после окончания приступа. У некоторых больных можно отметить предвестники приступа в виде появления или усиления шума в ухе, ухудшения походки (нарушается равновесие при поворотах головы, фиксации взора).
У 6-7% пациентов с БМ в структуре заболевания отмечаются дроп-атаки, описанные в 1936 году А. Тумаркиным и носящие в настоящее время его имя – отолитические кризы. Они представляют собой внезапные эпизоды падения без потери сознания, возникающие чаще всего у пациентов с тяжелым длительным течением БМ, однако могут наблюдаться и в дебюте заболевания. Считается, что в основе отолитического криза Тумаркина лежит механическая деформация отолитового органа, приводящая к резкой активизации вестибулоспинальных рефлексов.
Лечение
Отсутствие единого мнения относительно этиопатогенеза БМ обуславливает, главным образом, эмпирический подход к лечению данного заболевания. Все существующие в настоящее время методы терапии направлены на облегчение состояния больных в момент приступа головокружения, но значительно не влияют на течение болезни и не предотвращают развитие тугоухости. Тем не менее, существующая терапия позволяет замедлить прогрессирование заболевания, уменьшить выраженность тиннита, частоту и интенсивность головокружения, улучшить качество жизни пациентов.
Для купирования приступа БМ применяют в основном медикаментозное лечение и, при наличии условий, карбогено- или оксигенотерапию. Используют бетагистин, транквилизаторы и средства, улучшающие мозговое кровообращение, дегидратационные препараты. Лечение в межприступном периоде должно быть комплексным и активным. Пациентам рекомендуется отказаться от курения и употребления спиртных напитков, поскольку никотин и алкоголь токсичны для внутреннего уха и могут значительно снизить эффективность проводимой терапии. Показано соблюдение диеты с низким содержанием натрия для снижения объема жидкости во внутреннем ухе (ограничение потребления поваренной соли до 1-2 г в день). Также рекомендуется исключить продукты, содержащие кофеин (кофе, чай, кола, шоколад), поскольку они приводят к дисбалансу объема жидкости в организме человека, а также оказывают стимулирующее влияние на нервную систему, провоцируя развитие приступа. В случае тяжелого течения заболевания при неэффективности консервативной терапии используют хирургические методы лечения.
Источник
Cиндром Меньера
- мозг
- позвоночник
- нервы и сосуды
1. Общие сведения
Данный ангионевротический синдром, т.е. комплексная патология сосудов и периферических нервов, изначально был описан врачом-сурдологом П.Меньером (1860) именно в контексте заболеваний слухового аппарата. И хотя до настоящего времени эта патология остается во многом неясной, представления о ее этиопатогенезе (причинах и механизмах развития) сместились в область неврологии. Так, в последние десятилетия было установлено вовлечение в патологический процесс парасимпатической нервной системы и VIII пары черепных нервов (т.н. преддверно-улитковый нерв, обеспечивающий проведение слуховых и вестибулярных сигналов в мозг), влияние вегето-сосудистой дистонии и других сугубо неврологических нарушений. Однако поражается, действительно, орган слуха – чем и определяется клиническая картина.
Болезнь Меньера и синдром Меньера иногда интерпретируются как синонимы, хотя между двумя этими диагнозами есть два существенных клинических отличия: болезнь является первичным, самостоятельным патологическим процессом, малопредсказуемым, этиологически неясным и приводящим к постепенно прогрессирующей тугоухости. Болезнь Меньера манифестирует преимущественно в возрасте 30-50 лет (чаще у женщин), и в общей популяции регистрируется, по разным оценкам, с частотой от 1:5000 до 1:500; такой разброс обусловлен сложностями диагностики и, вероятно, определенной долей неверно устанавливаемых диагнозов.
Симптоматически сходный одноименный синдром распространен значительно шире и обнаруживается при ряде заболеваний среднего уха; он не приводит к глухоте и не сопровождается шумом в пораженном ухе. Далее речь идет именно о синдроме Меньера.
2. Причины
Наиболее частой причиной формирования синдрома Меньера считают нарушения цереброваскуляции, – т.е. кровоснабжения мозга, – особенно в сочетании нарушений гемодинамики внутреннего уха. К другим этиологическим факторам относятся черепно-мозговые травмы, резкие перепады атмосферного давления (что провоцирует очередной приступ), прием препаратов салициловой кислоты в больших дозах. Известно, что непосредственной причиной симптоматики является скопление эндолимфы во внутреннем ухе.
Приступ может быть спровоцирован также усталостью, стрессовой ситуацией, алкоголем, курением или пребыванием в прокуренном помещении, интенсивным шумом, медицинскими и гигиеническими процедурами в ухе, высокой температурой (на фоне респираторной инфекции или иного заболевания).
3. Симптомы и диагностика
Осевой симптом в синдроме Меньера – тяжелые приступообразные головокружения. Больной практически утрачивает способность к ориентации и координации, становится беспомощным: окружающая обстановка «вращается», выражена общая слабость и тошнота (зачастую со рвотой), отмечается усиленное потоотделение, снижение температуры тела, бледность, тахикардия, одышка. В какой-то степени состояние облегчается в положении лежа с закрытыми глазами; не успевая лечь, человек может рухнуть на пол даже со стула. Многие больные отмечают специфическую «заложенность» в ушах: звуки воспринимаются как подводные. Характерным признаком является также нистагм – быстрые непроизвольные движения глазных яблок.
Нарушения координации и походки, некоторая оглушенность и головная боль могут какое-то время сохраняться и по окончании приступа.
Продолжительность такого приступа варьирует от нескольких минут до нескольких дней; среднестатистически это 4-6 часов.
Диагноз устанавливается клинически, с обязательной дифференциацией болезни от синдрома.
Из инструментальных методов исследования назначают аудиометрию и другие специфические для сурдологии методики измерения функционального статуса органов слуха, а также (по показаниям) МРТ, УЗИ и лабораторные анализы – прежде всего, бактериологический.
Следует подчеркнуть, что болезнь и синдром Меньера не несут прямой угрозы жизни, однако характер приступов резко снижает качество жизни и обусловливает ряд серьезных ограничений (напр., нельзя водить автомобиль), в т.ч. профессиональных.
4. Лечение
В наиболее тяжелых случаях производится нейрохирургическое вмешательство по пресечению вестибулярного ответвления ассоциированного с внутренним ухом нерва (см. выше).
В терапии синдрома Меньера первоочередной задачей и главным направлением является лечение основного заболевания, на фоне которого развился синдром. Для купирования приступов применяют нейролептики, сосудорасширяющие, антигистаминные средства, диуретики для вывода избыточной жидкости.
Источник
Болезнь Меньера
Болезнь Меньера – это заболевание, связанное с повышением количества жидкости (эндолимфы) во внутреннем ухе.
- Анатомия внутреннего уха
- С чем связано появление симптомов болезни Меньера
- Причины развития болезни Меньера
- Симптомы
- Диагностика
- Какие еще заболевания могут напоминать болезнь Меньера
- Консервативное лечение
- Хирургическое лечение
Болезнь Меньера – это болезнь, связанная с повышением количества жидкости (эндолимфы) во внутреннем ухе. Впервые комплекс симптомов, описанных в 1861 году французским врачом Проспером Меньером, в дальнейшем получил название болезни Меньера.
Анатомия внутреннего уха
Внутреннее ухо расположено внутри каналов и полостей височной кости, которые называются костным лабиринтом. Внутри костного лабиринта находится повторяющий его контуры и размеры перепончатый лабиринт.
Пространство между перепончатым и костным лабиринтом заполнено жидкостью – перилимфой, которая по своему составу близка к спинномозговой жидкости. Пространство внутри перепончатого лабиринта заполнено эндолимфой, и оно полностью изолировано его стенками.
Выделяют три различные по строению и функциям части внутреннего уха – преддверие, улитка и полукружные каналы. Улитка — орган звуковосприятия. Именно в ней расположены чувствительные волосковые клетки, которые дают начало слуховому нерву. Преддверие и полукружные каналы – орган равновесия.
С чем связано появление симптомов болезни Меньера
Появление симптомов связано с увеличением количества эндолимфы. Эндолимфа, увеличиваясь в объёме, растягивает стенки перепончатого лабиринта. Такое состояние называется эндолимфатический гидропс или водянка лабиринта. Поскольку перепончатый лабиринт имеет множество чувствительных рецепторных зон во всех трех отделах, то их раздражение приводит к появлению симптомов заболевания.
Болезнь Меньера в настоящее время не изучена полностью, поэтому есть несколько теорий, откуда берется избыточное количество эндолимфы:
- проникновение жидкости из плазмы крови через сосудистую стенку капилляров;
- проникновение жидкости из перилимфы через стенку перепончатого лабиринта;
- нарушение механизма продукции и абсорбции (всасывания) эндолимфы;
- накопление в эндолимфе ионов и веществ с большим молекулярным весом, что приводит к увеличению осмотического давления;
- недостаточность объема перилимфы.
Причины развития болезни Меньера
Патофизиология болезни Меньера изучена недостаточно хорошо и в настоящее время нет ни одной теории, которая полностью объясняла бы ее происхождение. Но клинически можно выделить факторы, способствующие развитию болезни или провоцирующие ее приступы. К таким факторам можно отнести: вирусные инфекции, аутоиммунные процессы, психо-эмоциональный стресс, аллергические реакции, травмы, эндокринные заболевания.
Симптомы
Для болезни Меньера характерно появление приступов со следующими симптомами:
Это обязательная триада. При отсутствии одного из симптомов нужна тщательная дифференциальная диагностика, так как и головокружение, и шум в ушах, и снижение слуха встречаются при множестве других заболеваний. В большинстве случаев шум в ушах и снижение слуха одностороннее, то есть патологический процесс происходит только в одном ухе.
Головокружение достаточно интенсивное, проявляется в виде вращения тела или окружающих предметов, такой вид головокружения называется системным. Часто в момент приступа бывает тошнота и рвота. Несистемное головокружение (пошатывание при ходьбе, потемнение в глазах, мелькание «мушек» перед глазами) не характерно для типичной картины болезни Меньера и может быть только в конечной ее стадии.
Также в момент приступа может быть ощущение полноты, распирания, заложенности в пораженном ухе.
Приступов может быть разное количество – от одного раза за несколько месяцев до ежедневных, что определяет тяжесть заболевания.
Клинически выделяют стадии болезни:
- 1 стадия (начальная). Приступы головокружения возникают внезапно или после стресса. Перед приступом могут быть предвестники, например, заложенность в больном ухе. Во время приступа появляется шум в ухе, снижается слух, после завершения приступа слух в течение нескольких дней восстанавливается до нормальных значений. Вне приступов самочувствие хорошее, шума в ушах нет.
- 2 стадия (выраженных клинических проявлений). Приступы головокружения учащаются и усиливаются, сопровождаются тошнотой и рвотой. Шум в ушах присутствует и вне приступов. Слух также стойко снижается. Могут быть постоянные давящие головные боли, ощущение заложенности, распирания в больном ухе.
- 3 стадия (конечная). В этой стадии при обследовании не выявляется типичных признаков водянки лабиринта. Происходит необратимая гибель рецепторных клеток как слухового, так и вестибулярного отдела внутреннего уха. Поэтому приступы головокружения ослабевают — становятся более редкими и менее выраженными, несистемного характера – шаткость походки, покачивание при ходьбе. Слух на больном ухе снижен значительно и стойко.
Диагностика
Рутинный осмотр наружного уха и барабанной перепонки не выявляет каких-либо изменений. Для установления диагноза болезни Меньера необходимо комплексное обследование внутреннего уха. Для этого проводят пробы с камертонами, исследование порогов слуха с помощью снятия аудиограммы, вестибулярные пробы, рентгенологическое исследование височных костей, КТ и МРТ головы, ультразвуковая доплерография магистральных сосудов головы и шеи. Необходимы консультации невролога, отоневролога, отохирурга, окулиста, терапевта, эндокринолога.
Но, как уже было сказано, на начальной стадии заболевания вне приступа все показатели могут быть в пределах нормы, а клинические симптомы напоминают таковые при других заболеваниях. Для установления точного диагноза необходимо выявить и подтвердить водянку лабиринта. В настоящее время существует два достоверных способа диагностики гидропса лабиринта – это электрокохлеография и дегидратационные пробы.
Методика дегидратационных проб. Первоначально проводят исследование слуха – аудиограмму. Затем пациент принимает внутрь раствор глицерола с лимонным соком. Количество глицерола высчитывается, исходя из массы тела пациента. Затем вновь снимают аудиограмму через 1, 2, 3, 24 и 48 часов после приема раствора. Пробу считают положительной, если через 2-3 часа слух улучшается на 5 дБ по всему диапазону частот или на 10 дБ на трех из исследуемых частот, и улучшается разборчивость речи не менее, чем на 12% от исходного. Проба считается отрицательной, если через 2-3 часа слух снижается и ухудшается разборчивость речи. Другие варианты расцениваются как сомнительные.
Методика электрокохлеографии. Электрокохлеография – это регистрация электрической активности улитки и слухового нерва после звукового раздражителя. В исследуемое ухо подается звук типа щелчков с заданным интервалом, датчик аппарата усиливает амплитуду электрического сигнала, возникающего в волосковых звуковоспринимающих клетках улитки, в результате появляется график, напоминающий ЭКГ. Водянка лабиринта имеет определенные признаки на этом графике.
Какие еще заболевания могут напоминать болезнь Меньера
Шум в ушах, головокружение и снижение слуха не являются исключительными симптомами болезни Меньера, поэтому необходимо именно комплексное обследование пациента с использованием вышеперечисленных методик для исключения других патологий с похожими проявлениями: острое нарушение мозгового кровообращения, вертебро-базиллярная недостаточность, доброкачественное пароксизмальное позиционное головокружение, опухоли головного мозга, травмы черепа, фистула лабиринта, воспаление вестибулярного нерва, рассеянный склероз, гнойные осложнения острого или хронического среднего отита, психогенное головокружение.
Консервативное лечение
Медикаментозное лечение болезни Меньера проводится как для купирования приступов, так и для их предупреждения. В момент приступа для облегчения головокружения применяют раствор атропина или платифиллина внутримышечно, вестибулярные блокаторы центрального действия и седативные средства. В межприступный период назначают мочегонные препараты, препараты, улучшающие микроциркуляцию внутреннего уха, бетагистин.
Хирургическое лечение
Существует методика дренирования эндолимфатического мешка, то есть создание искусственного оттока эндолимфы для уменьшения давления во внутреннем ухе.
При высокой степени тугоухости, выраженной в тяжелых приступах головокружения и неэффективности других видов лечения, проводят хирургическое разрушение лабиринта — лабиринтотомию. В результате такой операции утрачивается слух на оперированном ухе, но прекращаются приступы головокружения.
Источник