- Болезнь Келлера 1 и 2 типа
- Что такое болезнь Келлера
- Виды и причины возникновения
- Симптомы
- К какому врачу обращаться при болезни Келлера 1 и 2 типа
- Методы лечения
- Результаты
- Реабилитация и восстановление образа жизни
- Болезнь Келлера
- МКБ-10
- Общие сведения
- Причины
- Патогенез
- Классификация
- Симптомы болезни Келлера
- Болезнь Келлера I
- Болезнь Келлера II
- Осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение болезни Келлера
- Консервативное лечение
- Хирургическое лечение
- Прогноз и профилактика
Болезнь Келлера 1 и 2 типа
Что такое болезнь Келлера
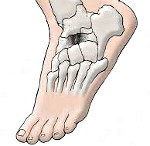
Остеохондропатия отдельных костей стоп – это дегенеративное разрушение губчатой ладьевидной кости и/или костей плюсны. Заболевание обостряется после пяти лет и основная масса больных это – мальчики. Реже болезнь Келлера встречается у девочек и взрослых. Патология распространена среди детей, потому что активность ребенка возрастает, растет его вес, а окостенение замедляется.
Виды и причины возникновения
Заболевание развивается на фоне нарушений местного кровообращения. Из-за отсутствия питания кости некротизируются. Предшествуют патологическому процессу такие состояния, как ношение тесной обуви, осложнения сахарного диабета, метаболические нарушения, травмы стопы, осложнения инфекционных заболеваний, гормональный дисбаланс, поперечное или продольное плоскостопие, врожденные деформации стопы, заболевания соединительной ткани. 2 тип болезни Келлера второго типа передается по наследству.
В группу риска входят лица с избыточным весом, нарушенным обменом веществ и больные, которые длительное время принимают кортикостероиды.
Различают два типа болезни Келлера:
- 1 тип. Патология распространяется на ладьевидную кость только одной стопы и чаще диагностируется у мальчиков от двух до семи лет,
- 2 тип. Патология повреждает плюсневые кости. Диагностируется у девочек в возрасте от десяти до пятнадцати лет. В медицинской практике второй тип устанавливается чаще.
Ход развития заболевания следующий:
- первая стадия – снижается плотность костной ткани, развивается асептический некроз,
- вторая стадия – из-за непрочных костных структур повышается риск перелома при незначительной нагрузке на стопы. Перелом может случиться даже под собственным весом. Кости вклиниваются друг в друга,
- третья стадия – патологические участки фрагментируются,
- четвертая стадия – постепенно восстанавливаются измененные элементы костей и форма конечности, если нормализуется кровообращение.
Симптомы

Для болезни Келлера 1 типа характерна отечность внутреннего края стопы. Поначалу возникает дискомфорт, который охватывает всю стопу, а затем он перерастает в боль. Болевой синдром прогрессирует при нажатии на очаг патологии, ходьбе. Больной опирается на наружный свод стопы, поэтому изменяется походка. Постепенно боль усиливается, беспокоит даже в состоянии покоя, при этом визуальные симптомы воспаления отсутствуют. Больной мало ходит пешком, больше сидит и не опирается на больную ногу. Признаки заболевания прогрессируют около года, после чего стопа деформируется или восстанавливается.
Болезнь Келлера 2 типа охватывает обе стопы сразу. Сначала возникает дискомфорт у 2 и 3 пальцев, затем боль переходит на всю стопу и усиливается при хождении на цыпочках, ходьбе по кочкам и выбоинам в обуви на тонкой подошве. В состоянии покоя, при сидячем и горизонтальном положении боль прекращается.
По мере прогрессирования боль усиливается, беспокоит постоянно. Дискомфорт не уменьшается даже в состоянии покоя. Невооруженным взглядом заметна припухлость, а сам больной отмечает ограниченную подвижность фаланг. Из-за некроза длина пораженных фаланг сокращается. Болезнь развивается около трех лет.
К какому врачу обращаться при болезни Келлера 1 и 2 типа
Вероятность осложнений при болезни 2 типа наиболее высока – развивается плоскостопие, функции сустава нарушаются, формируется артроз, деформируются кости стопы. Затягивать с визитом к врачу нельзя, поэтому при подозрении на остеохондропатию отдельных костей стоп нужно проконсультироваться с ортопедом. Специалист после обследования установит диагноз, уточнит разновидность патологического процесса и разработает схему коррекции.
Методы лечения

- Обездвиживание стопы. Пациент в течение одного месяца при болезни 1 типа и до трех месяцев при болезни 2 типа носит специальный гипсовый сапожек, снижающий нагрузку с кости,
- Прием лекарственных средств для улучшения фосфорно-кальциевого обмена, снятия боли и воспаления, активизации периферического кровоснабжения, нормализации обменных процессов в костной ткани,
- Массаж двух стоп после снятия гипса,
- Одну из физиопроцедур – магнитотерапии, грязелечения, электрофореза, рефлексотерапии. Сеансы проводят сразу после снятия иммобилизирующей повязки для ускоренного восстановления тканей, курс ударно-волновой терапии показан в период фрагментации кости,
- ЛФК. Ортопед подбирает определенный комплекс упражнений, который пациент выполняет для восстановления функциональности пораженной стопы.
Хирургический исход болезни только при интенсивной боли после 8-9 месяцев безуспешной консервативной терапии. Операция заключается в формировании канальцев, по которым поступает кровь к ладьевидной кости и костям плюсны. После того, как питание пораженного участка восстановится, боль проходит через несколько недель. Нужно отметить, что после процедуры реабилитация длится до двух месяцев.
Результаты
При грамотно подобранной терапии костная ткань полностью восстанавливается, поэтому риск деформаций стопы невелик.
Реабилитация и восстановление образа жизни
Для снижения нагрузки на деформированный участок, ускорения регенерации тканей нужно ограничить двигательную активность. Запрещается бегать, прыгать, долго гулять пешком. Под запретом профессиональный спорт. Необходимо подобрать ортопедическую обувь или обувь с ортопедическими стельками. Таким образом, сохранится анатомически правильная форма стопы и уменьшится давление на участки ладьевидной кости, охваченной некрозом.
Источник
Болезнь Келлера
Болезнь Келлера — это хроническое дистрофическое заболевание костей стопы, приводящее к их асептическому некрозу. Заболевание может протекать с поражением ладьевидной кости (болезнь Келлера I) или плюсневых костей (болезнь Келлера II). Болезнь Келера проявляется отечностью и болями в стопе в области пораженной кости, усилением болевого синдрома при ходьбе и его прогрессированием с течением времени, изменением походки и хромотой при одностороннем поражении. Характерным признаком является отсутствие воспалительных изменений пораженной области. Диагностика заболевания основывается на данных рентгенологического исследования. Лечение состоит в снятии нагрузки с пораженной стопы путем ее иммобилизации и последующей восстановительной терапии (лечебная гимнастика, физиотерапия, массаж).
МКБ-10
Общие сведения
Заболевание, описанное Келлером в 1908 году, получило название болезнь Келлера I. Оно представляет собой асептический некроз ладьевидной кости, а болезнь Келлера II — асептический некроз головок костей плюсны. Дегенеративно-дистрофические процессы в костной ткани, лежащие в основе данной патологии, послужили основанием для ее причисления к группе остеохондропатий, куда также входят болезнь Кальве, болезнь Тиманна и болезнь Шляттера. Страдают преимущественно пациенты детского и подросткового возраста.
Причины
Как и этиология других остеохондропатий, факторы, вызывающие болезнь Келлера, пока окончательно не изучены. Большинство исследователей склонны считать основной причиной некротических изменений костной ткани нарушение ее питания за счет расстройств местного кровоснабжения. Расстройства васкуляризации кости, в свою очередь, могут быть обусловлены следующими состояниями:
- врожденные особенности кровообращения пораженной области;
- наличие продольного или поперечного плоскостопия;
- ношение неудобной или слишком тесной обуви;
- повторные травмы: ушибы, подвывихи или вывихи стопы, переломы костей стопы и т. п.
Роль способствующих факторов в развитии болезни Келлера могут играть различные обменные нарушения и эндокринопатии (гипотиреоз, сахарный диабет, ожирение).
Патогенез
Из-за локальных нарушений кровоснабжения в губчатом веществе ладьевидной или плюсневой кости формируется участок некроза. Затем начинается процесс репарации, однако из-за сохраняющихся расстройств кровоснабжения, которые усугубляются местным отеком, спазмом или парезом мелких артерий, полноценного восстановления костной ткани не происходит. Зона некроза постепенно распространяется до кортикального слоя.
В результате снижения механической прочности кости образуются импрессионные (вдавленные) патологические переломы. В последующем участки некроза замещаются соединительной тканью. Начинаются интенсивные процессы репарации, которые через 1-3 года с момента начала заболевания завершаются восстановлением костной ткани. При этом кость в различной степени деформируется из-за предыдущих вдавленных переломов и дефрагментации.
Классификация
В своем развитии заболевание проходит определенные фазы, установление которых необходимо для подбора оптимальной тактики лечения. В отечественной травматологии и ортопедии применяют следующий вариант стадирования патологии:
- 1 стадия (некроза) – асептическое разрушение кости, обусловленное сосудистыми нарушениями.
- 2 стадия (импрессионных переломов) – возникновение патологических переломов.
- 3 стадия (фрагментации) – кость разделяется на фрагменты.
- 4 стадия (репарации) – отмечается интенсивный рост соединительной ткани и ее постепенное замещение костной тканью, не имеющей нормальной структуры.
- 5 стадия (консолидации) – структура костной ткани восстанавливается с сохранением формы кости или развитием деформаций разной степени тяжести.
Симптомы болезни Келлера
Болезнь Келлера I
Чаще диагностируется у мальчиков 3-7 лет. Патология характеризуется появлением на тыльной стороне стопы ближе к ее внутреннему краю припухлости, обусловленной отечностью тканей этой области. Отсутствие покраснения кожи и местного повышения температуры в зоне отека свидетельствует в пользу невоспалительного характера происходящих изменений.
Отмечается болезненность пораженной зоны при прощупывании и при нагрузке на стопу, утомляемость ребенка при ходьбе. Чтобы избежать боли, дети ставят ногу с упором на наружный край стопы. Может наблюдаться хромота. Со временем боль усиливается и приобретает постоянный характер, не исчезая даже при полном покое. Болезнь Келлера I длится в среднем около года и может привести к стойкой деформации ладьевидной кости.
Болезнь Келлера II
Обычно выявляется у девочек 10-15 лет. Заболевание проявляется припухлостью и болезненностью в области пораженной плюсневой кости. Чаще всего встречается поражение II и III плюсневых костей. Возможен двусторонний характер патологических изменений. При этом симптомы воспаления не наблюдаются. Болезнь Келлера начинается с появления неинтенсивного болевого синдрома, поначалу проявляющегося лишь при нагрузке на передние отделы стопы.
Характерно усиление боли при прощупывании пораженной области и во время ходьбы, особенно по неровному грунту или в обуви со слишком тонкой и мягкой подошвой. Со временем пациенты начинают жаловаться на то, что боль в стопе становится постоянной, более интенсивной и сохраняется даже в покое. Отмечается укорочение пальца, который примыкает к головке подвергшейся некрозу плюсневой кости. Объем движений в суставе, сформированном пораженной плюсневой костью, ограничивается. Болезнь Келлера II протекает в среднем в течение 2-3 лет.
Осложнения
В число возможных осложнений болезни Келлера входят артрозы мелких суставов стопы. Возможно ограничение движений. У некоторых пациентов возникают боли, обусловленные деформацией свода стопы и патологическим перераспределением нагрузки. Типично усиление болевого синдрома после нагрузки (стояния, длительной ходьбы). Все перечисленное может накладывать определенные ограничения при выборе профессии, возможности заниматься различными видами спорта и пр.
Диагностика
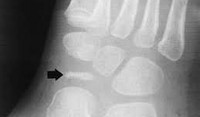
Болезнь Келлера диагностируется клинически и рентгенологически. Детский ортопед выясняет жалобы и анамнез заболевания, проводит объективный осмотр. Основным методом исследования является рентгенография стопы:
- Болезнь КеллераI. На рентгенограммах вначале отмечается остеопороз ладьевидной кости, вызванный асептическим разрушением ее губчатого вещества. Затем выявляется уплотнение точек окостенения, сплющивание и уплотнение ладьевидной кости. Позже наблюдается дефрагментация ладьевидной кости, т. е. ее распад на отдельные костные фрагменты в результате прогрессирования некротического процесса.
- Болезнь КеллераII. На снимках выявляются патологические изменения в головке пораженной плюсневой кости. В зависимости от срока заболевания может обнаруживаться остеопороз, уплотнение и деформация головки плюсневой кости, ее патологический перелом и дефрагментация.
Дифференциальная диагностика
При первом типе болезни Келлера может потребоваться дифференцировка с индивидуальными особенностями окостенения ладьевидной кости (многоядерным, замедленным), туберкулезным поражением. Второй тип заболевания дифференцируют с маршевой стопой, остеофитами, костным туберкулезом, инфекционным артритом и последствиями переломов.
Лечение болезни Келлера
Лечение патологии длительное (до полного восстановления структуры кости), обычно проводится в амбулаторных условиях, включает в себя специальный охранительный режим, иммобилизацию, ЛФК и физиотерапию. Медикаментозное лечение назначается при наличии показаний. Хирургические вмешательства требуются редко.
Консервативное лечение
На начальной стадии болезнь Келдера лечится путем разгрузки пораженной некрозом кости, что позволяет предотвратить прогрессирование некроза и остановить деформацию костных структур. Это достигается ограничением физической нагрузки и иммобилизацией стопы. В последующем нагрузку постепенно увеличивают. В периоде восстановления возрастает значимость немедикаментозных методов лечения. Программа терапии включает следующие мероприятия:
- Иммобилизация. При болезни Келлера I на стопу накладывается гипсовая повязка, моделирующая продольный свод стопы. Ее ношение рекомендовано в течение 4-8 недель. При болезни Келлера II иммобилизация достигается ношением гипсового сапожка в течение 1 месяца. В этот период пациент может передвигаться при помощи костылей.
- Ограничение нагрузки. После снятия гипса для уменьшения нагрузки на стопу во время ходьбы необходимо пользоваться специальными супинаторами. Рекомендуется избегать прыжков, длительной ходьбы и бега.
- Лекарственная терапия. Для купирования болевого синдрома применяются анальгетики. Для устранения отека могут назначаться противовоспалительные средства. Для нормализации метаболических процессов используются витаминные комплексы, медикаменты, содержащие кальций и фосфор.
- Физиотерапия. После периода иммобилизации проводят комплекс физиотерапевтических и гимнастических лечебных мероприятий, направленных на восстановление функции стопы. Лечение болезни Келлера осуществляется с применением массажа стопы, рефлексотерапии, магнитотерапии, грязелечения, ножных ванн и лечебной физкультуры.
Правильно проведенная терапия приводит к сокращению сроков протекания болезни Келлера, предупреждает необратимую деформацию кости и способствует полному восстановлению функции стопы.
Хирургическое лечение
Если, несмотря на проводимое консервативное лечение, развивается деформирующий остеоартроз пораженного сустава, то рассматривается вопрос об оперативном лечении. Методом выбора является артропластика суставов стопы, предусматривающая ремоделирование суставных поверхностей, иссечение участков фиброза.
Прогноз и профилактика
Прогноз определяется временем начала лечебных мероприятий, соблюдением рекомендаций врача-ортопеда, наличием остаточных явлений. Предупредить болезнь Келлера у ребенка поможет правильный подбор обуви, которая должна соответствовать размеру ноги, быть удобной и не слишком жесткой. Следует избегать травм стопы, а при их получении незамедлительно обращаться к травматологу и следовать всем его рекомендациям. Поскольку болезнь Келлера связана с плоскостопием, то его своевременное лечение также имеет профилактическое значение.
Источник