- Азооспермия
- Причины и симптомы азооспермии
- Диагностика заболевания
- Лечение
- Азооспермия — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы азооспермии
- Патогенез азооспермии
- Классификация и стадии развития азооспермии
- Осложнения азооспермии
- Диагностика азооспермии
- Лечение азооспермии
- Лечение обструктивной азооспермии
- Лечение секреторной азооспермии
- Лечение транзиторной азооспермии
- Прогноз. Профилактика
Азооспермия
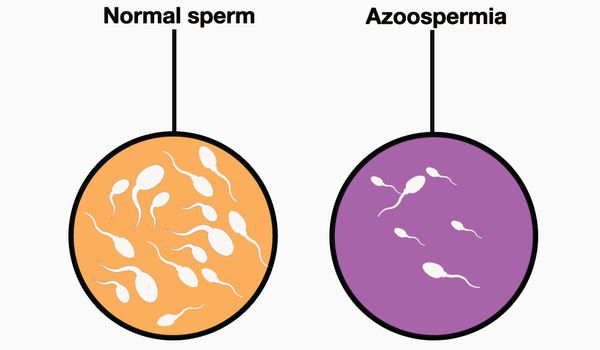
Патология, которая характеризуется полным отсутствием сперматозоидов в эякуляте мужчины
Азооспермия – серьезная патология, которая характеризуется полным отсутствием сперматозоидов в эякуляте мужчины, в результате чего беременность у партнерши наступить не может. Подобная патология диагностируется в среднем у каждого десятого мужчины, страдающего бесплодием.
Эякулят обладает сложным составом, в производстве его компонентов участвуют различные органы репродуктивной системы – яички, предстательная железа, семенные пузырьки. И любая патология этих органов может привести к ухудшению качественного и количественного состава спермы.
Причины и симптомы азооспермии
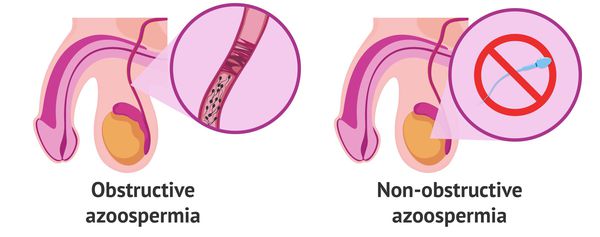
Существует два вида азооспермии: обструктивная и необструктивная (секреторная). Обструктивная форма встречается примерно в 40% случаев и обусловлена отсутствием проходимости семявыводящих протоков. При этом яички продолжают вырабатывать сперматозоиды, но из-за закупорки протоков семенная жидкость ими не насыщается.
Подобная патология может быть как врожденной, так и приобретенной. Причиной врожденной непроходимости семявыводящих протоков являются аномалии развития органов репродуктивной системы. Врожденная форма развивается вследствие перенесенных воспалительных заболеваний мочеполовой системы, травм мошонки, яичек, операций в области брюшной полости.
Заподозрить наличие этой формы патологии позволяют следующие симптомы:
- Небольшой объем спермы, выделяемой при семяизвержении
- Плотные и увеличенные в размерах придатки яичек
Секреторная форма встречается чаще и связана с нарушением процесса выработки сперматозоидов яичников. Это может быть обусловлено врожденными аномалиями развития яичек или их отсутствием (крипторхизм, монорхизм). В число причин развития приобретенной формы входят:
- Перенесенные воспалительные заболевания (орхит, эпидимит)
- Гормональные нарушения
- Злоупотребление алкоголем, курение, наркомания
- Травмы мошонки
- Отравление токсическими веществами, тяжелыми металлами
- Радиационное облучение
- Прием сильнодействующих лекарственных препаратов
Нарушение функции яичек связано с низким образованием гонадотропных гормонов, что ведет к развитию гипогонадизма. У мужчин с подобным диагнозом понижен уровень тестостерона, вторичные половые признаки, как правило, плохо выражены. Поэтому при секреторной форме у мужчины наблюдаются такие симптомы:
- Женоподобный внешний вид
- Скудное оволосение
- Яички маленького размера, мягкие
Диагностика заболевания
Прежде чем назначить лечение, врачу необходимо установить точный диагноз: современные методы диагностики азооспермии позволяют выявить патологию на ранней стадии развития. С этой целью пациенту могут назначить УЗИ органов половой системы, биопсию яичка, генетические исследования.
При подозрении на бесплодие мужчине обязательно делают спермограмму, результаты которой позволяют определить состав спермы и выявить нарушения в ее составе.
Лечение
Как лечить азооспермию и лечится ли она вообще? Этот вопрос волнует мужчин, которым поставлен подобный диагноз. На сегодняшний день существует множество методов лечения – как консервативных, так и хирургических – в случае, когда консервативное лечение не имело успеха. Своевременное обращение к врачу повышает шансы на восстановление репродуктивной функции и возможность зачатия желанного ребенка.
Источник
Азооспермия — симптомы и лечение
Что такое азооспермия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Скатова Бориса Васильевича, андролога со стажем в 27 лет.
Определение болезни. Причины заболевания
Азооспермия — отсутствие сперматозоидов в эякуляте (семенной жидкости). Является одной из причин бесплодного брака. Распространенность азооспермии среди всех мужчин составляет менее 1%, среди мужчин, состоящих в браке и не имеющих детей — 11-14 % [1] [2] . Азооспермию следует рассматривать, скорее, как патологический симптомокомплекс, а не в качестве самостоятельного заболевания.
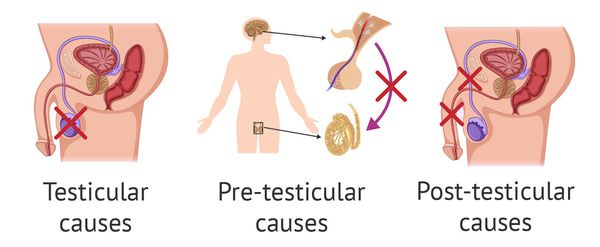
Причины возникновения азооспермии подразделяют на тестикулярные, претестикулярные и посттестикулярные.
Тестикулярные причины обусловлены:
- генетическими факторами (отсутствием лоскута Y-хромосомы, отвечающего за сперматогенез; синдромом Клайнфельтера — наличие дополнительной женской половой X-хромосомы; муковисцидозом, приводящим к врождённому отсутствию семявыводящих протоков [8] ; синдромом Юнга, характеризующимся систематической закупоркой протоков яичка; синдромом Прадера-Вилли — отсутствием отцовской копии участка хромосомы [9] );
- врождёнными аномалиями (недоразвитием (аплазией) яичек; крипторхизмом — несвоевременным выходом яичек из брюшной полости наружу; варикоцеле);
- осложнениями инфекций (орхитом после перенесённого паротита и другими);
- половыми излишествами (недозреванием половых клеток в придатках яичка);
- сахарным диабетом (нарушением обмена веществ в яичке).
К претестикулярным причинам следует отнести:
- опухоль гипофиза, кровоизлияния в головной мозг;
- дисфункцию гипоталамуса (неправильную выработку гормонов);
- гипогонадотропный гипогонадизм (недостаточность сперматогенеза вследствие отсутствия стимуляции его гонадотропинами);
- токсические воздействия (наркотики, алкоголь, препараты тестостерона, антибиотики, стероиды, противовоспалительные препараты и пестициды);
- воздействие ионизирующей радиации (а также рентгеновского излучения) и лучевой терапии;
- постоянную гипертермию (частое посещение бани или сауны, заболевания, сопровождающиеся высокой температурой);
- тяжёлые физические и психологические нагрузки, стрессы;
- недостаток витаминов и микроэлементов в пище.
Протестикулярные причины заключаются в обструкции (препятствии) и нарушении семенных протоков. Этому способствует:
- проведение вазэктомии, перевязывания семявыводящих протоков и вазографии семенных путей с применением контрастных средств;
- осуществление оперативного вмешательства в область эякуляторных каналов;
- наличие воспалительных заболеваний, опухолей придатков яичка, семенных пузырьков и предстательной железы;
- использование метода грыжесечения (в особенности у детей) с целью пластики грыж полипропиленовых сеток, который вызывает в окружающих тканях фиброз и вовлекает семявыводящие протоки с дальнейшей их полной облитерацией (заращением);
- возникновение ретроградной эякуляции (полный или частичный выброс семенной жидкости в мочевой пузырь) и нарушение эмиссии (сперма не поступает в заднюю часть мочеиспускательного канала);
- онкологические заболевания крови (лейкоз, болезнь Ходжкина) [11] .
Симптомы азооспермии
Основной симптом — невозможность зачать ребёнка (крайне малое количество сперматозоидов в эякуляте или же их полное отсутствие) при сохранённой сексуальной функции.
Косвенные симптомы:
- обнаружение гена наследственной патологии или её признаков;
- повышение числа антиспермальных тел в эякуляте;
- малое количество семенной жидкости, возникающее во время эякуляции;
- белые непроизвольные выделения из мочеиспускательного канала;
- повышенное оволосение;
- малый размер яичек при их повышенной плотности;
- гипоплазия (уменьшение) предстательной железы;
- сексуальные дисфункции после инфекционного заболевания.
Патогенез азооспермии
Чтобы лучше понять патологические процессы, происходящие со сперматозоидами, рассмотрим нормальную физиологию сперматогенеза.
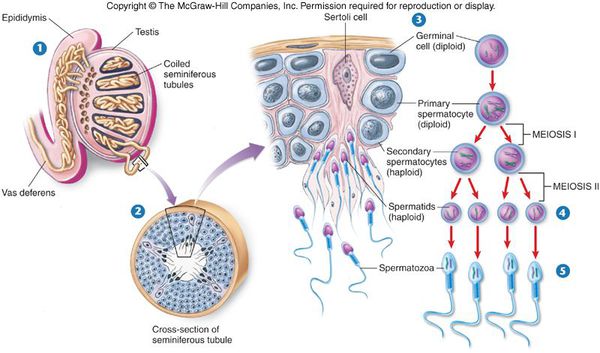
Сперматозоиды и мужские половые гормоны (андрогены) вырабатываются в основных половых железах мужчины — яичках. Этот процесс называется сперматогенезом. Одни из самых важных клеток яичка — клетки Лейдега (описаны в 1850 году Францем Лейдегом). Они вырабатывают тестостерон — основной мужской половой гормон, а также клетки иммунной системы — макрофаги и лимфоциты. В канальцах яичка осуществляется сперматогенез с активным участием клеток Сертоли. Эти клетки синтезируют множество факторов, участвующих в образовании сперматозоидов: белки, гормоны, биологически активные вещества, именно они определяют объём яичек, качество и количество спермы.
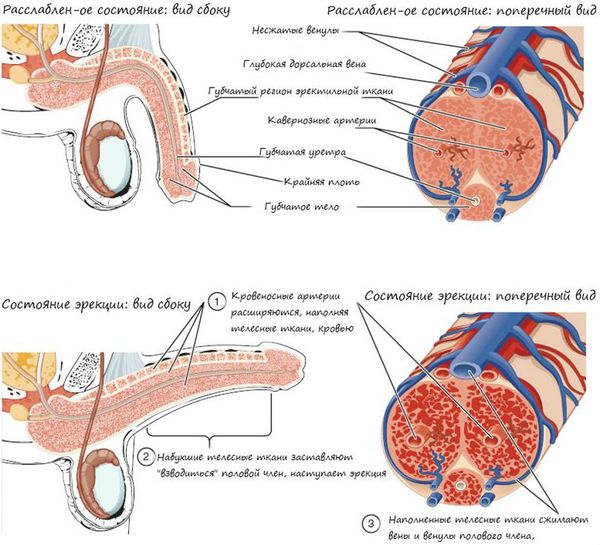
Образование сперматозоидов начинается в канальцах яичка с делением стволовых клеток и заканчивается путём сложных преобразований в зрелые сперматозоиды. Дозревание и концентрация сперматозоидов происходит в небольшом придатке яичка (а именно в его хвосте), где спермии могут сохранять жизнеспособность в течение двух недель. Попадают недозрелые сперматозоиды из более извитых канальцев яичка за счёт смывания их жидким секретом клеток Сертоли в более прямые канальцы, сливающиеся в общий канал придатка яичка. Далее сперма эвакуируется из мужского организма путём эякуляции, при помощи эрекции. В ответ на сексуальные стимулы эректильные парасимпатические нервы выделяют ацетилхолин, который расширяет артерии промежности, увеличивает кровоток в кавернозных и губчатых телах полового члена. Это способствует набуханию пениса — эрекции.
Далее происходит эмиссия — прохождение спермы в мочеиспускательный канал. Подчревные симпатические нервы выделяют адреналин, который вызывает сокращение гладких мышц, окружающих выносящие канальцы и хвост придатка яичка. В момент эякуляции нервы нижнего поясничного и верхнего крестцового центров вызывает сокращение бульбокавернозных мышц, что приводит к резкому выбросу спермы из уретры. Одновременно с этим, импульсы восходящих нервов создают ощущение оргазма.
Наконец, детумесценция (прекращение или спад эрекции после эякуляции и оргазма) связана с выделением норадреналина симпатическими нервами, также вырабатывается пролактин. Это приводит к сужению сосудов органа и его последующей вялости. [3]
Патогенез азооспермии разнообразен и зависит от конкретных причин.
При обструктивной азооспермии сперматозоиды вырабатываются в нормальном количестве, но при этом нарушается проходимость протоков. В связи с этим сперматозоиды не могут выйти наружу и оплодотворить яйцеклетку. При непроходимости протока придатка яичка наблюдается нормальный размер яичек и уровень фолликулостимулирующего гормона (ФСГ), а также уплотнение и отёк придатка. [4]
При наследственных аномалиях обращает на себя внимание целостность Y-хромосомы. Этот фактор является необходимым условием нормального строения и функционирования мужской половой системы. Особую роль в сперматогенезе играют три участка длинного плеча этой Y-хромосомы: AZFa, AZFb, AZFc. [5] Иначе они называются “факторами азооспермии”. Потеря одного из них приводит к тяжёлым нарушениям плодовитости (фертильности). Подобное нарушение может возникнуть по причине мутаций зародышевых клеток отцовской линии. При азооспермии эта патология встречается в 5-10% случаев, при олигоспермии — с частотой до 5%. [6] Клинически проявляется в резком нарушении сперматогенеза. При этом эндокринная функция яичек остаётся в норме, а их клеточное строение варьируется от наличия в канальцах зародышевых клеток с нарушением сперматогенеза (очаговый Сертоли), до блокады или ослабления процесса формирования и созревания сперматозоидов. Уровень ФСГ остаётся в норме или немного повышен.
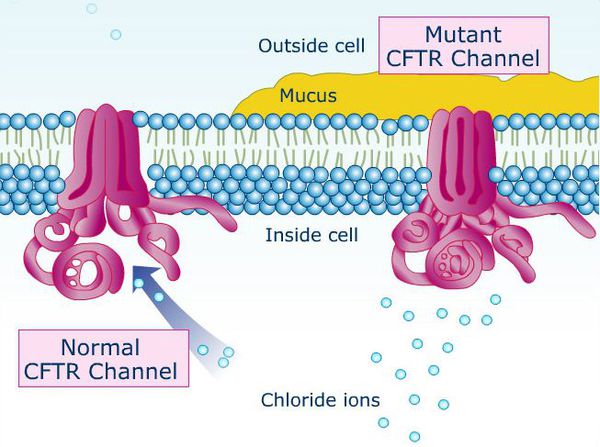
Интересен механизм нарушений при муковисцидозе (кистозном фиброзе). Эта генетическая патология является наиболее распространённым и неизлечимым на данный момент заболеванием белой расы, поражающее одного из 2500 младенцев. Люди с данной болезнью чаще всего умирали, не достигая зрелого возраста, поэтому их фертильность не принималась во внимание. Однако совершенствование диагностики и методов лечения повлияло на увеличение количества больных, способных дожить до 30 лет и более, в связи с чем муковисцидоз приобрёл важное клиническое значение.
Причина муковисцидоза — мутирующий ген CFTR (трансмембранный регулятор муковисцидоза). Нарушение структуры данного белка способствует образованию вязкости секрета бронхов и закупорке (обструкции) дыхательных путей, развитию правожелудочковой недостаточности, нарушению работы поджелудочной железы, непроходиомости кишечника у новорождённых с застоем первородного кала (мекония). Основной признак данного заболевания — повышенная содержание хлорида в поте. Для взятия анализа потоотделение стимулируют местным электрофорезом препарата «пилокарпин». [7]
В типичных случаях при муковисцидозе внутримошоночная часть семявыводящего канала либо полностью отсутствует, либо изменена до лентовидной структуры, которая лишена просвета. Тело и хвост придатков яичка недоразвиты, его ткань, в основном, не изменена, но могут быть участки отложения солей кальция в мягких тканях (кальциноз), кистозные и гипоэхогенные (недостаточно плотные) участки (можно обнаружить при УЗИ). Врождённому отсутствию (аплазии) семявыводящего канала и придатка яичка сопутствуют патологические изменения семенных пузырьков: их отсутствие, гипоплазия (недоразвитие), обтурация (закупоривание) и кистозное изменение. В связи с этим уменьшается объём эякулята. Интересно, что фертильность сохраняется у большинства мужчин, а при нарушениях сперматогенеза можно достаточно быстро восстановить фертильность. [8]
Заслуживает внимания в патогенезе азооспермии синдром Прадера-Лабхарта-Вилли. В основе этого синдрома лежит потеря целого кластера на участке 15q11-q13 проксимальной области длинного плеча хромосомы 15. Дети с этим синдромом развиваются медленно. Если в младенчестве они выглядят худыми, то к моменту начала ходьбы они становятся очень толстыми. В зрелом возрасте развивается значительное ожирение при маленьком росте (менее 155 см). Руки и ноги у таких детей маленькие, даже по отношению к небольшому росту, имеется гипопигментация, нарушение умственного развития. У пациентов с синдромом Прадера-Вилли гениталии не развиты, характерен микропенис, двухстороннее неопущение яичек и недоразвитие мошонки. Уровень основных половых гормонов (тестостерона, ФСГ, ЛГ) резко снижен. [9]
Классификация и стадии развития азооспермии
Азооспермия бывает обструктивной, необструктивной (секреторной) и транзиторной (временной).
Обструктивная форма азооспермии связан с закупоркой (обструкцией) семявыводящих путей вследствие разных причин.
Необструктивная форма возникает по причине нарушения выработки (секреции) сперматозоидов.
При транзиторной форме заболевания сперматозоиды в эякуляте отсутствуют определённый промежуток времени, однако между подобными эпизодами возможно оплодотворение женщины естественным путём. Транзиторная азооспермия может возникнуть как в связи с обструктивными, так и секреторными причинами. Также временная азооспермия подразумевает, что при исключении токсических или вредных факторов воздействия фертильность мужчины восстанавливается естественным образом. [10]
Осложнения азооспермии
- нарушение репродуктивной функции (бесплодие);
- снижение половой активности;
- семейные проблемы (вплоть до расторжения брака), как следствие вышеизложенных причин;
- психические и неврологические нарушения (бессонница, неустойчивое настроение, неврозы, депрессия, суицидальные попытки).
Диагностика азооспермии
- Развёрнутая спермограмма. В соответствии с рекомендациями Всемирной организации здравоохранения, данный метод диагностики считается достоверным при отсутствии сперматозоидов как минимум в двух пробах, между которыми должно пройти 2-3 недели. Для установления временной азооспермии требуется ещё одна повторная спермограмма с интервалом в 2-3 месяца (столько необходимо времени для образования, созревания и перемещения половых клеток).
- Генетическое исследование крови. Предполагается установление кариотипа, гена белка СFTR, а также анализ на микроделеции (отсутствие) участка AZF Y-хромосомы.
- УЗИ мошонки с описанием размеров, структуры яичек и их придатков.
- ТРУЗИ предстательной железы и семенных пузырьков.
- МСКТ, МРТ тестикул и простаты.
- Исследование в эякуляте маркtрных веществ (цинка, фруктозы, альфа-глюкозидазы).
- Исследование гормонального статуса: тестостерон свободный и связанный, ФСГ, ЛГ, пролактин, ингибин В, ГСПГ — глобулин, связывающий половые гормоны.
- МРТ гипофиза.
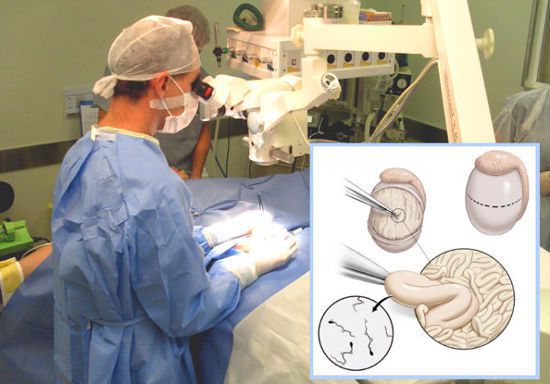
- Двухсторонняя биопсия яичка (для оценки сперматогенеза). Более точной результат устанавливается путём проведения открытой диагностической биопсии яичка (TESE). Данный метод диагностике необходимо проводить совместно с забором сперматозоидов через прокол с последующей их криоконсервацией. Это позволит использовать сперматозоиды в дальнейшем при ЭКО и ИКСИ (искусственном оплодотворении).
Если у пациентов с азооспермией или тяжелой олигозооспермией нормальный размер яичек и уровень гормонов, то это может свидетельствовать о наличии обструкции семенного канала. [12]
Лечение азооспермии
Лечение направлено на устранение фактора, приведшего к нарушению репродуктивности (плодовитости) мужчины.
Лечение обструктивной азооспермии
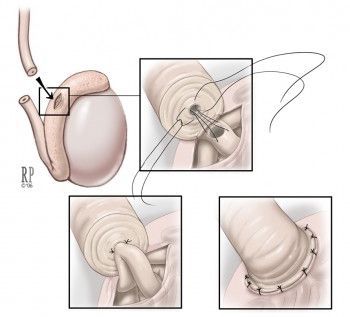
Один из ведущих методов лечения — реконструктивная операция. С её помощью можно восстановить проходимость семявыносящих путей. Для этого применяется пластика уретры, наложение вазо-вазоанастомоза (соустья) или вазо-эпидидимоанастомоза.
Если обструкция семенных путей возникла на уровне придатка яичка, то в таком случае рекомендуется проведение микрохирургической эпидидимовазостомии по типу «конец в конец» или «конец в бок»: соединение семявыносящего протока с протоком придатка яичка происходит ближе (проксимальнее) к уровню обструкции. При этом предпочтительна такая техника операции, как микрохирургическая инвагинация (впячивание) эпидидимовазостомы. [13]
Реконструкция бывает односторонней и двусторонней, причём восстановление проходимости и частота беременностей обычно выше при двусторонней операции. Переход к микрохирургическому этапу вмешательства следует осуществлять в случае подтверждения проходимости семенных канальцев ниже придатка яичка. Анатомическое восстановление проходимости (реканализация) после реконструкции может продлиться от 3 до 18 месяцев.
До микрохирургического вмешательства (а также в случаях невозможности реканализации) необходимо провести извлечение сперматозоидов из придатка яичка (аспирацию) с последующей их криоконсервацией, которая может потребоваться для ИКСИ при неэффективности хирургической реканализации. [14]
Таким образом, реконструкция происходит поэтапно: ревизия мошонки и извлечение сперматозоидов из придатка яичка с последующей криоконсервацией семени, и затем проводится микрохирургическое восстановление семенных путей. [15] Восстановление фертильности после такого метода лечения происходит более чем в 50% случаев.
Лечение секреторной азооспермии
При данной форме азооспермии используется заместительная или стимулирующая гормональная терапия, корректирующая эндокринные расстройства. Этот метод лечения способен привести к восстановлению сперматозоидов в эякуляте. Также гормональная лекарственная терапия может быть очень эффективным способом восстановления фертильности при нарушениях гипоталамо-гипофизарной системы (гипогонадотропном гипогонадизм). В случаях хронических инфекционных процессов проводится антибактериальное и противовоспалительное лечение с учётом возбудителя.
Лечение транзиторной азооспермии
При лечении этой формы заболевания уделяют внимание устранению вредного фактора, а также проводят оперативное или гормональное лечение в зависимости от предпочтительной причины, которая может быть как секреторной, так и обструктивной. Данный случай отличается тем, что тяжёлые нарушения сперматогенеза ещё не наступили, поэтому процесс нарушения фертильности вполне поддаётся быстрому регрессу.
Если же при проведённом хирургическом и консервативном лечении фертильность восстановить не удалось, то следует обратиться к вспомогательным репродуктивным технологиям. ИКСИ является самым эффективным методом искусственного оплодотворения. Для данной процедуры необходимо получить сперматозоиды путём открытой/аспирационной биопсии яичка (TESA/TESE) или придатка яичка (MESA, PESA). [16]
Прогноз. Профилактика
При неустранимых причинах азооспермии (в основном, при генетических нарушениях) успешное лечение мужского бесплодия является трудно выполнимой задачей. В таком случае для оплодотворения супругам стоит воспользоваться донорской спермой. При обструктивной азооспермии шанс зачать ребёнка естественным путём или с использованием метода репродуктивной технологии выше, чем при секреторной форме заболевания. В подавляющем большинстве случаев причинами возникновения азооспермии являются необратимые нарушения работы яичек, приводящие к глубокому нарушению сперматогенеза. [17]
Профилактика:
- своевременное лечение инфекционных заболеваний, в том числе урогенитальных;
- раннее генетическое обследование при подозрении на наследственные нарушения, приводящие к бесплодию;
- исключение травм и ушибов яичек;
- сбалансированный рацион питания, обеспечение правильного физического развития в период полового созревания.
Источник