- Лечение заболеваний подошвенного апоневроза в Израиле
- Подошвенный фасциит
- Методы лечения плантарного фасциита
- Болезнь Леддерхозе
- Ахиллово сухожилие — слабое место?
- Анатомия ахиллова сухожилия
- Симптомы воспаления и разрыва ахиллова сухожилия
- Основные причины повреждения ахиллова сухожилия
- Болезни
- Травмы
- Лечение ахиллова сухожилия
- Медикаменты
- Фиксация
- Упражнения
- Физиотерапия
- Оперативное вмешательство
Лечение заболеваний подошвенного апоневроза в Израиле
На ранних этапах развития болезни ступней зачастую остаются без должного внимания. Боли и дискомфорт в области подошвы часто объясняются неудобной обувью или усталостью, многие люди даже не задумываются о возможности развития тех или иных заболеваний подошвенного апоневроза — так называют подошвенную фасцию, соединяющую головки плюсневых костей и пяточный бугор (эта фасция обеспечивает поддержку продольного свода стопы).
Ниже мы рассмотрим патологии подошвенного апоневроза и методы их лечения.
Подошвенный фасциит
Воспалительно-дегенеративные изменения подошвенного апоневроза, приводящие к развитию костного нароста (пяточной шпоры) и сильным болям, называют подошвенным (плантарным) фасциитом.
Подошвенный апоневроз ежедневно испытывает большие нагрузки, особенно в месте прикрепления фасции к пяточному бугру. В некоторых случаях (например, ношение обуви на высоком каблуке) нагрузки настолько значительны, что приводят к появлению микронадрывов фасции и хроническому воспалительному процессу. Иногда компенсаторная реакция организма способствует развитию костных разрастаний, которые называются пяточными шпорами.
Причинами воспаления и болей в области подошвы могут являться:
- нарушение походки (стопа обращена внутрь);
- постоянное ношение обуви с высоким каблуком;
- длительная ходьба по пересеченной местности;
- занятия бегом;
- лишний вес;
- повышенный тонус икроножных мышц.
Нередко плантарным фасциитом страдают женщины среднего возраста, которые носят туфли на высоком каблуке, занимаются танцами, подолгу находятся на ногах в силу своей профессии (продавец, парикмахер, учитель и т. д.). Мужчины болеют воспалением подошвенного апоневроза гораздо реже, в группе риска находятся спортсмены (прежде всего бегуны).
Опытный ортопед способен определить плантарный фасциит по жалобам пациента. Человеку, страдающему этим заболеванием, тяжело ходить из-за сильной боли в области подошвы, однако боль стихает после непродолжительного отдыха. Чтобы подтвердить диагноз, проводится рентгенографическое исследование (позволяет зафиксировать костные разрастания).
Лечение подошвенного фасциита длительное, комплексное. Если пациент обратился к врачу на ранних стадиях развития заболевания, можно снять воспаление и предотвратить развитие пяточной шпоры. В дальнейшем пациент регулярно проходит профилактическое лечение.
Методы лечения плантарного фасциита
Назовем основные методики лечения патологии:
- терапия нестероидными противовоспалительными препаратами;
- лечение кортикостероидами;
- физиотерапия (ультразвук, тепловые процедуры, лазеротерапия, ударно-волновая терапия);
- массаж;
- борьба с лишним весом;
- ношение ортопедической обуви или специальных стелек;
- хирургическое лечение.
В тех случаях, когда больной обратился к врачу с запущенным подошвенным фасциитом или когда консервативное лечение оказалось неэффективным, проводится операция по удалению костных разрастаний.
Болезнь Леддерхозе
Дегенеративные изменения тканей подошвенного апоневроза называют болезнью Леддерхозе. Патология обычно локализуется области продольного свода стопы. Рубцовое перерождение фасции приводит к появлению уплотнений, которые можно легко обнаружить при пальпации. Такие уплотнения имеют различные размеры, малоподвижны, безболезненны, но запущенная патология может привести к ограничению функциональности стопы.
Перерождение подошвенного апоневроза становится причиной уплощения свода стопы и увеличению нагрузки на ее суставы, что приводит к болям при ходьбе. При тяжелых формах патологии отмечается сгибательная контрактура пальцев пораженной конечности.
Исследования показали, что болезнь Леддерхозе носит системный характер и связана с недостаточным кровоснабжением тканей стопы.
Когда заболевание выявляется на начальной стадии, пациенту назначается профилактическое лечение. Основой лечения болезни Леддерхозе является медикаментозная терапия, а также местное лечение (ультразвук, тепловые процедуры, сульфидные или радоновые ванны). Также показана лечебная физкультура. Если болезнь Леддерхозе быстро прогрессирует, а консервативная терапия не дает выраженных положительных результатов, рекомендовано хирургическое лечение.
Отметим, что при переломах стопы или голени может развиваться характерный симптомокомплекс разрыва подошвенной фасции, который называют синдромом Леддерхозе II. Признаками этого синдрома являются боль в средней части стопы, которая усиливается под нагрузкой, а также болезненное выпячивание под кожей в области первой плюсневой кости. В случае развития синдрома Леддерхозе II проводят лечение основной патологии (перелома).
Если Вы заинтересованы в лечении заболеваний подошвенного апоневроза, обращайтесь за дополнительной информацией к специалистам израильского медицинского центра «Рамат-Авив».
Источник
Ахиллово сухожилие — слабое место?
Ахиллово сухожилие — одно из основных сухожилий, которые отвечают за полноценное передвижение человека. Без него невозможно сгибание стопы и ее поворот внутрь — движения, возникающие при ходьбе. С учетом постоянных ежедневных нагрузок ахиллово сухожилие подвержено травматизации и воспалению. Особенно часто (примерно в 6 раз чаще) они встречаются у мужчин. Также к заболеваниям и разрывам ахиллова сухожилия предрасположены люди постклимактерического возраста. Возможно ли уберечься от проблемы и что делать, если болит ахиллово сухожилие? Читайте ниже.
Анатомия ахиллова сухожилия
Развитое ахиллово сухожилие присутствует только у человека и является эволюционным приспособлением к прямохождению. Считается, что опорно-двигательный аппарат человека еще не успел окончательно приспособиться к прямохождению, поэтому отдельные его элементы испытывают повышенные нагрузки.
Хотя эволюционный отбор и подарил ахилловому сухожилию высокую выносливость (его тяга на разрыв достигает 400 кг) и сделал его самым толстым сухожилием человеческого тела, оно, тем не менее, считается одним из самых уязвимых.
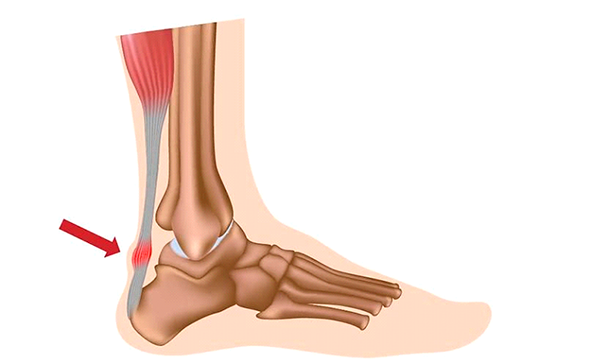
Ахиллово сухожилие сверху, в самой широкой и тонкой своей части, крепится к слиянию головок трехглавой мышцы (образуется икроножной и камбаловидной мышцами), а снизу, сужаясь на уровне 3-4 см выше пяточной кости, прикрепляется к пяточному бугру.
В силу своих анатомических особенностей ахиллово сухожилие отвечает за нормальную супинацию и пронацию стопы (основные биомеханические процессы, которые происходят при движении человека). Также оно обеспечивает анатомически правильное движение и стабильность в коленном, голеностопном и подтараннном суставах.
Механические свойства ахиллова сухожилия вполне соответствуют этим задачам: при беге оно выдерживает нагрузки, которые в 8 раз превышают вес самого человека.
Симптомы воспаления и разрыва ахиллова сухожилия
Вовремя замеченные симптомы разрыва или воспаления в ахилловом сухожилии нередко помогают обойтись амбулаторным лечением — дома, с периодическими консультациями врача. А их игнорирование способно привести к операции, ведь постоянное травмирование уже деформированных коллагеновых волокон может привести к полному разрыву ахиллова сухожилия. Признаки воспаления в ахилловом сухожилии таковы:
- боль при пальпации и наступании в области пятки, которая усиливается после физических нагрузок и отступает во время отдыха;
- отечность лодыжки;
- покраснение и разгоряченность кожи на задней поверхности щиколотки;
- хруст и боль при попытке вращения стопой;
- ухудшение подошвенной подвижности;
- заметная жесткость сухожилия, утрата способности к нормальному растяжению;
- трудности при подъеме по лестнице, прыжках, подъеме на мысках.
Разрыв ахиллова сухожилия сопровождают следующие симптомы:
- отек в области голеностопного сустава с “западением” в месте разрыва;
- резкая боль, особенно, при попытке встать на пятку или носок;
- серьезные трудности при ходьбе.
Основные причины повреждения ахиллова сухожилия
Повреждаться и болеть ахиллового сухожилие может при инфекционных заболеваниях на фоне приема антибиотиков фторхинолонового ряда. Уже в первые 48 часов после начала лечения ими спровоцировать разрыв ахиллова сухожилия может любая высокая нагрузка на него.
Повреждаться сухожилие может и вследствие избыточного веса, постоянного ношения неудобной обуви (слишком тесной или на высоком каблуке). Эти причины вызывают деформацию коллагеновых волокон и снижают их выносливость. При малоподвижном образе жизни возрастают нагрузки на ахиллово сухожилие. Это связано с плохим развитием и укорочением икроножных мышц — “компаньонов” ахилла в вопросах распределения нагрузки.
Возрастные изменения в организме, которые начинаются после 40 лет, вызываю снижение прочности и эластичности сухожилий. Увеличение физических нагрузок в этом возрасте без предварительной продолжительной адаптации может вызвать воспаление и даже разрыв ахиллового сухожилия. При этом для мужчин и женщин корреляция разная, т.к. микроскопическая структура сухожилия у них отличается. Разнится и уровень эстрогена, женского полового гормона, который отвечает за эластичность связок и сухожилий. Из-за того, что у мужчин его мало, их сухожилия более жесткие и менее устойчивы к рывковым нагрузкам.
Болезни
Травмы
Травмы ахиллова сухожилия сопровождаются его частичным или полным разрывом, либо отрывом сухожилия от пяточного бугра, к которому оно крепится. Чаще всего травма возникает в момент старта при спринтерской беговой нагрузке, при приземлении у прыгунов или танцоров, а также во время игры в теннис, волейбол, баскетбол или футбол. Особенно способствует ее получению:
- слишком быстрое увеличение интенсивности нагрузок, к которому опорно-двигательный аппарат не успевает адаптироваться;
- отсутствие нормальной разминки и заминки перед занятиями спортом;
- недостаточное развитие икроножных мышц;
- физические перегрузки;
- резкие рывковые нагрузки;
- неудобная обувь;
- занятия бегом и прыжками на неподходящих покрытиях.
В момент получения травмы пациент испытывает ощущение резкого удара по задней части лодыжки, которое постепенно проходит, уступая место боли. Может быть слышен характерный треск Травматическое поражение ахиллова сухожилия часто сопровождается выраженным кровоизлиянием и отеком. Часто в области разрыва можно прощупать “ложбинку”. Чаще всего травмам подвергается левая нога.
При травматическом разрыве ахиллова сухожилия больной не может произвольно согнуть подошву или приподняться на мысках, а все попытки сопровождаются сильной болью.
Первая помощь при разрывах ахиллова сухожилия заключается в прикладывании льда и наложении специальной шины.
Лечение ахиллова сухожилия
Консервативное лечение ахиллова сухожилия зиждется на обезболивании, снятии отека и обеспечении покоя пораженным тканям. Этиология проблемы вносит свои поправки в лечебную стратегию. Например, если на рентгенограмме обнаруживается обызвествление ахиллова сухожилия, характерное для тендинита, рекомендуется подключать ударно-волновую терапию, а при необходимости — проводить хирургическое лечение.
Если ахиллово сухожилие болит вследствие травмы, используется местное обезболивание (например, новокаин) и наложение гипсовой повязки. При полных разрывах и отрывах всегда проводится операция по сшиванию.
Медикаменты
Для лечения ахиллова сухожилия используется 2 основные группы препаратов — это НПВС (нестероидные противовоспалительные средства) и хондропротекторы. НПВС (то же, что НПВП) помогают снять симптомы воспалительного процесса, уменьшить боль и отек. Их, как правило, назначают в виде гелей, мазей и компрессов, но при сильном воспалении ахиллова сухожилия могут дополнительно применяться таблетки. Курс лечения пероральными НПВП обычно продолжается 10-12 дней. Использовать наружные средства от воспаления можно в течение нескольких недель и даже месяцев (при травмах сухожилия). Если ахиллово сухожилие болит даже после приема НПВП, при тяжелом тендините или воспалении, назначаются глюкокортикостероидные средства.
Ценность хондропротекторов для лечения ахиллова сухожилия заключается в их влиянии на синтез коллагена и здоровье суставных структур. Эта группа препаратов также оказывает превентивное воздействие, поэтому рекомендована для регулярного приема людям, которые входят в группу риска по болезням ахилла (профессиональные спортсмены, пациенты с болезнями опорно-двигательного аппарата). Поскольку ахиллово сухожилие лишено кровеносных сосудов, восстановление его тканей обычно происходит очень медленно. Прием хондропротекторов помогает ускорить этот процесс и препятствует появлению аномальных, нестойких коллагеновых волокон.
Принимать хондропротекторы следует не менее 2-6 месяцев в год, поскольку они обладают накопительным и пролонгированным эффектом. Классическим примером хондропротективного препарата можно считать Артракам — эти саше с глюкозамином нужно принимать ежедневно в течение 2-4 месяцев. Артракам не только снимает боль и способствует нормальному синтезу коллагена в сухожилии, но и защищает другие суставы и сухожилия, вовлеченные в поддержание прямохождения.
Фиксация
Поскольку ахиллово сухожилие чрезвычайно чувствительно к нагрузкам, связанным с перемещением тела, пациентам рекомендовано ношение фиксирующих бандажей и ортезов. Также важно обеспечить больной конечности покой: следует отказаться от бега, прыжков, резкого наступания на стопу и пятку; при повседневных нагрузках, например, подъеме по лестнице, вес тела следует компенсировать за счет икроножных мышц.
Фиксирующие повязки на голеностоп помогают исключить дальнейшую травматизацию ахиллова сухожилия, снимают отек и способствуют нормальному восстановлению тканей без нежелательного рубцевания. При первых признаках воспалительного процесса рекомендовано:
- наложение давящей повязки;
- отдых с поднятием голеностопного сустава выше тазобедренного (например, можно подложить под ногу подушку или диванный валик);
- прикладывание льда или ледяного компресса (не дольше, чем на 20 минут).
Для фиксации пораженного сухожилия можно туго забинтовать стопу и голень обычным или эластичным бинтом. Желательно перед этим посоветоваться с врачом. Практикующие травматологи говорят, что крайне редко пациентам удается с первого раза наложить повязку правильно и действительно зафиксировать мышцы, связки и сухожилия в стабильном положении.
Упражнения
При заболеваниях и травмах ахиллова сухожилия лечебная гимнастика допускается только после снятия воспалительного процесса. На начальных этапах проводится мягкое растягивание мышц голеностопа. Их укрепление позволяет снизить нагрузку на сухожилие, а растягивание — правильно структурировать “молодые” волокна коллагена, изначально скрученные, как спагетти.
При безболезненных движениях в голеностопном суставе, в т.ч. при вращении стопой или при поднятии на мыски, можно переходить к основному комплексу ЛФК. Физические нагрузки наращивают постепенно. прибавляя от 5 до 10% в неделю. Если ахиллово сухожилие болит после упражнений, нагрузку снижают. Каждое занятие лечебной гимнастикой следует начинать с разминки (разогрева мышц) и заминки (растягивания). Это помогает избежать повторной травматизации сухожилия и прилежащих структур опорно-двигательного аппарата. Далее используются следующие группы упражнений:
- Упражнения на балансировку. Они тренируют не только крупные, но и мелкие мышцы, которые отвечают за удержание равновесия, и служат профилактикой травм сухожилия.
- Упражнения на растяжку коротких и длинных икроножных мышц.
- Упражнения на растяжку мышц стопы.
- Упражнения для укрепления икроножных и других мышц.
Лечебно-профилактическая гимнастика при повреждениях и заболеваниях ахиллова сухожилия задействует все мышцы ног, нижней части спины, брюшного пресса — т.е., те части скелетной мускулатуры, которые непосредственно отвечают за стабилизацию человеческого тела и удержание его в анатомически правильном положении. Такие комплексные тренировки, проводимые каждый день для поддержания тонуса, позволяют существенно перераспределить нагрузку с ахиллова сухожилия.
Во время упражнений рекомендовано ношение спортивной обуви, которая стабилизирует лодыжки и обеспечивает хорошую амортизацию стопы (в особенности, пяточной части). В качестве примера можно привести следующие эффективные упражнения для восстановления и укрепления сухожилия.
- Встаньте ровно так, чтобы ощутить чувство натяжения в лодыжках, после чего аккуратно перенесите вес на больную ногу. Пытаясь разгрузить лодыжки за счет икроножных мышц, перенесите вес на пятку, приподымая переднюю часть стопы. Чтобы вернуться в исходное положение, используйте здоровую ногу. При выполнении упражнения возможен ощутимый дискомфорт, который, тем не менее, не должен переходить в острую боль. Упражнение выполняется в 3 подхода по 15 раз дважды в день. При необходимости можно увеличить нагрузку за счет небольшого рюкзака.
- Поставьте пятки на ступеньку или другую небольшую возвышенность так, чтобы носки свободно свисали с нее. Вытяните правую руку перед собой, а левую поставьте на пояс. Не теряя равновесия, плавно присядьте, а затем выпрямьтесь. Рекомендуется выполнять 3 подхода по 10 упражнений ежедневно.
- Встаньте лицом к стене на расстоянии вытянутой руки (без учета ладони). Поставьте одну ногу на стену, прижимая пятку к ее поверхности обеими руками. Через минуту смените ногу.
- Сядьте на пол, выпрямив ноги. Поместите скрученное полотенце в области подъема стопы, удерживая его за концы. Мягко разогните стопу по направлению от себя, создавая умеренное противодействие при помощи полотенца. Рекомендуется выполнять 2 подхода по 10 раз в течение дня.
- Поместите под голень массажный ролл. Выполняйте на нем движения взад-вперед, стараясь промять икроножные мышцы, но не задевая больное сухожилие. Голень можно поворачивать в различных направлениях, чтобы увеличить площадь разминаемых мышц.
- Сидя на стуле, поочередно “пишите” в воздухе носком сначала одной ноги, а затем другой (буквы, цифры, фигуры). Рекомендуется 10-15 подходов с интервалами по 20 секунд.
Для укрепления икроножных мышц больным может быть рекомендовано плавание, аквааэробика, езда на велосипеде.
Физиотерапия
Физиотерапевтические процедуры способствуют не только устранению локальных симптомов и скорейшему восстановлению после травм. Они также запускают процесс формирования здоровых коллагеновых волокон в ахилловом сухожилии (т.е., их распрямлению и укреплению). Если болит ахиллово сухожилие, используются следующие физиотерапевтические методики:
- магнитотерапия;
- ударно-волновая терапия;
- ультразвуковая терапия с медикаментами (чаще всего это противовоспалительные средства, которые препятствуют образованию нестабильной и склонной к разрывам рубцовой ткани в сухожилии и его оболочках);
- озокерит;
- криотерапия;
- парафиновые аппликации;
- бальнеотерапия (в особенности, грязелечение);
- лечебный массаж и ЛФК.
Как правило, длительность курса физиотерапии составляет 10 сеансов, однако он может быть продлен по назначению лечащего врача.
Оперативное вмешательство
Хирургическое лечение ахиллодинии применяется в тех случаях, когда ахиллово сухожилие болит, несмотря на комплексную терапию — т.е., когда консервативные методы лечения уже исчерпаны или априори не могут разрешить болевой синдром.
Как правило, оно показано при образовании костного нароста на задней поверхности пяточной кости (т.н. деформация Хаглунда), тяжелых разрывах или даже полном отрыве ахиллова сухожилия. Используются 3 основных типа операций:
- удаление костных наростов;
- иссечение пораженной ткани, которая не подлежит восстановлению;
- сшивание разрывов лавсановым или капроновым швом.
Также при разрывах может быть рекомендована пластика сухожилия. Восстановление после операций на ахилловом сухожилии заключается в обездвиживании конечности (включая коленный сустав) и ношении специального “сапожка” из гипса или другого материала в течение 45-60 дней. При отсутствии противопоказаний для скорейшего восстановления проводится массажное воздействие, физиотерапия и ЛФК под присмотром квалифицированного врача-реабилитолога.
Источник