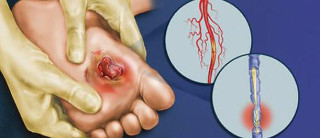
Как проводится лечение диабетической ангиопатии нижних конечностей
Лечение диабетической ангиопатии нижних конечностей представляет собой комплекс мер, которые направлены на облегчение состояния пациента и предотвращение дальнейшего развития заболевания. Поскольку развивается диабетическая ангиопатия у людей, страдающих сахарным диабетом, главное направление лечения — компенсация основной болезни. При этом основная задача — поддерживать уровень глюкозы в крови на допустимом уровне и нормализовать белковый и липидный обмен в организме.
Причины
Диабетическая ангиопатия — осложнение сахарного диабет. Она проявляется поражением сосудов, приводящим к ишемии нижних конечностей. По своей морфологической сути причиной поражения сосудов является атеросклероз. Диабетической ангиопатии подвержены даже молодые люди, страдающие диабетом, тогда как симптомы атеросклероза чаще отмечают у пожилых пациентов. Поражения сосудов носят мультисегменарный характер и быстро прогрессируют. Отличается и подход к лечению обоих заболеваний: медикаментозное лечение атеросклероза предполагает прием тромболитических препаратов, а при ангиопатии нижних конечностей они помогают слабо.
У пациентов с сахарным диабетом атеросклероз артерий конечностей развивается гораздо быстрее. Часто о его прогрессировании узнают на этапе полной закупорки, т.е. окклюзии сосудов. Это связано с тем, что начальные стадии многих заболеваний при диабете проходят бессимптомно. Диабетическая ангиопатия поражает мелкие артериальные сосуды, которые питают работающие клетки. Непроходимость артерий малого и среднего калибра чревата отмиранием тканей.
Симптомы
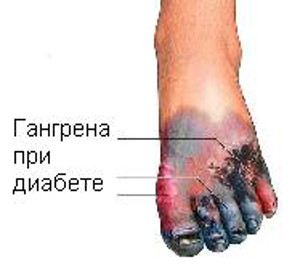
Симптомы заболевания, особенно на ранних стадиях, похожи на основные признаки других недугов, связанных с нарушением кровоснабжения сосудов ног: подробнее о них читайте тут. Это болезненные ощущения при ходьбе, повышенная утомляемость, переходящая в перемежающуюся хромоту. При выраженной форме болезни у больных наблюдаются признаки облитерирующего атеросклероза: онемение, покалывание, изменения цвета кожных покровов ног, плохо заживающие ранки и язвы. На поздних стадиях развития заболевания появляются признаки «диабетической стопы» — деформация костей и суставов стопы, изменения кожи.
Диагностика
На первых этапах болезнь выявляют с помощью комплексной диагностики. Диагностика включает в себя исследование крови и мочи, обследование с применением современного оборудования. Инструментальное исследование сосудов конечностей предполагает ультразвуковую допплерографию, ангиографию с контрастным веществом.
Методы лечения
Лечение диабетическая ангиопатия нижних конечностей подразумевает комплексное. Его задачи:
Контроль уровня глюкозы. В первую очередь уделяется внимание первопричине данного состояния — сахарному диабету, компенсируются основные показатели крови и нормализуется обмен веществ. Также назначаются вазоактивные препараты, позволяющие облегчить состояние пациента.
Улучшение циркуляции крови и повышение прочности сосудов.
Стабилизация артериального давления.
Снижение уровня холестерина. Назначаются препараты, которые используются для профилактики атеросклероза и его лечения. Они позволяют остановить рост холестериновых бляшек.
Разжижение крови, предотвращение тромбообразования. Пациенту прописывают кардиомагнил, аспирин и т.д.
Если показана операция,в зависимости от стадии заболевания пациенту назначают такие методы лечения сосудов ног:
Поясничная симпатэктомия. Операция проводится с целью блокирования нервного импульса на каком-либо участке нервных волокон.
Внутрисосудистые операции. Если болезнь не слишком запущена, назначается эндоваскулярное лечение. Оно выполняется, чтобы с минимальным дискомфортом для пациента улучшить проходимость сосудов. При диабетической ангиопатии конечностей проводится ангиопластика и стентирование сосудов ног.
Шунтирование. Суть метода заключается в отсечении пораженного участка артерии и замене его искусственным протезом либо участком здорового сосуда пациента. В отличие от упомянутой выше ангиопластики, шунтирование — инвазивное вмешательство, которое проводится под общим наркозом.
Ампутация. Такая радикальная мера показана при развитии гангрены.
Источник
Облитерирующие заболевания артерий нижних конечностей
к.м.н Аникин А.И . , к.м.н. В.В. Михальский, к.м.н. С.В. Горюнов, к.м.н. А.А. Ульянина.
РГМУ
Хроническими облитерирующими заболеваниями артерий нижних конечностей (ХОЗАНК) страдает 2-3 % населения [1]. При этом примерно у половины больных имеются тяжелые степени ишемии. На актуальность проблемы лечения больных с критической ишемией (КИ) нижних конечностей, связанной с тромбоблитерирующими заболеваниями сосудов указывает тот факт, что ежегодно в развитых странах мира по поводу сосудистой патологии выполняется 1.2-22.0 ампутаций на 100 тыс. населения [1,2]. Эту операцию приходится выполнять примерно каждому четвертому пациенту с критической ишемией, причем в 10–40 % случаев, в сроки от 3 до 5 лет после возникновения первых симптомов заболевания.
С реди нозологических форм ХОЗАНК ведущую роль имеет облитерирующий атеросклероз, на долю которого приходится до 80–90 % случаев. На отдельно взятые облитерирующий тромбангиит, облитерирующий эндартериит, неспецифический аорто-артериит и диабетическую макроангиопатию приходится не более 10–20 % [1,2,3].
Термин «критическая ишемия», впервые введен Jamieson et al. (1982). Его появление обусловлено драматизмом описанных событий и высоким риском потери конечности. Европейский Консенсус по критической ишемии (1992) сформулировал такое определение этому понятию: постоянная боль в покое, требующая обезболивания в течение двух и более недель, с лодыжечным индексом равным или меньшим 50 мм.рт.ст. и/или пальцевым давлением равным или меньшим 30 мм.рт.ст.; или трофическая язва, гангрена пальцев или гангрена стопы с таким же уровнем АД. Дополнительным инструментальным критерием КИ является транскутанное напряжение кислорода на стопе, которое должно составлять менее 30 мм.рт.ст.
В отделении гнойной хирургии в основном концентрируются больные с критической ишемией конечностей в стадии гангренозно-некротических изменений.
Основным методом лечения облитерирующих заболеваний артерий, осложненных трофическими нарушениями нижних конечностей, у больных, которым не показаны реконструктивные операции на сосудах является медикаментозное лечение, а в более тяжелых случаях высокая ампутация.
Основными компонентами комплексной консервативнго лечения облитерирующих заболеваний артериальных сосудов являются:
1. Борьба с болью.
2. Коррекция реологических и гемокоагуляционных расстройств:
а) умеренная нормоволемическая гемодилюция;
б) антиагреганты (аспирин, тиклид, плавикс);
в) низкомолекулярные гепарины (фраксипарин, фрагмин, клексан);
г) дезагреганты ( пентоксифиллин, сермион и др.).
3. Антибиотикотерапия. Введение антибиотиков показано при любом деструктивном ишемическом процессе, будь то сухая гангрена, некроз или язва, так как при этом практически всегда имеется инфекционный компонент поражения мягких тканей, кровеносной и лимфатической системы конечности. Тем более антибиотики показаны при наличии лимфангоита и лимфаденита, серозного целлюлита, при возникновении других гнойных осложнений. Так же в целях профилактики таких осложнений применение антибиотиков оправдано при операциях по поводу «чистой» ишемии конечности.
4. Простагландины (вазапростан, алпростан).
5. Активаторы метаболизма (актовегин).
6. Местное лечение.
7. Физиотерапевтическое лечение.
Медикаментозное купирование ишемии наиболее эффективно при применении комплексной терапии с использованием гемореологически активных лекарственных средств, воздействующих на различные факторы свертываемости крови, препятствующие адгезии тромбоцитов и лейкоцитов и их повреждающему действию на ткани. Клинические исследования подтвердили в частности эффективность пентоксифиллина [4]. К действию петоксифиллина относят 1) снижение агрегации эритроцитов и тромбоцитов; 2) повышение деформируемости эритроцитов и лейкоцитов; 3) снижение активности лейкоцитов; 4) снижение адгезии клеток крови к эндотелию; 5) ингибирование продукции воспалительных цитокинов и кислородных радикалов; 6) увеличение в плазме уровня ЛПВП; 7) увеличение внутриклеточного цАМФ [5,6] ) Суточная дозировка должна быть 1200 мг, одновременно с внутривенным применением целесообразно назначение таблетированной формы препарата, это позволяет поддерживать концентрацию пентоксифиллина в крови. В последующем после завершения интенсивного этапа прием таблетированных форм препарата продолжается. В последние время стали более доступны синтетический аналог простогландина Е1 (вазапростан), а также антигипоксанты (актовегин 1000-2000 мг/сут) и антиоксиданты (мексидол). Следует отметить, что положительный эффект от консервативной терапии критической ишемии без реваскуляризации конечности носит временный характер.
Материалы и методы исследования.
В отделении гнойной хирургии ГКБ № 15 за 2007 – 2008 гг. комплексная медикаментозная терапия была проведена у 178 больных с критической ишемией.
— с хроническими облитерирующими заболеваниями артерий – 87 больных (48,9 %), из них с 3 стадией заболевания (по классификации Фонтейна) – 23 больных (12,9 %), с 4 стадией – 64 (36%).
— с нейроишемической формой диабетической стопы – 75 больных (42,1 %). Среди них с язвенными дефектами, классифицируемыми по Вагнеру: W1 – 4 больных (2,2 %), W2 – 15 (8,4 %), W3 – 32 (18 %), W4 – 24 (13,5 %).
— c облитерирующим тромбангиитом 3 больных (1,7 %).
— с синдромом Рейно – 2 больных (1,1 % ).
У 165 (92,7 %) из 178 больных имелись сопутствующие заболевания, причем у 41 (23 %) постинфарктный кардиосклероз.
Контроль за эффективностью лечения осуществляли до и после окончания курса. Критериями оценки эффективности использования фармакопрепаратов в комплексном лечении больных с критической ишемией были динамика клинических показателей (частичное заживление трофических язв, исчезновение или уменьшение болей покоя, уменьшение или полный отказ от анальгетиков, увеличение расстояния безболевой ходьбы), а также изменение базального уровня микрокровотока и динамика изменений при проведении функциональных проб. Всем больным было выполнено транскутанное исследование напряжения кислорода в области стопы и голени (TcPO2) аппаратом ТСМ 400 (RADIOMETR), лазерная допплеровская флоуметрия (ЛДФ) аппаратом BLF-21 (TRANSONIC SYSTEMS).
Результаты исследования и их обсуждение
У 9 пациентов (5,1 %) с 4 ст. ишемии конечности, у 3 больных (1,7 %) с нейроишемической формой диабетической стопы стадией W1, у 5 (2,8 %) с W2 отмечено уменьшение язвенного дефекта. У 9 (5,1 %) переход из стадии W2 в W1, у 21 (11,8 %) из W3 в W2. После окончания курса терапии боль покоя исчезла у 41 больного (23 %) с ХОЗАНК, из них с 4 ст. – у 18 пациентов (10,1 %), с 3 ст. – у 23 (12,9 %). Уменьшение потребности в анальгетиках было выявлено в 103 случаях (57,9 %), 27 больных (15,6 %) полностью отказались от их приема. Болевой синдром прежней интенсивности после курса пентоксифиллина в дозе 1200 мг/сут сохранялся у 48 пациентов (27 %).
Нами было подтверждено положительное влияние комплексной консервативной терапии на тяжесть ишемии проведением транскутанного исследования напряжения кислорода в области стопы и голени (TcPO2) и лазерной допплеровской флоуметрией (ЛДФ) до и после лечения. У 107 пациентов (60,1 %) после купирования ишемии конечности отмечалось повышение базального уровня ТсРО2 на 10,6+1,7 мм.рт.ст., а ортостатической пробы на 13,4+1,2 мм.рт.ст. (р
При благоприятном исходе коррекции ишемии показатели базального уровня ЛДФ повышались на 0,4+0,02 пф.ед., с увеличением прироста перфузии при проведении ортостатической пробы на 0,5+0,13 пф.ед. (р
Клинический пример. Больной Т. 73 лет, поступил в экстренном порядке с жалобами на боли в области левой стопы, почернение пальцев левой стопы. Местно: левая стопа на ощупь прохладнее правой, пульсация в бедренном треугольнике слева сохранена, на подколенной артерии и на артериях стопы не определяется. Пальцы левой стопы с переходом на тыльную и подошвенную поверхность черного цвета.
Вид стопы больного Т. с нейроишемической формой СДС,
гангреной пальцев левой стопы
Диагноз при поступлении — синдром диабетической стопы : нейроишемическая форма. Гангрена пальцев левой стопы. Сахарный диабет 2 типа инсулиннезависимый средней степени тяжести в стадии компенсации.
При УЗДГ и ангиографии артерий нижних конечностей выявлена окклюзия берцовых артерий слева, ЛПИ слева 0,32. При УЗДГ пальцевых артерий I пальца левой стопы кровоток не лоцировался. Базальный уровень ТсРО2 на стопе 28 мм.рт.ст. со снижением значений во время проведения ортостатической пробы до 19 мм.рт.ст (рис. 6). При ЛДФ базальный уровень тканевой перфузии на стопе 0,7 пф.ед., при проведении ортостатической пробы отмечался прирост перфузии до 1,8 пф.ед..
Учитывая данные комплексного исследования микроциркуляции и невозможность выполнения реконструктивной операции на артериях нижних конечностей, больному был проведен курс инфузионной сосудистой терапии (вначале пентоксифиллин 600 мг в сутки, затем вазапростан 30 мг/сут. в течение 10 дней). После исследования микрокровотока в динамике, показатели базального уровня ТсРО2 возросли до 37 мм.рт.ст., а ЛДФ до 1,1 пф.ед. Учитывая показатели микрокровотока на стопе, больному решено выполнить трансметатарзальную ампутацию левой стопы с сохранением подошвенного лоскута стопы. После очищения раны больному начато проведение лейкопластырного сведения краев раны. На 14 сутки больной выписан в удовлетворительном состоянии на амбулаторное наблюдение. Через 20 дней после выписки остаточная рана полностью зажила вторичным натяжением. Осмотрен через 10 месяцев после выписки. Рецидивов гангренозно-ишемического процесса в области левой стопы не отмечалось.
Результат лечения через 10 месяцев
Опорная функция стопы сохранена. Больной ходит в ортопедической обуви, обслуживает себя самостоятельно.
Таким образом, в результате комплексной консервативной терапии использование в базисной терапии пентоксифиллина и вазапростана оказало положительное влияние на тяжелые расстройства микроциркуляци у 60,1 % пациентов. В свою очередь это позволило выполнить органосохраняющие операции у 45 больных (25,3 %) и кожно-пластические операции на стопе у 9 (5,1 %). Высокая ампутация конечности в общей сложности произведена 16 больным (9 %). Это в свою очередь создает благоприятные условия для выполнения реконструктивных, органосберегающих операций с сохранением опорной функции конечности, позволяет замедлить прогрессирование сосудистых нарушений.
Источник