- Альвеококкоз печени
- Что такое альвеококкоз печени
- Жизненный цикл паразита
- Причины заражения
- Самые первые симптомы
- Стадии болезни
- Как врач выявляет заражение
- Как лечиться
- Что ждёт больного
- Как не заболеть
- Эхинококкоз — симптомы и лечение
- Определение болезни. Причины заболевания
- Этиология
- Эпидемиология
- Симптомы эхинококкоза
- Патогенез эхинококкоза
- Классификация и стадии развития эхинококкоза
- Осложнения эхинококкоза
- Диагностика эхинококкоза
- Лечение эхинококкоза
- Прогноз. Профилактика
Альвеококкоз печени
Вкратце:Коварство альвеококкоза печени в том, что эта болезнь долго никак себя не проявляет и успевает сильно повредить больной орган. Человек считается случайным промежуточным хозяином авльвеококка, однако иногда случаются массовые вспышки заражения людей. Чтобы не заболеть, соблюдайте правила гигиены, тщательно обрабатывайте пищу, мойте руки после контактов с животными.
- Что такое альвеококкоз печени
- Жизненный цикл паразита
- Причины заражения
- Самые первые симптомы
- Стадии болезни
- Как врач выявляет заражение
- Как лечиться
- Что ждёт больного
- Как не заболеть
Гуляя по лесу либо отправляясь на охоту, люди редко задумываются о неприятных последствиях таких походов. Например, можно заразиться маленькими, но довольно опасными паразитами, вызывающими альвеококкоз печени.
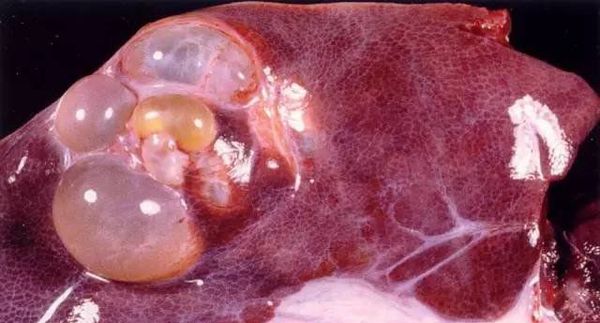
Скрытость и бессимптомность болезни до определённого момента — главное коварство этого недуга. Пока человек ничего не подозревает, паразит размножается в печени, образуя кисты, от которых очень трудно избавиться. Поэтому не случайно данную патологию именуют «паразитарным раком».
Что такое альвеококкоз печени
Опасное заболевание, называемое также альвеолярным эхинококкозом, является паразитарной инфекцией, которую вызывают гельминты из вида эхинококков. Эти достаточно мелкие ленточные черви способны поражать печень, развивая в ней пористые очаги. Также могут страдать лёгкие, мозг, почки.
Альвеококкоз распространён в Северной Америке, Центральной Европе, Средней Азии. В России существуют регионы, в которых заболевание встречается особенно широко: Дальневосточный район, Сибирь, Крайний Север. При этом, как правило, паразитов выявляют у пациентов в возрасте 25–50 лет.
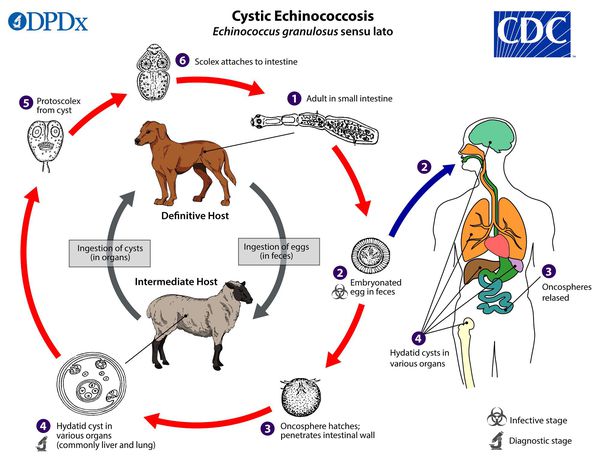
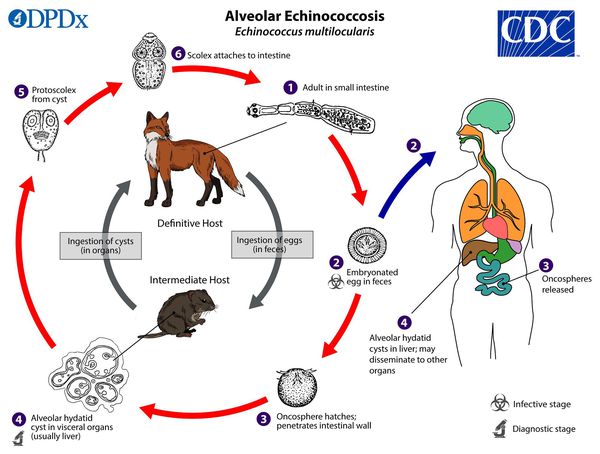
Эти территориальные зоны не случайны, ведь основным хозяином гельминта являются хищники: лисы, песцы, волки, собаки — которые обитают в холодных районах. Кроме того, альвеококк имеет гетероксенный (с постоянной сменой хозяев) жизненный цикл. Поэтому они используют, в том числе, и промежуточных хозяев, основой которых выступают грызуны: мыши, крысы, ондатры, бобры, нутрии. Также бывает, что временным резервуаром для развития становится человек, в организм которого попадают яйца гельминта.
О том, какие паразиты могут завестись в печени человека и как этого избежать, читайте в статье про паразитарные заболевания печени.
Откуда берутся паразиты в печени и как от них избавиться. Инфографика. Рассмотреть в полном размере.
Жизненный цикл паразита
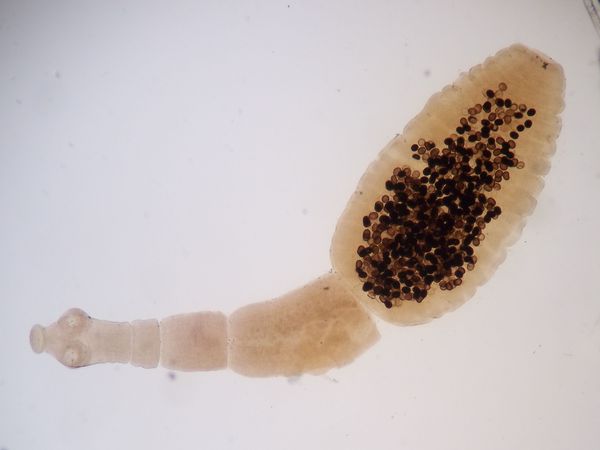
Взрослая особь имеет на головке 4 присоски и венчик с крючками для наилучшего крепления. С помощью этих приспособлений гельминты в большом количестве присасываются в тонком кишечнике основного хозяина: чаще всего это лисицы.
- У каждой особи в зрелых члениках тельца находится до 400 яиц, внутри которых сидят личинки. Вместе с фекалиями они попадают в почву, водоёмы и на поверхность растений. Интересно, что взрослые черви могут самостоятельно выползти из заднего прохода, после чего лопаются, рассеивая сотни своих яиц, в том числе и на шерсть животного.
- Грызуны, употребляя заражённую воду и траву, заглатывают онкосферы, которые практически сразу выходят из своих оболочек. С помощью своих крючьев они буравят кишечник и направляются в сторону печени. Оседая в тканях, личинки трансформируются в пузырьки размером около 2 мм, в результате чего на этом месте происходит формирование узла.
- Потом альвеолярная циста с личинкой выходит во внешнюю среду и снова попадает в кишечник основного хозяина, который заражается через съеденных грызунов.
Причины заражения
Человек считается случайным промежуточным хозяином, который вообще-то не свойственен для природного цикла альвеококка. Однако случаи заражения встречаются в некоторых областях, отмечаются даже массовые вспышки. Выделяют основные причины инфицирования, в результате которого развивается альвеококкоз печени:
- питьё загрязнённой воды из естественных водоёмов;
- употребление лесных ягод, плодов, трав, грибов без предварительной промывки или готовки;
- заражение на охоте в ходе разделки добытых туш животных-переносчиков паразита;
- работа, связанная со снятием или выделкой шкур от диких зверей;
- контактирование с животными работников зоопарков и звероферм.
Самые первые симптомы
После трансформации личинки образуется альвеококковый узел, он растёт и развивается в течение нескольких лет, обычно без каких-либо особых проявлений. Такое длительное бессимптомное время часто не позволяет выявить патологию в ранний период.
Обычно первые признаки альвеолярного эхинококкоза игнорируются заболевшими, так как на начальных стадиях болезнь имеет неспецифические проявления:
- общая слабость и быстрая утомляемость;
- метеоризм, независимый от употребляемой пищи;
- диспепсические явления;
- боли или тяжесть в верхних отделах живота, в правом подреберье.
Большинство заражённых не придают серьёзного значения подобным сигналам, думая, что их причина совершенно в другом. Поэтому болезнь существует беспрепятственно долгие годы и приводит к множественным негативным изменениям в организме.
Стадии болезни
Стадии альвеококкоза можно выделить лишь условно, в каждом случае он протекает индивидуально по времени и манифестации симптомов.
- В начале, после попадания паразита в печень, начинает расти узел в печени — а по мере разрастания узла меняется и самочувствие больного, который через определённое время замечает всё более явное недомогание.
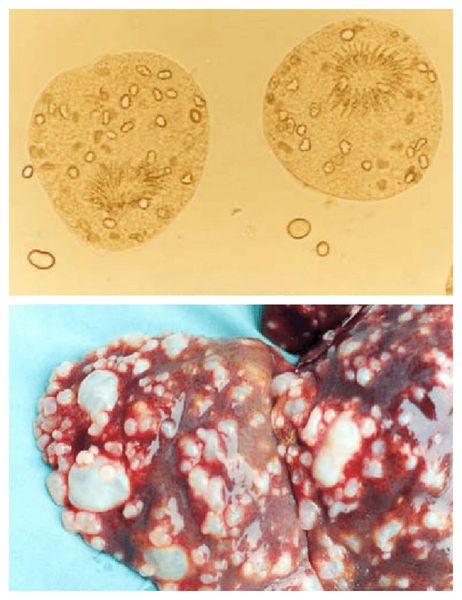
- Разрастание паразитарных узлов, «отпочковывание» пузырьков, похожих на альвеолы (отсюда и название) замещает ткань печени изменённой, похожей на губку по структуре тканью. При этом отмечается увеличение печени, может возникать желтуха, кожный зуд из-за разрушения клеток печени и желчных протоков.
- Самочувствие больного ухудшается, наряду с указанными выше жалобами может отмечаться тошнота, рвота, снижение веса и аппетита. Чем больше времени проходит, тем большую площадь печени при благоприятных для него условиях занимает паразит. При этом «метастатически» поражаются сердце, почки, головной мозг и органы дыхания.
- Далее, в отсутствие лечения, наступает недостаточность функции печени и других поражённых органов, что нередко приводит к смерти пациентов.
Как врач выявляет заражение
Заподозрить альвеококкоз не так просто. Первым «звоночком» на пути к верному диагнозу может быть проживание или путешествие в регион, неблагополучный по распространению этого паразита, даже если это было давно (вплоть до 10–15 лет назад).
Таким образом, диагностические мероприятия при подозрении на альвеолярный эхинококкоз начинаются со сбора анамнеза, где, кроме прочего, учитываются:
- контакты с переносчиками паразитов;
- особенности профессии;
- случаи употребления продуктов из леса, а также воды из природных источников.
Далее врач производит осмотр: особое внимание он уделяет брюшной полости. После этого применяет пальпацию, то есть обследование при помощи ощупывания руками: иногда, если кисты паразита близко к поверхности печени, при пальпации врач может ощутить необычную плотность и бугристость печени, кроме того можно отметить её увеличение.
Обязательно назначаются диагностические процедуры, которые помогают уточнить наличие заболевания. Лабораторные методы:
- Развёрнутый анализ крови, так как у заразившихся часто повышается СОЭ и эозинофилы, понижается гемоглобин.
- Общий анализ мочи, по которому можно выявить признаки поражения почек — протеинурия (повышение белка) и гематурия (наличие крови).
- Биохимический анализ крови, по которому видно, что увеличивается концентрация АСТ, АЛТ и билирубина, иногда гамма-ГТ и щелочной фосфатазы.
- Серологические исследования (ИФА), чтобы определить наличие антител к паразиту.
Обязательно используют методы визуализации поражённого органа:
- УЗИ позволяет обнаружить специфические кисты и оценить их размеры.
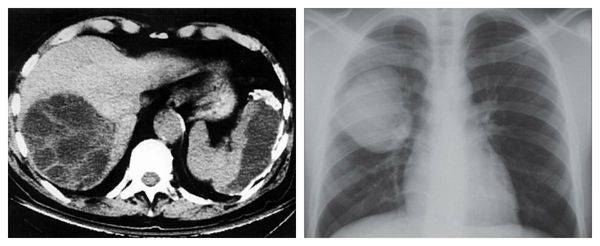
- Компьютерная томография или МРТ брюшной полости (обычно с контрастированием), КТ грудной клетки, МРТ головного мозга — для уточнения поражения внутренних органов.
- Лапароскопия при неясном диагнозе. Подходит для оценки доступных к просмотру узлов, а также при их прорастании за пределы органа.
Такое полное обследование помогает дифференцировать заболевание с другими поражениями печени (то есть отличить от них): эхинококкоз, рак печени, поликистоз, цирроз и гемангиома.
Как лечиться
Чем раньше начато лечение, тем лучше прогноз. Наиболее эффективны в борьбе с альвеококкозом хирургические методы лечения.
-
- Объём резекции печени определяется площадью её поражения паразитом. Операция тяжела по причине того, что при вскрытии полостей с альвеококком может произойти диссеминация (рассеивание) паразита, что только усугубит ситуацию. Поэтому перед хирургическим вмешательством пациенту дают противопаразитарный препарат для предотвращения таких осложнений.
- Если опухоль уже проросла в желчные протоки, в воротную вену или в соседние органы, а также когда радикальное вмешательство невозможно из-за каких-то других противопоказаний, то проводят химиотерапию противопаразитарными лекарствами (албендазол). Препарат может иметь много побочных эффектов и принимается только после назначения врача под его контролем.
- Если спасти печень не удаётся, то в некоторых случаях возможна трансплантация печени. В мире накоплен небольшой положительный опыт такой радикальной помощи пациентам.
Что ждёт больного
Прогноз зависит от распространённости болезни и вовлечения других органов, кроме печени. На ранней стадии показатели эффективности своевременной операции высокие. Пациенты, которые перенесли удаление узла, пожизненно ставятся на диспансерный учёт для регулярного прохождения обследования. Такое наблюдение помогает не пропустить рецидивы и осложнения после лечения.
Человек может долго жить с медленно растущей паразитарной «опухолью», не зная о ней до появления терминальной (последней) стадии. Без медицинской помощи спустя около 10 лет после заражения может наступить смерть от печёночной недостаточности или поражения паразитом других органов.
В целом, прогностически альвеококкоз считается неблагоприятным из-за сложности в удалении паразита из организма.
Как не заболеть
Альвеолярного эхинококкоза возможно избежать, если тщательно соблюдать эти простые профилактические меры:
-
-
- Соблюдайте правила личной гигиены, мойте руки с мылом после контактирования с уличными или дикими животными.
- Ешьте собранные на природе ягоды, фрукты, травы, грибы только после хорошей промывки и, в случае с грибами — варки или жарки.
- Не пейте некипячёную воду.
- При работе с выделкой меховых шкур животных или разделкой охотничьих трофеев соблюдайте необходимые меры безопасности.
-
Альвеококкоз печени гораздо легче предупредить, чем лечить. Несмотря на его очаговую распространённость, будьте внимательны и соблюдайте меры профилактики заражения во время отдыха или работы на природе.
Вы можете задать вопрос врачу-гепатологу в комментариях. Спрашивайте, не стесняйтесь!
Статья опубликована: 2019-09-04
Статья обновлялась в последний раз: 22.09.2021
Источник
Эхинококкоз — симптомы и лечение
Что такое эхинококкоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Эхинококкоз — это длительное хроническое заболевание, которое развивается при паразитировании у человека личиночных (пузырных) стадий ленточных червей рода Echinococcus (эхинококка). В зависимости от локализации они поражают печень, лёгкие, головной мозг, реже сердце и другие органы. Вызывают медленно нарастающее сдавление органов и тканей, нарушение их функции, отравляют организм продуктами своей жизнедеятельности. При разрыве эхинококковой кисты может развиться анафилактический шок.
Этиология
Тип — плоские черви
Класс — ленточные черви
Отряд — циклофиллиды (Cyclophyllidea)
Семейство — тенииды (Taeniidae)
Род — эхинококки (Echinococcus) и альвеококки (Alveococcus)
На сегодняшний день выделено несколько генотипов эхинококков, которые переносятся животными, имеют различные ареалы обитания и строение.
- Echinococcus granulosus — вызывает гидатидозную (кистозную) форму эхинококкоза (эхинококкоз). Чаще всего локализуется в печени и лёгких, приводит к образованию кист.
- Echinococcus multilocularis — вызывает альвеолярную форму эхинококкоза (альвеококкоз). Обычно поражает печень, может привести к смерти.
В Новом Свете (Центральной и Южной Америке) обнаружены новые возбудители заболевания:
- Echinococcus oligarthrus — вызывают так называемый «неотропический эхинококкоз»;
- Echinococcus vogeli — вызывает поликистозную форму;
- Echinococcus oligarthrus — вызывает крайне редкую уникальную монокистозную форму.
Эхинококк и альвеококк — виды ленточных червей, которые в половозрелом состоянии паразитируют в тонком кишечнике плотоядных животных: первый затрагивает собак, волков, шакалов, второй — лисиц, койотов, иногда собак.
Длина эхинококка — 2-7 мм, альвеококка — 1-4 мм. Их тело состоит из головки и 4-6 члеников, причём первые два бесполые, третий содержит гермафродитную систему органов (яичник, желточник, семенники), а конечный членик является зрелым, имеет в своём составе шаровидную матку и составляет примерно половину длины тела (содержит в среднем до 800 яиц).
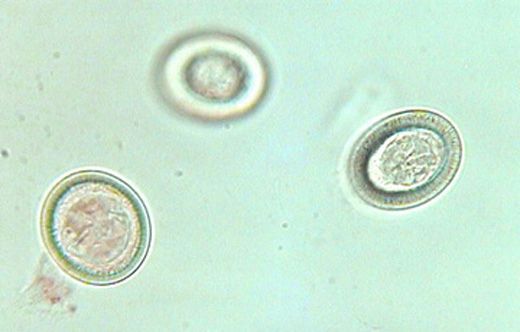
Яйца паразита овальной формы выделяются с отделившимся конечным члеником. Проходя по кишечнику, они попадают в окружающую среду с экскрементами животных, причём сразу становятся заразными. Они загрязняют почву, траву, воду, могут прилипать к шерсти животного, некоторое время находиться на его морде при вылизывании.
В почве яйца паразита могут сохранять жизнеспособность до года, хорошо переносят сухой климат, становясь элементами пыли. Стандартные средства дезинфекции не оказывают на них эффекта. Гибнут яйца лишь при кипячении в течении 20-30 секунд.
Заражение промежуточного хозяина (в т. ч. человека) происходит при проглатывании яиц. Они вылупляются в тонком кишечнике, затем через его стенку проникают в кровеносное русло и разносятся током крови в различные органы, в дальнейшем претерпевая специфические изменения: образование, сохранение и клонирование кист — вторичный эхинококкоз.
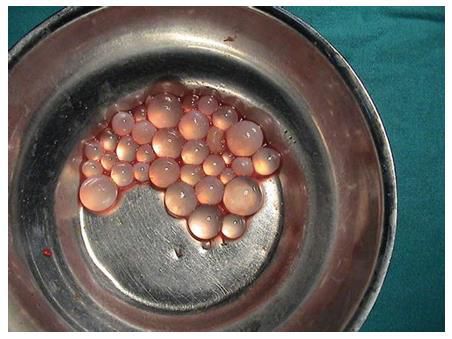
Эхинококковые кисты состоят из внутренней зародышевой оболочки и наружной кутикулы. Внутри они содержат бесцветную жидкость с плавающими в ней зрелыми зародышами — сколексами. Кутикулярная оболочка напоминает по структуре хитин насекомых — плотную защитную оболочку. Она непроницаема для микрофлоры, белков хозяина, в т. ч. антител, но при этом обеспечивает паразиту доступ к низкомолекулярным питательным веществам.
Размер кист может быть от миллиметра (не видно на УЗИ) до 40-50 см. Могут содержать в своём составе дочерние кисты, т. е. являться многокамерными. С течением времени вокруг кисты в результате иммунных реакций образуется плотная фиброзная капсула (затрудняет рост и питание кисты), иногда происходит её обызвествление.
При поедании сырого или недостаточно термически обработанного мяса инфицированных животных (козы, овцы и др.) происходит инфицирование окончательного хозяина: паразит теряет свою оболочку, выходя из личиночной стадии, прикрепляется к слизистой оболочке тонкой кишки и развивается во взрослую особь за 32-80 дней.
Взрослые особи E. vogeli достигают длины до 5,6 мм, а E. Oligarthrus — до 2,9 мм. Они не имеют принципиальных различий в строении и жизненном цикле. Их кисты аналогичны кистам при кистозном эхинококкозе, но они отличаются многокамерностью [1] [3] [6] [11] .
Эпидемиология
Эхинококкоз распространён повсеместно (за исключением Арктики и Антарктики). Чаще встречается в сельскохозяйственных пастбищных регионах, где собак кормят органами павших и забитых животных. Распространение болезни зависит от соблюдения санитарной культуры населения.
Альвеококкоз распространён в Северном полушарии (Центральная и Северная Европа, Северо-Западная часть России, Центральная Азия, Япония, Северная часть США, Аляска и Канада). Чаще болеют люди пожилого возраста.
Эхинококкоз, вызванный E. vogeli и E. Oligarthrus, встречается в Центральной и Южной Америке.
Источником заражения для человека являются больные животные.
Основные хозяева эхинококка — дикие и домашние псовые животные (собака, волк, шакал, койот, лиса). Промежуточные хозяева — дикие и домашние копытные животные (козы, овцы, крупный рогатый скот, свиньи).
Основные хозяева альвеококка — рыжие лисицы. Остальные псовые (собаки, в том числе енотовидные, волки) также могут быть хозяевами, хотя и гораздо реже. Промежуточные хозяева — грызуны (мыши полёвки, лемминги и др.).
Единственный доподлинно известный основной хозяин E. vogeli — это кустарниковая собака. Теоретически хозяином этого вида паразита могут быть и домашние собаки. Промежуточные хозяева — пака (крупный грызун) и агути (грызуны, похожие на морских свинок).
Окончательный хозяин E. Oligarthrus — дикие животные семейства кошачьих (пума, ягуар, оцелот и др.), промежуточный хозяин — различные грызуны.
Механизм заражения: фекально-оральный (попадание паразитов из кишечника заражённого в организм здорового человека через рот).
Пути передачи паразита:
- алиментарный (с пищей, ягодами, грибами и овощами, загрязнёнными яйцами паразита);
- водный (через загрязнённую паразитами воду);
- контактно-бытовой (в результате разделки шкур заражённых плотоядных животных, слишком тесного контакта с собаками, включая обоюдное облизывание, несоблюдение правил гигиены).
Больной человек для окружающих не заразен. Заразиться при употреблении сырого и недостаточно термически обработанного мяса нельзя, так как зрелые зародыши паразита не способны развиваться в организме человека: для этого им нужен окончательный хозяин — хищное млекопитающее [1] [3] [7] [8] .
Симптомы эхинококкоза
От момента заражения до появления первых симптомов может пройти достаточно длительное время, в течение которого развиваются кисты. В этот период, как правило, заболевание обнаруживается случайно при плановом обследовании. Когда киста достигает большого размера, начинается явное отравляющее и механическое воздействие на организм.
Общими симптомами являются:
- аллергические высыпания на теле без чёткого провоцирующего фактора;
- субфебрилитет (повышение температуры тела до 37-38 °С);
- повышенная утомляемость, слабость;
- чувство интоксикации, периодическая тошнота, иногда рвота;
- при длительном течении наблюдается похудание.
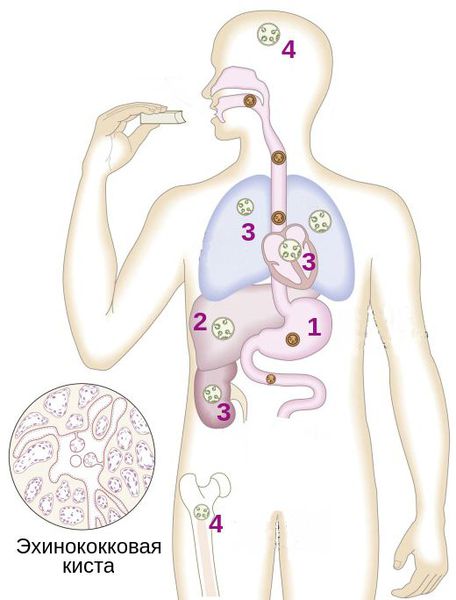
Остальные проявления болезни будут зависеть от локализации кисты или кист.
При развитии кисты в печени (встречается наиболее часто) появляются неярко выраженные тянущие и давящие ощущения в правом подреберье (иногда это сложно назвать болью). При больших размерах кисты может увеличиваться размер печени: она выступает из-под края рёберной дуги, может ощущаться округлое образование при пальпации.
При локализации в лёгких и бронхах возникает беспричинный кашель, иногда с кровохарканьем, а также боли в груди при интенсивном дыхании.
При локализации в головном мозге происходит сдавление мозговых структур, из-за чего развиваются очаговые неврологические симптомы, напоминающие признаки опухоли мозга: головные боли, головокружение, внезапные судороги, тошнота, рвота и др.
Более редкие локализации эхинококкоза (малый таз, почки, кости) также приводят к дисфункции данных органов: нарушение мочеиспускания, боли, переломы и т. п.
Патогенез эхинококкоза
Попав через рот в желудочно-кишечный тракт яйца эхинококка под воздействием пищеварительных ферментов освобождаются от своей наружной плотной оболочки. Они прикрепляюся к слизистой оболочке желудка, пробуравливают её до глубинных слоев, где с течением венозной крови и лимфотока попадают в печень. Именно там задерживается большая часть паразитов — до 85 %. Остальные 15 % проходя печёночный барьер и через нижнюю полую вену попадают в правые отделы сердца и лёгкие. Ещё реже происходит разнос личинок паразита по других органам через большой круг кровообращения.
Осевшая в ткани онкосфера созревает и в течение примерно полугода превращается в кисту. Она представляет собой эхинококковую личинку в виде пузыря, наполненного жидкостью — транссудатом крови с паразитарными антигенами. В зависимости от индивидуальных условий может достигать 5-20 мм в диаметре.
Медленный рост кисты (в среднем 1-3 см в год) может продолжаться практически бесконечно, в результате чего постепенно сдавливаются окружающие ткани: деформируются органы, сдавливаются сосуды, прилежащие ткани атрофируются (истощаются и теряют жизнеспособность). Более быстрое развитие паразита происходит в лёгких из-за лучшего насыщения кислородом и большей разрежённости тканей.
Кисты имеют округлую форму, окружены плотной фиброзной капсулой беловатого цвета (в три слоя). При взаимодействии с иммунной системой хозяина вокруг неё развивается воспалительный процесс, образуются спайки, рубцы, изменения по типу цирроза.
При альвеолярном эхинококкозе не происходит полного завершения образования кисты, и получаются везикулы — пузыри. Им характерен инвазивный рост (внутрь органа), могут напоминать гепатоцеллюлярную карциному.
В результате жизнедеятельности кисты происходит биохимический обмен с организмом человека, причём крайне неравноценный: получая нужные питательные вещества и кислород, паразит отдаёт токсичные для хозяина продукты, которые отравляют организм, повышают чувствительность, вызывают интоксикацию, аллергические реакции, снижают иммунитет.
Периодически стенки кист могут немного надрываться. Из-за этого повышается выраженность отравления.
При ударах киста может разорваться. Это приведёт к одномоментному выбросу в кровь, полые органы и межорганное пространство огромного количества ядовитых для организма веществ. По этой причине развивается анафилактический шок, происходит вторичное обсеменение незаражённых органов и тканей.
В процессе роста кисты из-за нехватки питания может произойти гибель части паразитов, кальцификация или нагноение кисты, которое сопровождается выраженным токсико-воспалительным процессом окружающих тканей.
В 2/3 случаев развивается только одна киста, гораздо реже наблюдается множественное кистообразование.
В ответ на внедрение и развитие кист в организме формируются специфические антитела к эхинококку, однако они не обладают явной защитной функцией, поэтому вполне возможны повторные заражения и развитие дочерних кист (например, рецидив заболевания при удалении найденной кисты и росте ранее незамеченных мелких кист). После излечения антитела вырабатываются организмом в течение двух лет. Если они сохраняются дольше, то это наталкивает на мысль о сохранении возбудителя в организме [2] [3] [6] [9] .
Классификация и стадии развития эхинококкоза
Наиболее полная классификация эхинококкоза (на примере печени) была представлена В.Я. Глумовым в 1980 году [2] [6] [7] [9] .
По принципу заражения выделяют:
- Первичный эхинококкоз (появился впервые).
- Вторичный эхинококкоз (возник повторно):
- диссеминированный (развился из-за разноса личинок паразита по другим органам через кровь и лимфоток);
- рецидивирующий;
- метастатический (возник после вскрытия кисты в сосуд или сердце).
- Первичный множественный эхинококкоз различных органов.
По диаметру эхинококковых кист выделяют три типа образований:
- мелкие (меньше 5 см);
- средние (меньше 10 см);
- крупные (больше 10 см).
По количеству кист образования бывают:
По локализации кисты в органе различают:
- подкапсульный эхинококкоз;
- поддиафрагмальный эхинококкоз;
- периферический (поверхностный) эхинококкоз;
- центральный (внутриорганный) эхинококкоз.
По клинико-анатомическим признакам выделяют две формы эхинококкоза:
- Неосложнённая форма.
- Осложнённая форма:
- гнойно-деструктивный холангит и перихолангит (воспаление желчных протоков);
- хронический персистирующий (медленно развивающийся) гепатит;
- паразитарный цирроз;
- желтуха;
- портальная гипертензия
- прорыв кисты с распространением процесса по всему органу или организму;
- нагноение кисты;
- сепсис;
- системный амилоидоз (отложение белков амилоидов во всех тканях организма).
По течению выделяют четыре стадии болезни:
- первая — бессимптомная стадия;
- вторая — стадия начальных проявлений;
- третья — стадия выраженных проявлений;
- четвёртая — стадия осложнений.
Осложнения эхинококкоза
- Нагноение кисты. Развивается, как правило, спустя годы после заражения. Возникает при большом объёме кисты и нарушении её питания. Сопровождается повышением температуры тела до 37-38 °C, интенсивные боли в зоне поражённого органа, аномально высокое содержание нейтрофилов в крови.
- Разрыв кисты. Возможен в любое время, чаще возникает при большом объёме кисты. Может быть спонтанный или произойти после травмы, неправильно выполненной операции или пункции. Сопровождается выраженной аллергической реакцией в виде анафилаксии, болью в месте локализации кисты, резким повышением температуры тела. При бронхолёгочной локализации наблюдается кровохарканье и гидроторакс (скопление жидкости в грудной полости). При внутрибрюшной локализации возможен асцит (скопление жидкости в брюшной полости). При локализации вблизи магистральных желчевыделительных путей развивается холангит и желтуха [3][6][7][11] .
Диагностика эхинококкоза
- Общеклинический анализ крови: слегка повышенное содержание лейкоцитов, абсолютная и относительная эозинофилия до 20-30 % (повышение числа эозинофилов), повышенная СОЭ (скорость оседания эритроцитов). При осложнённых формах: аномально высокий уровень лейкоцитов, повышение числа нейтрофилов со сдвигом влево.
- Биохимический анализ крови: повышение АЛТ, АСТ (в большей степени) и общего билирубина за счёт прямой фракции, диспротеинемия (неправильное соотношение фракций белков крови).
- Иммуноферментный анализ (ИФА): определение антител к паразитам. Обладает высокой специфичностью и чувствительностью. Минимальным диагностическим титром считается 1:400 и выше. Есть небольшой процент людей, у которых антитела по различным причинам не выявляются.
- Ультразвуковая диагностика: выявление округлых единичных или множественных образований при проведении УЗИ органов брюшной полости, почек и др. органов. Как правило, эти образования однокамерные, однородной структуры, с чёткими контурами, иногда с участками акустических теней при обызвествлении. Многокамерность бывает лишь при патологии материнской кисты. Характерной чертой оболочки кисты является её плотность, часто с тонкой гипоэхогенной прослойкой и наличием «песка» на внутренней поверхности. Пункция при этом недопустима — есть риск разрыва кисты, обсеменения и анафилактического шока.
- Флюорография: выявление кист паразита в лёгких.
- КТ и МРТ органов грудной клетки, брюшной полости и забрюшинного пространства, головного мозга: выявление и уточнение количества, формы, состава паразитарных кист, выявление невидимых на УЗИ мелких образований.
- Магнитно-резонансная холангиопанкреатография: уточнение взаимосвязи кист с желчным пузырём и его протоками [1][3][5][10] .
Дифференцильная диагностика проводится со следующими заболеваниями:
- Абсцесс печени: выраженная интоксикация, лихорадка, тупая распирающая боль в правом подреберье, отсутствие эозинофилии (повышеного уровня эозинофилов в крови). Частое отсутствуют характерные для эхинококка изменения на УЗИ, КТ и МРТ — пузыри с оболочкой. Иммунологические тесты (ИФА) дают отрицательные результаты.
- Непаразитарные кисты печени: отсутствие интоксикации, повышенной температуры тела, болевого синдрома, изменений клинического и биохимического анализов крови, рентгенологичеких признаков. Как правило, на УЗИ, КТ и МРТ чётко видны простые однокамерные кисты. Серологические тесты отрицательны.
- Опухоли печени: возможно наличие тупых ноющих болей, иногда (особенно при распаде) повышение температуры тела, отсутствие эозинофилии, характерный характер строения и кровотока на МРТ, отрицательные серологические тесты, наличие первичной опухоли в анамнезе (метастатическое поражение). Солидные образования на УЗИ, как правило, не имеют чёткой капсулы [2][3][10][11] .
Лечение эхинококкоза
Лечение обязательно при любой форме эхинококкоза. Его объём и длительность зависят от локализации и распространённости процесса.
Начинать лечение нужно как можно раньше, чтобы избежать возможного распространения процесса, нарушения работы организма и развития осложнений.
Существует четыре вида тактики:
- Хирургическое лечение (радикальное или паллиативное) с последующей длительной химиотерапией, позволяющей предупредить возможный рецидив болезни из-за случайного обсеменения при операции, наличия мелких невидимых кист, невозможности провести радикальное удаление кист.
- Чрескожное лечение однокамерных кист — миниинвазивное вмешательство без крупных разрезов с помощью техники PAIR (пункции, аспирации, инъекции, повторной аспирации) с последующей химиотерапией.
- Консервативная терапия химиопрепаратами — проводится при невозможности хирургического лечения.
- Выжидательная тактика — проводится при невозможности провести лечение и подозрении на гибель кисты (отсутствие эозинофилии, низкие или отрицательные ИФА-тесты, обызвествление, отсутствие роста кисты в динамике).
Первая и вторая тактики являются преимущественными. В большинстве случаев они позволяют удалить из организма эхинококковую кисту полностью вместе с капсулой (при грамотном выполнении), а также добиться гибели дочерних кист и отсутствия рецидивов при помощи противопаразитаной терапии (при эхинококкозе — не менее шести месяцев, при альвеококкозе — не менее двух лет).
Третья лечебная тактика менее эффективна и не всегда позволяет добиться желаемого успеха.
Четвёртая тактика рассматривается как паллиативная медицина (облегчает течение болезни) или временная тактика до выбора необходимого метода лечения.
После успешного лечения за переболевшими устанавливается диспансерное наблюдение до 10 лет с периодическими лабораторными и инструментальными обследованиями [1] [3] [7] [9] .
Прогноз. Профилактика
При своевременно выявленном заболевании, одиночно расположенных кистах, своевременно и грамотно проведённом хирургическом и химиотерапевтическом лечении прогноз, как правило, благоприятный.
При запущенном процессе, множественной локализации кист или осложнённом процессе (даже с учётом лечения) прогноз серьёзный с достаточно высокой послеоперационной летальностью (до 16 %). При альвеококкозе прогноз более серьёзен — до 75 % летальных исходов [1] [3] [4] .
Профилактика эхинококкоза включает слаженную работу ветеринарной и санитарно-эпидемиологической служб и включает в себя:
- регулярное обследование и дегельминтизацию собак, отлов диких собак и кошек;
- запрет на скармливание собакам и другим хищникам потрохов и сырого мяса сельскохозяйственных животных и грызунов;
- соблюдение правил личной гигиены после контакта с животными: мыть руки, не разрешать животным облизывания лица людей, мыть ягоды и фрукты, не общаться с неизвестными дикими бродячими животными (особенно детям), не пить сырую воду (особенно из водоёмов);
- проходить профилактические осмотры и обследования тем, чья работа связана с риском заражения (охотникам, работникам ферм и звероводческих хозяйств, пастухам и т. д.);
- прививать скот рекомбинантным антигеном E. granulosu (EG95) [1][3][6][7] .
Источник