- Сердечно-легочная реанимация (СЛР)
- Правила поведения
- Алгоритм первой помощи при проведении базовой сердечно легочной реанимации
- 1. Алгоритм базовой сердечно-легочной реанимации
- 2. Непрямой массаж сердца
- 3. Обеспечение и поддержание проходимости верхних дыхательных путей (a)
- 3.1. Тройной прием Сафара
- 4. Искусственная вентиляция легких
- 4.1. Искусственная вентиляция легких способом «изо рта в рот»
- 4.2. Искусственная вентиляция легких способом «изо рта в нос»
- 4.3. Искусственная вентиляция легких по методу «рот-маска»
Сердечно-легочная реанимация (СЛР)
Правила поведения
Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения
Основные признаки жизни у пострадавшего
К основным признакам жизни относятся наличие сознания, самостоятельное дыхание и кровообращение. Они проверяются в ходе выполнения алгоритма сердечно-легочной реанимации.
Причины нарушения дыхания и кровообращения
Внезапная смерть (остановка дыхания и кровообращения) может быть вызвана заболеваниями (инфаркт миокарда, нарушения ритма сердца и др.) или внешним воздействием (травма, поражение электрическим током, утопление и др.). Вне зависимости от причин исчезновения признаков жизни сердечно-легочная реанимация проводится в соответствии с определенным алгоритмом, рекомендованным Российским Национальным Советом по реанимации и Европейским Советом по реанимации.
Способы проверки сознания, дыхания, кровообращения у пострадавшего
При оказании первой помощи используются простейшие способы проверки наличия или отсутствия признаков жизни:
— для проверки сознания участник оказания первой помощи пытается вступить с пострадавшим в словесный и тактильный контакт, проверяя его реакцию на это;
— для проверки дыхания используются осязание, слух и зрение (более подробно техника проверки сознания и дыхания описана в следующем разделе);
— отсутствие кровообращения у пострадавшего определяется путем проверки пульса на магистральных артериях (одновременно с определением дыхания и при наличии соответствующей подготовки). В виду недостаточной точности проверки наличия или отсутствия кровообращения способом определения пульса на магистральных артериях, для принятия решения о проведении сердечно-легочной реанимации рекомендуется ориентироваться на отсутствие сознания и дыхания.
Современный алгоритм проведения сердечно-легочной реанимации (СЛР). Техника проведения давления руками на грудину пострадавшего и искусственного дыхания при проведении СЛР
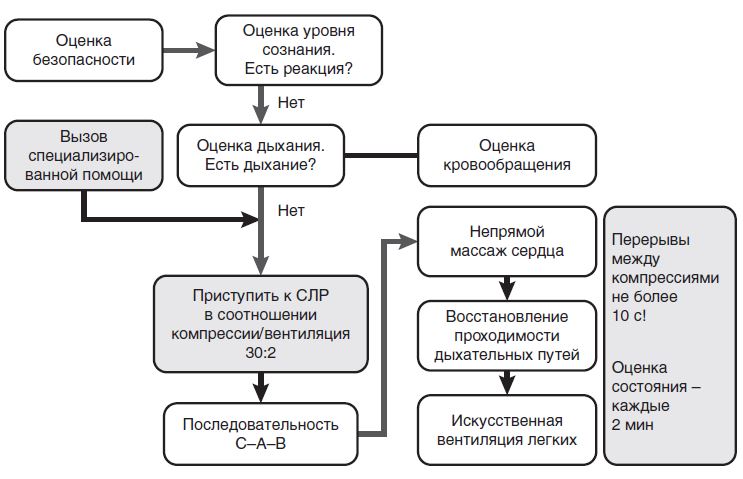
На месте происшествия участнику оказания первой помощи следует оценить безопасность для себя, пострадавшего (пострадавших) и окружающих. После этого следует устранить угрожающие факторы или минимизировать риск собственного повреждения, риск для пострадавшего (пострадавших) и окружающих.
Далее необходимо проверить наличие сознания у пострадавшего. Для проверки сознания необходимо аккуратно потормошить пострадавшего за плечи и громко спросить: «Что с Вами? Нужна ли Вам помощь?». Человек, находящийся в бессознательном состоянии, не сможет отреагировать и ответить на эти вопросы.
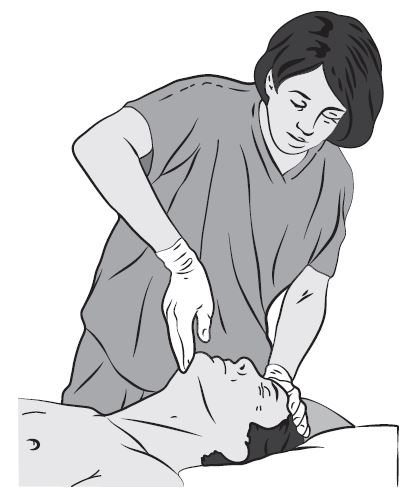
При отсутствии признаков сознания следует определить наличие дыхания у пострадавшего. Для этого необходимо восстановить проходимость дыхательных путей у пострадавшего: одну руку положить на лоб пострадавшего, двумя пальцами другой взять за подбородок, запрокинуть голову, поднять подбородок и нижнюю челюсть. При подозрении на травму шейного отдела позвоночника запрокидывание следует выполнять максимально аккуратно и щадяще.
Для проверки дыхания следует наклониться щекой и ухом ко рту и носу пострадавшего и в течение 10 сек. попытаться услышать его дыхание, почувствовать выдыхаемый воздух на своей щеке и увидеть движения грудной клетки у пострадавшего. При отсутствии дыхания грудная клетка пострадавшего останется неподвижной, звуков его дыхания не будет слышно, выдыхаемый воздух изо рта и носа не будет ощущаться щекой. Отсутствие дыхания определяет необходимость вызова скорой медицинской помощи и проведения сердечно-легочной реанимации.
При отсутствии дыхания у пострадавшего участнику оказания первой помощи следует организовать вызов скорой медицинской помощи. Для этого надо громко позвать на помощь, обращаясь к конкретному человеку, находящемуся рядом с местом происшествия и дать ему соответствующие указание. Указания следует давать кратко, понятно, информативно: «Человек не дышит. Вызывайте «скорую». Сообщите мне, что вызвали».
При отсутствии возможности привлечения помощника, скорую медицинскую помощь следует вызвать самостоятельно (например, используя функцию громкой связи в телефоне). При вызове необходимо обязательно сообщить диспетчеру следующую информацию:
• место происшествия, что произошло;
• число пострадавших и что с ними;
• какая помощь оказывается.
Телефонную трубку положить последним, после ответа диспетчера.
Вызов скорой медицинской помощи и других специальных служб производится по телефону 112 (также может осуществляться по телефонам 01, 101; 02, 102; 03, 103 или региональным номерам).
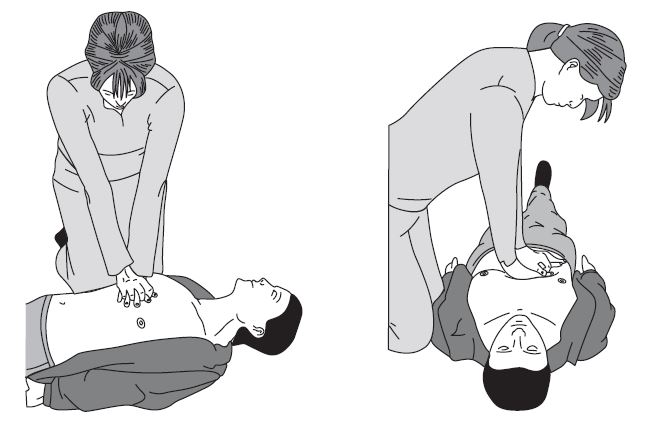
Одновременно с вызовом скорой медицинской помощи необходимо приступить к давлению руками на грудину пострадавшего, который должен располагаться лежа на спине на твердой ровной поверхности. При этом основание ладони одной руки участника оказания первой помощи помещается на середину грудной клетки пострадавшего, вторая рука помещается сверху первой, кисти рук берутся в замок, руки выпрямляются в локтевых суставах, плечи участника оказания первой помощи располагаются над пострадавшим так, чтобы давление осуществлялось перпендикулярно плоскости грудины.
Давление руками на грудину пострадавшего выполняется весом туловища участника оказания первой помощи на глубину 5-6 см с частотой 100-120 в минуту.
После 30 надавливаний руками на грудину пострадавшего необходимо осуществить искусственное дыхание методом «Рот-ко-рту». Для этого следует открыть дыхательные пути пострадавшего (запрокинуть голову, поднять подбородок), зажать его нос двумя пальцами, сделать два вдоха искусственного дыхания.
Вдохи искусственного дыхания выполняются следующим образом: необходимо сделать свой нормальный вдох, герметично обхватить своими губами рот пострадавшего и выполнить равномерный выдох в его дыхательные пути в течение 1 секунды, наблюдая за движением его грудной клетки. Ориентиром достаточного объема вдуваемого воздуха и эффективного вдоха искусственного дыхания является начало подъема грудной клетки, определяемое участником оказания первой помощи визуально. После этого, продолжая поддерживать проходимость дыхательных путей, необходимо дать пострадавшему совершить пассивный выдох, после чего повторить вдох искусственного дыхания вышеописанным образом. На 2 вдоха искусственного дыхания должно быть потрачено не более 10 секунд. Не следует делать более двух попыток вдохов искусственного дыхания в перерывах между давлениями руками на грудину пострадавшего.
При этом рекомендуется использовать устройство для проведения искусственного дыхания из аптечки или укладки.
В случае невозможности выполнения искусственного дыхания методом «Рот-ко-рту» (например, повреждение губ пострадавшего), производится искусственное дыхание методом «Рот-к-носу». При этом техника выполнения отличается тем, что участник оказания первой помощи закрывает рот пострадавшему при запрокидывании головы и обхватывает своими губами нос пострадавшего.
Далее следует продолжить реанимационные мероприятия, чередуя 30 надавливаний на грудину с 2-мя вдохами искусственного дыхания.
Ошибки и осложнения, возникающие при выполнении реанимационных мероприятий
К основным ошибкам при выполнении реанимационных мероприятий относятся:
— нарушение последовательности мероприятий сердечно-легочной реанимации;
— неправильная техника выполнения давления руками на грудину пострадавшего (неправильное расположение рук, недостаточная или избыточная глубина надавливаний, неправильная частота, отсутствие полного поднятия грудной клетки после каждого надавливания);
— неправильная техника выполнения искусственного дыхания (недостаточное или неправильное открытие дыхательных путей, избыточный или недостаточный объем вдуваемого воздуха);
— неправильное соотношение надавливаний руками на грудину и вдохов искусственного дыхания;
— время между надавливаниями руками на грудину пострадавшего превышает 10 сек.
Самым распространенным осложнением сердечно-легочной реанимации является перелом костей грудной клетки (преимущественно ребер). Наиболее часто это происходит при избыточной силе давления руками на грудину пострадавшего, неверно определенной точке расположения рук, повышенной хрупкости костей (например, у пострадавших пожилого и старческого возраста).
Избежать или уменьшить частоту этих ошибок и осложнений можно при регулярной и качественной подготовке.
Показания к прекращению СЛР
Реанимационные мероприятия продолжаются до прибытия скорой медицинской помощи или других специальных служб, сотрудники которых обязаны оказывать первую помощь, и распоряжения сотрудников этих служб о прекращении реанимации, либо до появления явных признаков жизни у пострадавшего (появления самостоятельного дыхания, возникновения кашля, произвольных движений).
В случае длительного проведения реанимационных мероприятий и возникновения физической усталости у участника оказания первой помощи необходимо привлечь помощника к осуществлению этих мероприятий. Большинство современных отечественных и зарубежных рекомендаций по проведению сердечно-легочной реанимации предусматривают смену ее участников примерно каждые 2 минуты, или спустя 5-6 циклов надавливаний и вдохов.
Реанимационные мероприятия могут не осуществляться пострадавшим с явными признаками нежизнеспособности (разложение или травма, несовместимая с жизнью), либо в случаях, когда отсутствие признаков жизни вызвано исходом длительно существующего неизлечимого заболевания (например, онкологического).
Источник
Алгоритм первой помощи при проведении базовой сердечно легочной реанимации
С практической точки зрения сердечно-легочная реанимация (СЛР) можно разделить на два этапа.
1. Базовая СЛР (основные реанимационные мероприятия, или первичный реанимационный комплекс), которую могут проводить непрофессиональные спасатели (люди, случайно оказавшиеся рядом с пострадавшим, обученные добровольцы, пожарные и др.) и которую должны проводить медицинские работники.
2. Квалифицированные (расширенные) реанимационные мероприятия (квалифицированная — расширенная СЛР ), которые должен выполнять обученный и оснащенный соответствующим оборудованием и медикаментами медицинский персонал (служба скорой медицинской помощи, врачи отделений реанимации и интенсивной терапии).
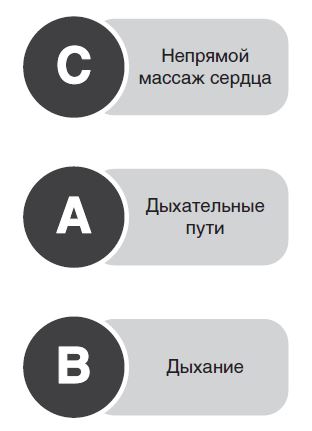
Базовая СЛР является начальным этапом оживления и включает обеспечение проходимости дыхательных путей (A), проведение искусственного дыхания (B) и наружного массажа сердца (C).
По существу, базовая СЛР является начальным этапом оживления, когда спасатель нередко оказывается один на один с пострадавшим и вынужден проводить реанимационные мероприятия «пустыми руками».
Квалифицированная (расширенная) СЛР подразумевает последовательное выполнение тех же приемов, однако с использованием реанимационного оборудования и медикаментов, что, с одной стороны, делает ее более эффективной, но с другой — отсроченной во времени.
Перед началом проведения реанимационных мероприятий по возможности следует отметить время.
Выживаемость пострадавших , находящихся в терминальном состоянии, зависит от возможно раннего выполнения действий в определенной последовательности — «цепи выживания», состоящей из следующих неразрывных звеньев:
– раннее распознавание остановки кровообращения (дыхания) (ОК) и вызов скорой медицинской помощи или реанимационной бригады для проведения квалифицированной СЛР;
– раннее проведение базовой СЛР;
– раннее проведение электрической дефибрилляции;
– раннее проведение квалифицированной СЛР;
– ведение постреанимационного периода.
1. Алгоритм базовой сердечно-легочной реанимации
– Оценить безопасность окружающей обстановки для пострадавшего и спасателя (возможность пожара, взрыва, обрушения здания и др.).
– Констатировать отсутствие сознания у пострадавшего.
– Убедиться в том, что у пострадавшего стойко утрачено сознание, с помощью громкого словесного обращения, легкого встряхивания пострадавшего за плечи. При отсутствии реакции — громко позвать на помощь.
– Оценить качество дыхания. Если пострадавший без сознания, спасателю необходимо оценить проходимость его дыхательных путей и эффективность дыхания. Оценить наличие и эффективность самостоятельного дыхания пострадавшего можно, расположив ухо около рта и носа пострадавшего, одновременно наблюдая за экскурсией его грудной клетки, слушая и ощущая движение выдыхаемого воздуха. Проводить оценку
дыхания следует быстро, не более 10 с!
Сочетание потери сознания, отсутствия дыхания или любых нарушений дыхания должно служить основанием для подозрения об остановке сердца. Появление агонального дыхания должно расцениваться
как признак остановки кровообращения.
– Оценить кровообращение. Непрофессиональным спасателям не следует терять время на определение пульса на сонных артериях для установления у пострадавших остановки сердца в процессе СЛР. Профессиональные спасатели должны продолжать ориентироваться на каротидный пульс (тратя на это не более 10 с!), оценивая при этом дыхание.
Необходимо экстренно вызвать специализированную помощь и приступить к СЛР. Последовательность действий при базовой СЛР — CAB у взрослых. Таким образом, приоритет отдается раннему началу компрессий грудной клетки (поддержанию кровообращения).
Алгоритм действий АВС применяется при утоплении и других случаях первичной асфиксии. Непременным условием СЛР является проведение эффективного массажа с минимальными перерывами при его выполнении на диагностические и лечебные манипуляции.
– Оценивать состояние пострадавшего необходимо каждые 2 мин.
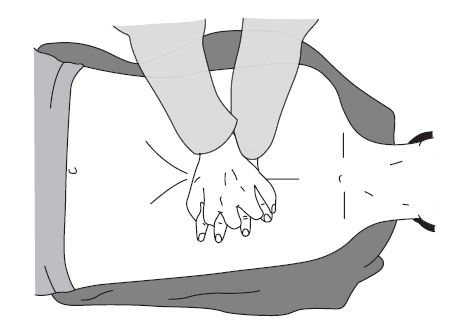
2. Непрямой массаж сердца
К НМС следует приступать немедленно, как только поставлен диагноз «остановка кровообращения», без выяснения ее причин и механизмов.
Положительной стороной НМС является возможность проведения его в любых условиях.
Патофизиологическая сущность НМС заключается в том, что посредством сдавления сердца между грудиной и позвоночником удается вытолкнуть кровь в крупные сосуды большого и малого кругов кровообращения и тем самым искусственно поддерживать кровообращение и функции жизненно важных органов. Правильно проводимая компрессия обеспечивает поддержание систолического артериального давления (АД) на уровне 60–80 мм рт.ст.
2.1. Основные правила проведения непрямого массажа сердца
1. Пострадавший должен находиться в горизонтальном положении на спине, на твердом и ровном основании; его голова не должна быть выше уровня груди, так как это ухудшит мозговое кровообращение при проведении компрессий грудной клетки; до начала НМС с целью увеличения центрального объема крови следует приподнять ноги пострадавшего.
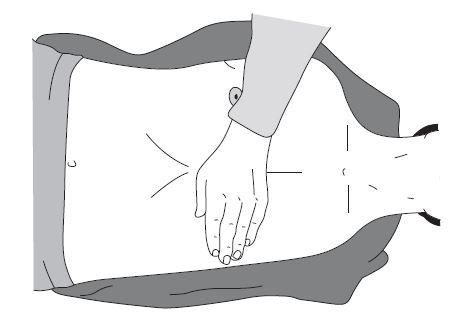
2. Спасатель может находиться с любой стороны от пострадавшего; положение рук — кисти рук располагаются в нижней трети грудины, параллельны друг другу, одна на другой («в замке»). Пальцы рук должны быть приподняты и не соприкасаться с грудной клеткой пострадавшего.
5. Смещение грудины по направлению к позвоночнику (глубина прогиба грудной клетки) — не менее 5 см. Если все делается правильно, в такт с компрессией грудной клетки должен появляться синхронный пульс на сонных и бедренных артериях.
6. Соотношение числа компрессий к частоте дыхания без протекции дыхательных путей либо с протекцией ларингеальной маской или воздуховодом Combitube — 30:2 (независимо от числа спасателей). Компрессии осуществляются с паузой на проведение искусственной вентиляции легких (ИВЛ).
7. Компрессии грудной клетки с протекцией дыхательных путей (интубация трахеи) должны проводиться с частотой 100 в минуту, вентиляция — с частотой 10 в минуту (в случае использования мешка Амбу — 1 вдох каждые 5 с) без паузы при проведении ИВЛ.
8. Эффективный мозговой и коронарный кровоток, помимо рекомендуемой частоты, обеспечивается продолжительностью фазы компрессии и фазы расслабления грудной клетки в соотношении 1:1. Обеспечение полного расслабления грудной клетки после каждого сжатия улучшает венозный возврат к сердцу и повышает эффективность СЛР.
3. Обеспечение и поддержание проходимости верхних дыхательных путей (a)
Приемы восстановления проходимости дыхательных путей:
– удаление жидкого содержимого полости рта с помощью электро-отсоса или резиновой груши;
– тройной прием Сафара;
– введение ларингеальной маски или ларингеальной трубки;
– пункция крикотиреоидной связки;
Для обеспечения свободной проходимости дыхательных путей следует открыть рот пострадавшего (например, скрещенными пальцами или роторасширителем), быстро осмотреть его полость. Пальцами, обернутыми в материю, очищают ротоглотку либо используют отсасывающие устройства. Жидкое содержимое может вытечь самостоятельно при повороте головы набок (не применимо при подозрении на травму шейного отдела позвоночника). При выпадении зубного протеза его следует вставить обратно в рот, если он цел, — это облегчит последующую ИВЛ. Сломанные зубы и протез следует удалить.
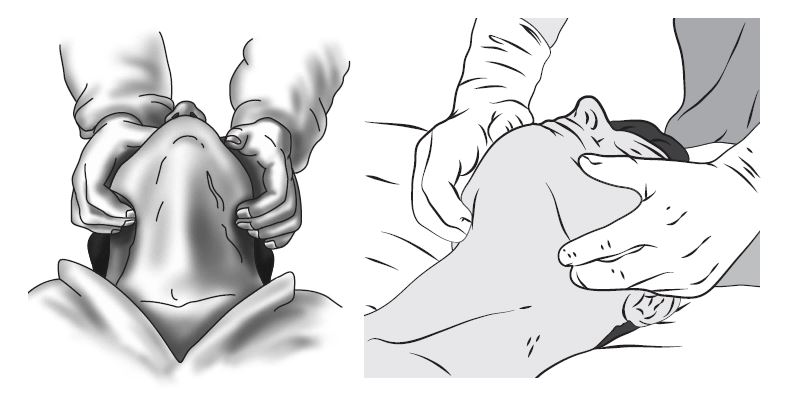
3.1. Тройной прием Сафара
Самой частой причиной нарушения проходимости дыхательных путей у пострадавших является западение корня языка и надгортанника, происходящее в результате расслабления жевательных мышц и смещения нижней челюсти. Наиболее простым и достаточно эффективным способом устранения этого вида нарушения является тройной прием Сафара.
Техника проведения модифицированного тройного приема Сафара.
1. Левой рукой, расположенной в области лба пострадавшего, запрокинуть голову для выпрямления дыхательных путей.
2. Одновременно с этим двумя пальцами правой руки поднять подбородок.
3. Выдвинуть нижнюю челюсть вперед и вверх (профилактика западения языка).
Техника проведения классического тройного приема Сафара.
1. Переразогнуть голову — одну руку на заднюю поверхность шеи, другую руку на лоб.
2. Давлением больших пальцев на подбородок сдвинуть нижнюю челюсть пострадавшего вниз.
3. Выдвинуть вперед нижнюю челюсть пальцами, помещенными на углах челюсти. Поскольку язык анатомически связан с нижней челюстью, то выдвижение последней вперед сопровождается смещением языка от задней стенки глотки и открытием дыхательных путей. Необходимо также приоткрыть рот пострадавшего для облегчения его спонтанного дыхания или проведения ИВЛ.
При подозрении на травму шейного отдела позвоночника применяется прием выдвижения челюсти без запрокидывания головы пострадавшего (ныряльщики, падение с высоты, повешенные, некоторые виды автомобильной травмы). Необходимо внимательно фиксировать голову без ее поворотов в стороны и сгибания (разгибания) в шейном отделе, иначе существует реальная угроза усугубления повреждения спинного мозга.
4. Искусственная вентиляция легких
При отсутствии аппаратуры для реанимации наиболее эффективным методом является ИВЛ способами «изо рта в рот», «изо рта в нос». Выдыхаемый реаниматором воздух содержит 16–18% кислорода и 2–4% углекислого газа, что обеспечивает оксигенацию крови и газообмeн в легких пострадавшего.
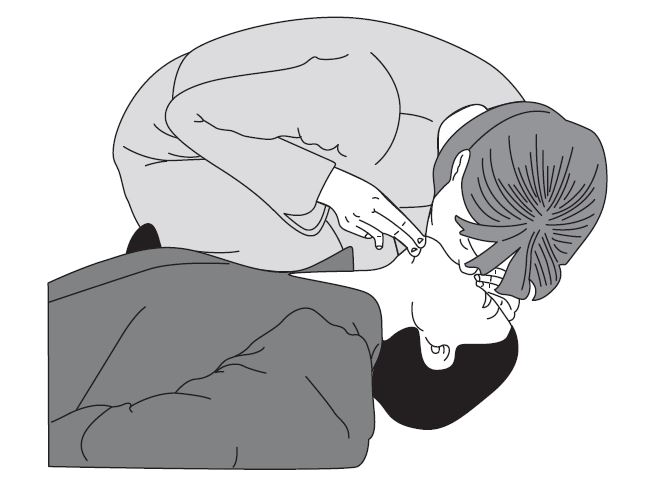
4.1. Искусственная вентиляция легких способом «изо рта в рот»
Данный тип искусственного дыхания — быстрый, эффективный путь доставки кислорода и замены дыхания пострадавшего. Рекомендуемый дыхательный объем у большинства взрослых составляет 6–7 мл/кг (500–600 мл) с целью недопущения гипервентиляции.
Исследованиями было показано, что гипервентиляция во время СЛР, повышая внутригрудное давление, снижает венозный возврат к сердцу и уменьшает сердечный выброс.
1. Выполнить тройной прием Сафара.
2. Убедиться в проходимости ротовой полости и ротоглотки.
3. Указательным пальцем руки, охватывающей лобную область, закрыть носовые ходы.
5. Через салфетку плотно обхватить губами рот пострадавшего и произвести выдох в течение 1 с (не форсированно), одновременно следить за приподниманием грудной клетки.
6. Отстраниться от пострадавшего, чтобы не мешать пассивному выдоху. Продолжительность выдоха должна примерно вдвое превышать продолжительность искусственного вдоха (соотношение 1:2), что необходимо для адекватного выведения углекислоты из легких.
Критерием эффективности искусственного дыхания являются экскурсии грудной клетки без раздувания эпигастральной области (свидетельство попадания воздуха в желудок). Последнее может вызвать серьезные осложнения, такие как регургитация и аспирация желудочного содержимого.
4.2. Искусственная вентиляция легких способом «изо рта в нос»
Метод дыхания «изо рта в нос» менее предпочтителен, так как он еще более трудновыполним и менее эффективен из-за повышенного сопротивления на вдохе через носовые ходы. Однако может быть альтернативным методом при невозможности (травма) дыхания «изо рта в рот» (повреждения нижней челюсти или полости рта, рот не может быть открыт, при оказании помощи пострадавшему в воде).
1. Выполнить тройной прием Сафара.
2. Рот больного закрыть одним или двумя пальцами руки, обеспечивающей прижатие подбородка.
4. Через салфетку плотно охватить губами область носовых отверстий пострадавшего и произвести выдох в течение 1 с (не форсированно), одновременно следить за приподниманием грудной клетки.
5. Освободить нос и приоткрыть пальцем рот пострадавшего — пассивный выдох при данном способе осуществляется через рот, а не через нос.
6. При совершении пассивного выдоха реаниматор должен отвернуть свою голову в сторону.
При проведении искусственного дыхания методами «изо рта в рот» и «изо рта в нос» реаниматор должен обязательно применять защитные приспособления для того, чтобы избежать передачи заболевания от больного: салфетку, индивидуальную маску, защитную пленку.
Обезопасить себя от возможного контактного инфицирования можно с помощью устройств, позволяющих исключить непосредственный контакт с дыхательными путями (ртом или носом) пострадавшего. К ним относятся S-образный воздуховод, простейшие лицевые маски с клапаном однонаправленного (нереверсивного типа) потока воздуха, ротоносовая маска с лицевым обтуратором и другое профессиональное оборудование.
Использование различных инструментов и приспособлений также позволяет повысить эффективность ИВЛ главным образом за счет улучшения проходимости дыхательных путей.
4.3. Искусственная вентиляция легких по методу «рот-маска»
Маска накладывается на рот и нос пострадавшего. Для удержания маски I палец располагают в области носа, II — на подбородке, а остальные подтягивают нижнюю челюсть вверх и сзади, чтобы закрыть под маской рот больного. Голова больного отводится назад. Маска к лицу должна прилегать герметично. Реаниматор через маску проводит ИВП.
Источник